IgE型食物过敏诊断方法的研究进展
2019-11-15王东明何翔张慧敏
王东明,何翔,张慧敏
(上海中医药大学附属曙光医院,上海200120)
食物过敏是指食物蛋白抗原引起的特异性免疫反应,不包括食物不耐受(如乳糖不耐受)、食物中毒、毒性食物,组织胺中毒等,能引起机体产生多种临床症状,常累及皮肤黏膜、消化、呼吸及心血管系统。儿童发病率为6%;成人为3%~4%[1]。食物过敏依据其发生机制可分为IgE介导与非IgE介导型,IgE介导的食物过敏常见于过敏性皮肤病、变应性嗜酸粒细胞胃肠病、婴儿肠绞痛等。诊断IgE介导型食物过敏主要依赖于详尽的病史、皮肤点刺实验(Skin prick testing,SPT)、血清特异性 IgE 抗体检测、食物经口负荷实验(Oral food challenge,OFC)等[2],各方法均有其局限性。如SPT与血清特异性IgE抗体检查若未检测到食物中与过敏相关的蛋白时,检测结果可出现假阴性[3];或因某些食物蛋白间存在交叉反应,对食物蛋白的检测也可出现假阳性结果,如50%的花生过敏患者对于其他豆类蛋白的IgE相关检测结果为阳性,但95%的患者对于此类蛋白不会产生过敏反应[4]。OFC作为食物过敏诊断的金标准,操作不规范可引发严重过敏反应。近来,几种新兴诊断方法发展迅速,如过敏原成分诊断(Component-resolved diagnostics,CRD)、嗜碱性细胞活化实验(Basophil activation test,BAT)等。综合利用这几种诊断方法可提高IgE型食物过敏诊断的准确率。
1 传统诊断方法
食物过敏大致可分为4种类型:新生儿与婴儿胃肠型食物过敏、婴儿食物过敏性特应性皮炎、速发型食物过敏及特殊型食物过敏。如食物依存性运动诱发性休克(FDEIA)、口腔变态反应综合征(Oral allergy syndrome,OAS)等[5]。速发型与特殊型的食物过敏均是IgE介导,从食物摄入到反应发生的间隔时间较短[5]。患者病史及体检、SPT、血清特异性IgE抗体检测和OFC等是常见的诊断方法。可利用OFC实验结果确立其他检测方法的阈值,反之再利用这些阈值指导OFC实施,从而提高诊断准确率。
1.1 病史与体检 可能的诱发因素、食物摄入量、反应时间、加重或缓解因素(如运动、疾病和药物)和特异性症状等均是病史收集中的重点,可初步判断食物过敏是否为IgE介导的免疫反应[6]。一般而言,日常较少摄入或新接触的食物相比经常摄入的食物引起食物过敏的可能性较高。患者的病史信息可评估OFC风险,当出现以下情况时,OFC应禁止或谨慎实施:①患者最近发生过严重过敏反应;②伴有病情不稳定哮喘;③曾有过敏性休克。
1.2 皮肤点刺实验 SPT可快速诊断IgE型食物过敏,有较高灵敏性,其阴性结果有90%的准确性[7]。但检测结果的特异性并不高。一般选用食物提取物或新鲜食物作为受试物,尚没有统一的标准化测试物。当SPT风团直径大于阴性对照组(生理盐水)3 mm时,只能确定患者对过敏原敏感。风团直径大小与食物过敏发生可能性成正比,但并不能确定食物过敏的诊断。研究显示,当患者牛奶SPT风团直径>8 mm、鸡蛋 SPT>7 mm、花生>8 mm 时,均不能通过OFC[8]。不同的实验机构间,SPT结果95%阳性预测值不同,Peters等[9]研究发现,鸡蛋的95%阳性预测值为4 mm、花生为8 mm、芝麻为8 mm。这些数据显示SPT阳性阈值在食物种类、患者年龄等因素下发生改变,具体参考数值见表1[15]。

表1OFC结果评估表
1.3 血清特异性IgE抗体检测 血清特异性IgE检测是临床诊断IgE型食物过敏常用方法,其浓度高低与此类食物过敏发生风险呈正相关[10]。目前较为常用的方法有:放射过敏原吸附、荧光免疫分析、酶联免疫吸附实验等,其中免疫CAP系统检测方法是目前国际上被广泛应用且较为公认的变应原定量体外检测系统。IgE抗体浓度可预测食物过敏发生风险,但多数研究只局限于儿童和婴幼儿,缺乏成人相关数据[11]。鸡蛋与牛奶的研究较多,其次是花生与坚果类,小麦与大豆类的相关数据较少[12]。其检测结果对食物过敏发生的预测意义与SPT相似,见表1[15]。患者根据年龄的差异需定期复查IgE抗体,<3岁患者每6个月复查1次;3~6岁患者每0.5~1年复查1次;6岁以上患者每年复查1次。
SPT与血清特异性IgE水平可综合评估患者发生食物过敏风险,但不能预测反应发生的严重程度[13],研究显示,将患者病史与以上2种检查结果联合预测OFC结果可达到92%的准确率[14]。
1.4 食物经口负荷实验 OFC作为诊断食物过敏的金标准,可明确IgE介导型食物致敏性及患者对此类食物过敏的耐受性及食物过敏最小负荷量(Minimum eliciting dose,MED)。可分 3种类型:开放型OFC是指受试者与实施者均知晓受试物成分。当实验过程中可排除心理因素干扰及结果阳性的判断标准具有客观性时,可选择开放型OFC。
进行OFC实验的测试物应为单一成分的清洁食物或提取物,可避免食物其他成分引起的交叉反应或过敏反应。当患者需进行单盲或者双盲安慰剂对照型OFC时,则需掩盖受试物的性状、气味,常见的方法有胶囊或混合其他食物,儿童可选择婴儿配方食品或苹果酱。
食物摄入方法及开始剂量由过敏食物特性及过敏反应严重程度决定,曾有严重过敏反应患者应从低剂量开始,分多次摄入食物,当患者低剂量OFC可耐受时,可给予中剂量或者全剂量[18]。几种食物摄入剂量见表2。每次摄入后应观察20~60 min,间隔30 min摄入过敏原方法产生严重过敏反应的风险较低[19]。不同的摄入方法见表3。最后一次摄入完成后,应观察不少于2 h,以明确实验成败。Soller等[20]研究发现,无论实验结果阴性或阳性,患者都可在进行OFC前或者结束后6个月内提高生活质量。
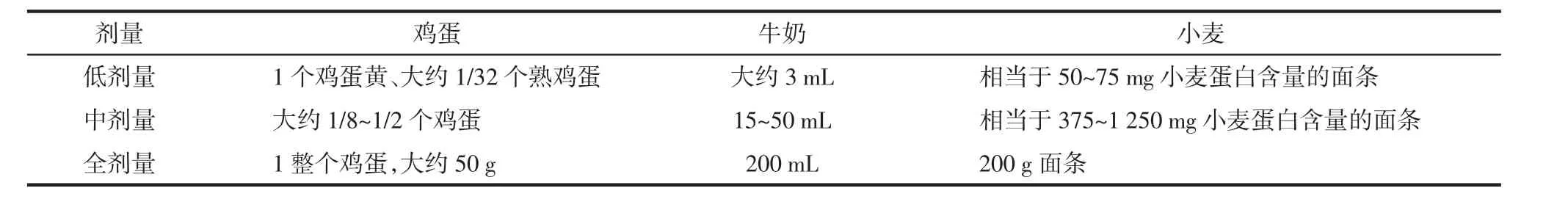
表2几种常见食物摄入总剂量
2 新兴检测方法
2.1 过敏原成分诊断 过敏原CRD是指用单一的过敏原成分替代其粗提物进行IgE检测的方法,提高了过敏原检测的特异性。国外花生过敏的发病率较高,引发的症状较为危急,因此进行CRD的研究较多[21]。研究显示,花生中Ara h 2成分是主要的致敏蛋白,对其进行特异性IgE抗体检测较整个花生灵敏[22]。研究者将100例花生过敏与100例花生耐受的患者随机分组进行Ara h 2或花生sIgE抗体检测,当Ara h 2 s IgE抗体浓度≤0.46 kUA/L时,检测结果有95%的特异性及73%的灵敏性;而花生sIgE抗体浓度≤6.2kUA/L时,检测结果有95%的特异性,但只有44%的灵敏性,因而Ara h2 sIgE抗体检测是一种更好的诊断花生过敏的方法[23]。花生中Ara h 6是另一种与过敏相关的蛋白,但其与Ara h 2相比能否有额外的诊断价值,目前还尚未清楚[24]。

表3 不同的摄入方法
许多的植物花粉与其食物间存在交叉反应蛋白,榛子便是其中一种,其Cor a 1成分与桦树花粉蛋白Bet v 1会产生交叉反应,因而当患者Cor a 1蛋白检测结果阳性时,很难区分是榛子引起的过敏反应还是因桦树花粉过敏而引起的交叉反应[25]。研究者研究了榛子中其他的致敏蛋白,如Cor a 9和Cor a 14,当Cor a 9蛋白sIgE抗体浓度≥1 kUA/L、Cor a 14蛋白sIgE抗体浓度≥5 kUA/L时,儿童检测结果有90%的特异性;当Cor a 9蛋白sIgE抗体浓度≥1 kUA/L、Cor a 14蛋白sIgE抗体浓度≥1 kUA/L时,成人检测结果有90%的特异性[26]。联合两种成分的sIgE检测有更高的特异性和灵敏性。ω-5醇溶谷蛋白是引起小麦介导的运动依赖性过敏反应的主要蛋白,其sIgE检测可评估小麦经口负荷实验的结果。最新研究显示小麦中rTri a 36成分相比ω-5醇溶谷蛋白可更准确诊断小麦食物过敏[27]。
2.2 嗜碱性粒细胞活化实验 嗜碱性粒细胞是IgE型变态反应的效应细胞,与变应原结合后脱颗粒,从而引起过敏反应,其表面的CD63与CD203是嗜碱性粒细胞活化的特异性标志物[28]。Sato等[29]研究发现嗜酸性粒细胞表面CD203的表达对于判定患者对过敏原(鸡蛋、牛奶)的耐受性及是否需进行OFC有重要的意义。Ford等[30]比较了热牛奶过敏与耐受患者的嗜酸性粒细胞反应,发现检测结果比SPT、sIgE更精确,并与反应严重性相关。进一步的研究应阐明BAT的临床应用价值。
综合利用患者病史、SPT、sIgE检测与OFC等方法,可减少单一方法的局限性,提高诊断准确率,帮助患者规避引起严重过敏反应的食物蛋白,也可帮助患者消除不必要的食物限制,有利于患者病情的控制。近年来,几种新兴的诊断技术,如CRD、BAT等,是精确诊断食物过敏的有效方法,应进一步运用于临床。
