超声评价慢性阻塞性肺疾病患者膈肌运动异常
2019-10-24黄秋霞张慧珍卢锋峰陈梦奇
黄秋霞,林 宁,张慧珍,卢锋峰,陈梦奇
(1.福建省立金山医院超声科, 福建 福州 350028;2.福建医科大学省立临床医学院 福建省立医院超声科,3.呼吸与危重症医学科,福建 福州 350001)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)是以气道阻塞和肺气肿为主要特征的慢性疾病[1],发病率较高,主要临床表现为肺功能进行性减退,患者生存质量明显下降,是目前全球第4位死亡原因,预计2020年将上升至第3位[2]。COPD患者长期气流受限、肺过度充气,膈肌发生形态学变化,如扁平、缩短、对合面积减少等,与膈肌功能障碍密切相关[3]。膈肌功能包括结构和功能学,后者包括最大吸气压、最大呼气压和跨膈压。测量膈肌功能学的方法有创,且需要受检者配合,临床应用受限。CT、MRI虽可检测膈肌形态,但因射线暴露、技术要求高等问题,也有一定局限性。膈肌超声作为一种可重复性好、非侵入性、可随时监测的诊断方法,日益受到临床医师的青睐[4]。本研究采用超声检测膈肌运动指标,包括膈肌厚度、运动幅度及对合角,旨在探讨超声观察COPD患者膈肌运动异常的价值。
1 资料与方法
1.1 一般资料 收集2018年1—9月在福建省立金山医院接受住院治疗、根据2017GOLD指南诊断为COPD急性加重期的64例患者,男59例,女5例,年龄59~92岁,平均(74.9±8.0)岁。排除标准:年龄<18岁,急性肺水肿,合并间质性肺疾病,脑血管疾病,胸廓畸形,既往诊断膈肌麻痹、神经肌肉疾病及使用肌肉麻痹药物者。根据2017GOLD指南,将呼吸困难评分≥2分、COPD评估测试评分≥10分归入D组(n=30),余为C组(n=34)。本研究获得福建省立医院及福建省立金山医院伦理委员会批准。患者及家属均签署知情同意书。
1.2 仪器与方法 采用意大利百胜MyLab Gamma便携式超声诊断仪,凸阵探头(频率1~5 MHz)、线阵探头(频率5~12 MHz),Philips IU Elite超声诊断仪凸阵探头(频率1~5 MHz)、线阵探头(频率5~12 MHz)。
1.2.1 膈肌厚度测量(图1) 嘱患者平卧,将线阵探头置于锁骨中线至腋前线中点与第7~8肋间交界处,于常规超声模式下测量距离肋膈角10 mm处附着于胸廓的膈肌厚度。计算膈肌增厚分数(diaphragmatic thickening fraction, DTF),DTF(%)=(膈肌吸气末厚度-膈肌呼气末厚度)/膈肌吸气末厚度×100%。间隔2 min,重复测量3次,取平均值。
1.2.2 膈肌对合角测量(图1) 嘱患者平卧,将线阵探头置于腋前线,分别测量肋膈角在平静呼气末及平静吸气末胸壁与膈肌对合角度,二者之差即为膈肌对合角(°)。
1.2.3 膈肌收缩速度测量(图2) 嘱患者平卧,将凸阵探头置于锁骨中线至腋前线中点与肋弓下缘交界处,膈肌透声窗为肝脏(右侧)、脾脏(左侧),探头指向头侧及背侧,使声束到达并垂直于膈肌中后1/3部位,M超声显示膈肌运动,取样线指向膈肌顶部并与长轴夹角< 30°。膈肌移动度(degree of diaphragm, DD)(mm)=吸气末膈肌幅度-呼气末膈肌幅度,膈肌收缩速度(mm/s)=DD/吸气时间。间隔2 min,重复测量3次,取平均值。
1.3 统计学分析 采用SPSS 17.0统计分析软件。计量资料以±s表示,计数资料以例数和百分率(%)表示。2组间计数资料比较采用χ2检验,计量资料比较采用t检验;多组间计量资料比较采用F检验。以Spearson相关检验分析左侧与右侧膈肌功能参数、膈肌功能与肺功能的相关性,绘制ROC曲线评估膈肌功能超声参数鉴别C组与D组COPD的效能。P<0.05为差异有统计学意义。

图1 超声测量膈肌厚度及对合角 于平静呼气末(A)及吸气末(B)测量距离肋膈角10 mm处附着于胸廓的膈肌厚度、胸壁与膈肌对合角度 图2 超声测量膈肌移动度
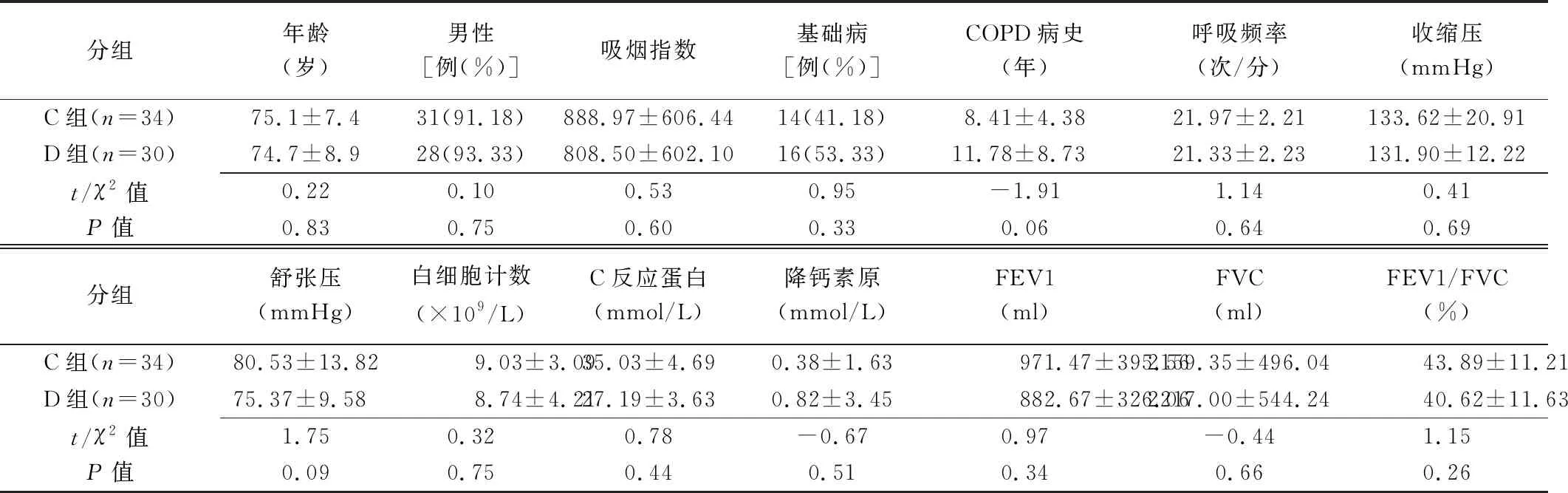
分组年龄(岁)男性[例(%)]吸烟指数基础病[例(%)]COPD病史(年)呼吸频率(次/分)收缩压(mmHg)C组(n=34)75.1±7.431(91.18)888.97±606.4414(41.18)8.41±4.3821.97±2.21133.62±20.91D组(n=30)74.7±8.928(93.33)808.50±602.1016(53.33)11.78±8.7321.33±2.23131.90±12.22t/χ2值0.220.100.530.95-1.911.140.41P值0.830.750.600.330.060.640.69分组舒张压(mmHg)白细胞计数(×109/L)C反应蛋白(mmol/L)降钙素原(mmol/L)FEV1(ml)FVC(ml)FEV1/FVC(%)C组(n=34)80.53±13.829.03±3.0935.03±4.690.38±1.63971.47±395.562159.35±496.0443.89±11.21D组(n=30)75.37±9.588.74±4.2127.19±3.630.82±3.45882.67±326.062217.00±544.2440.62±11.63t/χ2值1.750.320.78-0.670.97-0.441.15P值0.090.750.440.510.340.660.26
注: FEV1:第一秒用力呼气量;FVC:用力肺活量:FEV1/FVC:一秒率
表2 C组与D组COPD患者膈肌功能超声参数比较(±s)
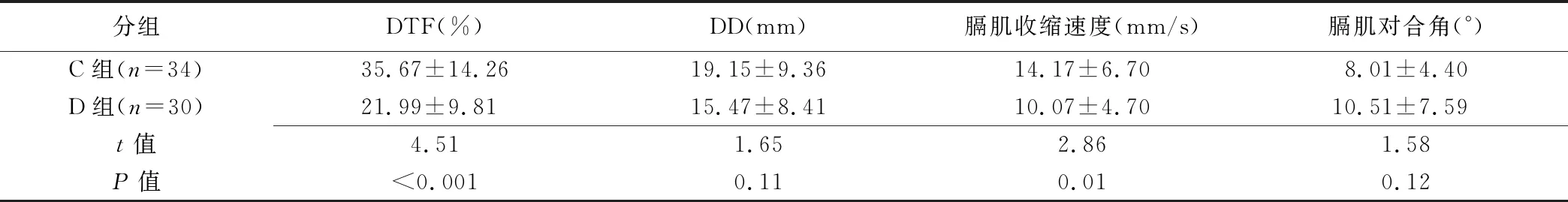
表2 C组与D组COPD患者膈肌功能超声参数比较(±s)
分组DTF(%)DD(mm)膈肌收缩速度(mm/s)膈肌对合角(°)C组(n=34)35.67±14.2619.15±9.3614.17±6.708.01±4.40D组(n=30)21.99±9.8115.47±8.4110.07±4.7010.51±7.59t值4.511.652.861.58P值<0.0010.110.010.12
2 结果
C组与D组COPD患者临床资料、生命体征、炎症指标、肺功能指标差异均无统计学意义(P均>0.05),见表1。
2.1 左、右侧膈肌相关性 左侧与右侧膈肌DTF(r=0.46,P<0.01)、DD(r=0.38,P<0.01)、收缩速度(r=0.50,P<0.01)、对合角(r=0.43,P<0.01)均呈正相关。
2.2 膈肌功能参数比较 C组膈肌DTF和收缩速度均明显大于D组,而膈肌DD和对合角差异均无统计学意义。见表2。
2.3 膈肌功能参数与肺功能参数相关性分析 DTF与FEV1/FVC呈正相关(r=0.26,P=0.04),DD (r=0.35,P<0.01)、膈肌收缩速度(r=0.43,P<0.01)均与FVC呈正相关。见表3。
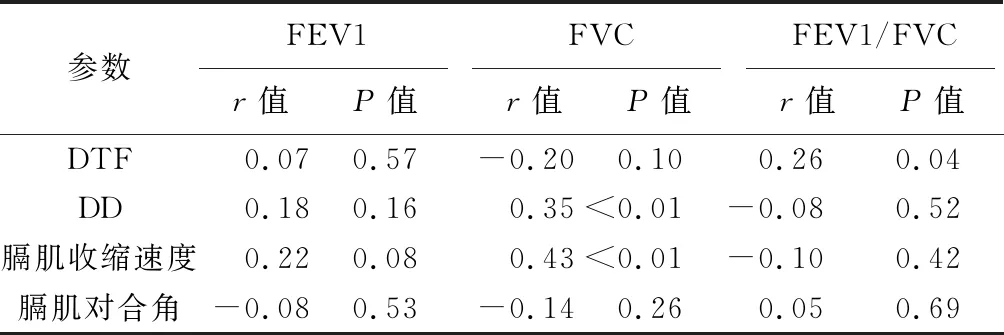
表3 膈肌功能参数与肺功能参数的相关性
注: FEV1:1秒用力呼气量,FVC:用力肺活量, FEV1/FVC:1秒率
2.4 膈肌功能超声参数鉴别诊断C组与D组COPD的效能 ROC曲线显示DTF鉴别诊断C、D组COPD的效能最高,AUC为0.78,以DTF=30.22%,鉴别诊断敏感度70.60%,特异度83.30%(表4、图3)。

表4 膈肌功能超声参数鉴别诊断C组与D组COPD的效能
3 讨论
目前膈肌超声已广泛用于诊断COPD[5-6]、肌肉疾病[7]等及指导机械通气脱机[8]等领域。COPD患者运动耐力下降的主要机制是膈肌功能不全,与氧化应激、酸中毒、系统性炎症及高碳酸血症等因素有关。研究[9]发现,COPD患者全身缺氧会在一定程度上影响呼吸肌,使其功能降低;通过锻炼呼吸肌,提高呼吸肌的力量和耐力,可维持其功能或减缓其功能降低的速度[10],这对于改善COPD患者肺功能和提高其生活质量有一定帮助[11]。
Amin等[12]发现膈肌功能障碍与肺功能(FEV1/FVC)呈正相关(r=0.80,P<0.01);Scheibe等[13]对深呼吸时的膈肌运动幅度与肺功能指标进行相关性分析,结果显示深呼吸时膈肌运动幅度与FEV1、FVC、肺活量均呈正相关。本研究也发现DTF与FEV1/FVC呈正相关,DD、膈肌收缩速度均与FVC呈正相关,提示M型超声检测膈肌运动幅度或许能方便、快捷地间接评估COPD患者肺功能;而DTF与肺功能的相关性较低(r=0.26),提示DTF难以有效量化膈肌做功。声像图的产生有赖于声窗,观察膈肌主要靠肝脏和脾脏,而膈肌是非常薄的一层圆顶状肌肉组织,大部分膈肌无法用超声探查,因此本组数据是以超声能够观察到的部分膈肌来代表整体膈肌情况,具有一定局限性。目前有学者[14]采用斑点追踪成像测量膈肌组织形变和形变速度来量化吸气做功,但其可否作为膈肌收缩性的可靠指标尚未得到验证。
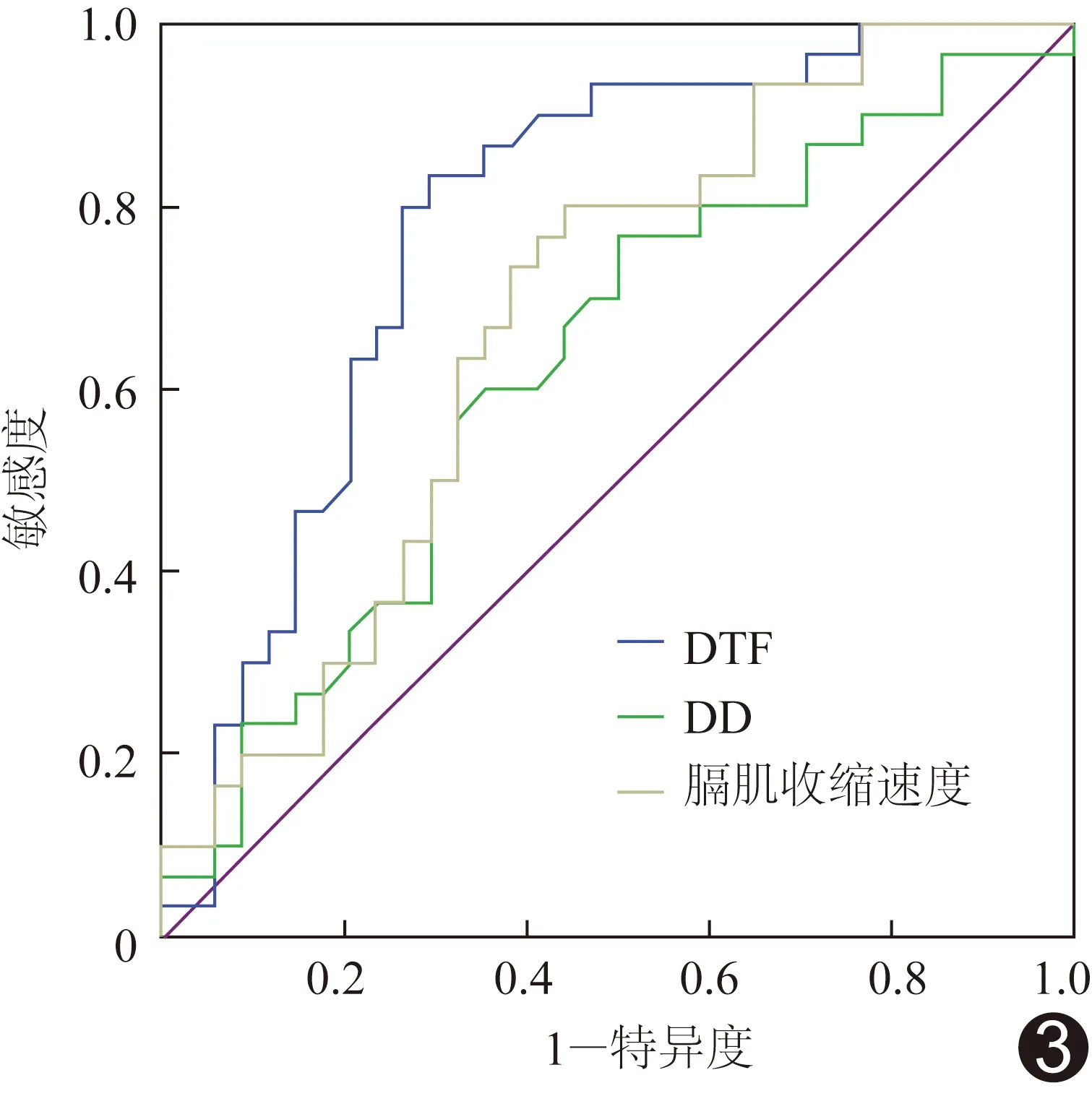
图3 膈肌功能超声参数鉴别诊断C组与D组COPD的ROC曲线
COPD患者活动能力下降主要是因为外周肌肉疲劳而致运动耐力下降,此时患者常采用浅而快的上胸式呼吸,效率差,易致呼吸肌疲劳,增加呼吸困难,引发恶性循环。因此,呼吸训练的目标是锻炼膈肌呼吸,减轻呼吸困难症状,改善运动耐量。膈肌超声可以有效指导体外膈肌起搏时间、强度及呼吸训练时间等。本研究显示DTF评估C组与D组COPD的诊断效能较好(AUC为0.78),而DD、膈肌收缩速度、膈肌对合角则参考意义相对较低(AUC分别为0.63、0.68、0.58),提示二维超声检测膈肌厚度可为临床按照病变严重程度对COPD进行分组提供客观指标。COPD严重程度评估中,CAT评分、6 min步行试验是重要指标,但易受主观因素影响,而膈肌超声参数DTF、DD、膈肌收缩速度等有望在经过更多大样本研究后作为分组的客观指标之一。
总之,膈肌超声可以提供膈肌形态及功能数据,可作为诊断COPD膈肌运动异常策略的一部分。
