改良喙锁韧带重建术联合肩锁关节修复治疗急性Rockwood Ⅲ型肩锁关节脱位的临床效果▲
2019-10-23麦建林王庆祥林绍静郭建恩
麦建林 王庆祥 林绍静 郭建恩
(广东省东莞市人民医院普济院区骨科,东莞市 523000,电子邮箱:chairf6@163.com)
肩锁关节脱位是骨科常见的肩关节外伤,根据其锁骨移位程度和脱位方向可分为RockwoodⅠ~Ⅵ型[1]。通常认为RockwoodⅠ~Ⅱ型肩锁关节脱位未出现喙锁关节撕裂,经保守治疗即可取得满意效果,但对于Ⅲ~Ⅵ型肩锁关节脱位,因关节囊和肩锁韧带、喙锁韧带均发生断裂,肩锁关节稳定性完全丧失,应进行手术修复治疗[2]。临床治疗肩锁关节脱位常用的手术方法,如肩锁关节切开复位内固定术、锁骨外端切除术、喙锁韧带重建术等,均能取得一定疗效,但目前关于Rockwood Ⅲ型肩锁关节脱位尚无统一的手术治疗方案[3]。喙锁韧带重建术从解剖和生物力学方面重建喙锁韧带功能,恢复肩锁关节稳定,是一种较好的手术方式[4]。但有研究指出,Rockwood Ⅲ型肩锁关节脱位患者喙锁韧带重建后,随着时间延长喙锁间隙会出现不同程度增加,影响肩关节功能,而喙锁韧带重建术联合肩锁韧带修复则更有利于患者肩关节功能的恢复[5]。本研究采用改良喙锁韧带重建术联合肩锁关节修复治疗急性Rockwood Ⅲ型肩锁关节脱位,现报告如下。
1 资料与方法
1.1 临床资料 选择2016年1月至2017年12月我院收治的80例急性Rockwood Ⅲ型肩锁关节脱位患者作为研究对象,其中男性58例,女性22例,年龄18~55(32.66±12.87)岁。纳入标准:(1)经X线、MRI等影像学检查确诊为Rockwood Ⅲ型肩锁关节脱位;(2)均为单侧肩锁关节脱位;(3)患者均同意接受手术治疗且对手术方案知情,自愿参加本研究;(4)受伤至手术时间小于3周。排除标准:(1)有肩锁关节脱位史或以往接受过肩关节手术患者;(2)合并颅脑损伤及肩部其他部位损伤患者;(3)合并严重未控制的基础性疾病患者;(4)依从性差,术后不愿或不方便接受随访患者。根据随机数字表法将80例患者随机分为对照组和观察组,各40例,两组患者在性别、年龄、受伤至手术时间、致伤原因及术前Constant-Murley评分等一般资料比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。本研究经医院伦理委员会批准。

表1 两组患者一般资料比较
1.2 手术方法 对照组采用单纯改良喙锁韧带重建术治疗:患者采用全身麻醉,取沙滩椅体位,于体表标记肩峰、锁骨远端及喙突,常规消毒、铺巾。于喙突与锁骨远端做长约6 cm纵向切口,分离内外侧皮瓣,沿三角肌纤维切开,辨认喙突并将其分离至基底部,完全显露喙突内外侧。于喙突及肩峰间隙辨认喙肩韧带,将其与周围组织分离,并从肩峰端切断,缝线缝合断端并标记。手法复位锁骨并维持复位状态,于锁骨上面前后缘中点,距肩锁关节内侧3 cm,稍向前向喙突基底部打入导针,确认导针位于喙突内外侧皮质中点后,钻透喙突,沿导针钻入4.5 mm带袢钛板空心钻,测深器测量通道深度。再用2.5 mm钻头距锁骨孔道外侧1 cm钻孔,选择适合长度的带袢钛板,用2根5号缝线一并于Endobutton第1孔穿入,第4孔穿出,第3根缝线穿过袢环顶部。将带袢钛板于上述钻孔从锁骨向喙突基底部穿入,拉紧袢环牵引线,使带袢钛板紧贴喙突基底皮质。一根带袢钛板缝线两端留于喙锁间隙,另一根两端穿出锁骨上方,用力下压锁骨使其复位,拉紧袢环牵引线,使袢环顶端露出锁骨孔。用持针器将另一去袢带袢钛板穿入袢环顶端,将穿出锁骨孔的缝线穿入去袢带袢钛板的第2及第3孔,于袢环上打结,从而重建锥状韧带。将喙锁间缝线的一端穿过锁骨外侧孔,绑紧缝线,以重建斜方韧带。手术结束用生理盐水或过氧化氢冲洗切口,逐层缝合深筋膜、皮下组织及皮肤。观察组采用改良喙锁韧带重建术联合肩锁关节修复治疗:改良喙锁韧带重建术同对照组。在重建喙锁韧带的基础上,术中将喙肩韧带向锁骨外侧孔拉紧,固定于锁骨前方皮质,修复肩锁关节囊和肩锁韧带。术后两组患者患肢前臂用吊带悬吊6周,术后3周可进行肩关节被动活动,随后3周开始进行抗阻力活动,术后12周可进行体育活动或体力活动。
1.3 观察指标 (1)所有患者均随访3~12(9.18±2.64)个月,每3个月返院复诊,拍摄双肩关节正位X线片,观察是否发生肩锁关节复位丢失。(2)术后6个月采用Constant-Murley评分[6]评定肩关节功能恢复情况,评分包括疼痛、日常生活活动、主动活动范围和肌力4部分内容,共100分,评分越高说明肩关节功能恢复越好。根据Constant-Murley评分结果评价临床疗效,≥90分为优,80~89分为良,70~79分为可,<70分为差,优良率=(优+良)例数/总例数×100%。(3)采用视觉模拟量表(Visual Analogue Scale,VAS)评分[7]评估患者术前、术后3周、术后6周、术后12周及术后6个月肩关节疼痛情况,分数越高表示疼痛越剧烈。(4)观察两组患者随访期间切口感染、肌肉萎缩、严重肌力减退等并发症发生情况。
1.4 统计学分析 采用SPSS 19.0软件进行统计学分析。计量资料用(x±s)表示,比较采用t检验,重复测量资料采用重复测量方差分析;计数资料采用例数(百分数)表示,比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者临床疗效比较 观察组优良率为97.5%,高于对照组的80.0%(χ2=4.507,P=0.034)。见表2。

表2 两组患者临床疗效比较[n(%)]
2.2 两组患者肩关节疼痛VAS评分比较 两组的VAS评分比较,差异有统计学意义(F组间=8.268,P组间=0.002),两组的VAS评分均随时间延长而降低(F时间=12.371,P时间<0.001),分组与时间有交互效应(F交互=9.163,P交互<0.001),观察组术后VAS评分改善优于对照组。见表3。

表3 两组患者手术前后肩关节疼痛VAS评分比较(x±s,分)
2.3 两组患者肩关节功能Constant-Murley评分比较 末次随访时,观察组Constant-Murley的各项评分及总分均高于对照组(均P<0.05)。见表4。

表4 两组患者肩关节功能Constant-Murley评分比较(x±s,分)
2.5 两组患者术后并发症发生情况比较 随访期间,两组患者均未出现切口感染、喙突和锁骨骨折、肌肉萎缩及严重肌力减退等并发症,观察组患者未见肩关节粘连,螺钉松动或断裂等发生。
2.6 典型病例 典型病例X线见图1、图2。

图1 喙锁韧带重建术联合肩锁韧带修复治疗
注:a为术前X线片,b为术后第2个月X线片,c为术后第6个月X线片。
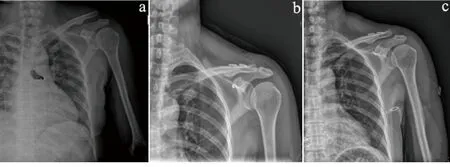
图2 单纯喙锁韧带重建术治疗
注:a为术前X线片,b为术后第2个月X线片,c为术后第6个月X线片。
3 讨 论
肩锁关节脱位的主要损伤机制是外力作用于肩部外上缘,使肩峰向内和向下移位,引起肩锁关节囊、肩锁韧带和喙锁韧带等损伤[8]。肩锁关节是上肢外展、上举不可缺少的关节之一,肩锁关节脱位可引起局部疼痛、肿胀等,严重影响患肢外展或上举,同时造成肩关节前屈和后伸功能障碍,对患者生活质量产生不良影响[9-10]。临床肩锁关节脱位以Rockwood Ⅲ型最为常见,主要症状为喙锁韧带和肩锁韧带完全断裂,锁骨远端较肩峰向上移,使喙突至锁骨距离增大25%~100%,肩锁关节稳定性完全丧失[11]。
在肩锁关节稳定性的维持中,喙锁韧带主要提供垂直方向稳定性以悬吊上肢,同时限制肩锁关节轴向移位;肩锁韧带主要提供前后方向稳定性,并限制锁骨轴向旋转[12-13]。研究表明[14],喙锁韧带重建术使用缝线重建喙锁韧带,能够从解剖及生物力学方面复位肩锁关节,恢复肩锁关节稳定性,其对RockwoodⅢ型肩锁关节脱位的治疗效果优于锁骨钩钢板,患者肩锁关节功能恢复更佳。但也有研究发现[15],喙锁韧带重建术治疗Rockwood Ⅲ型肩锁关节脱位的短期预后较好,但由于其未修复肩锁韧带,导致肩锁关节前后移位不稳定,长期可导致再次出现脱位或半脱位而影响肩锁关节功能。因此,修复RockwoodⅢ型肩锁关节脱位患者肩锁韧带,并恢复肩锁关节水平稳定性,在维持肩锁关节稳定中起到非常重要的作用,对患者手术疗效及临床预后至关重要。本研究观察组采用改良喙锁韧带重建术联合肩锁关节修复治疗,恢复肩锁关节垂直方向稳定性,同时修复肩锁韧带以防止肩锁关节前后移位,结果显示,术后观察组优良率高于对照组,Constant-Murley的各项评分及总分均高于对照组(均P<0.05),说明改良喙锁韧带重建术联合肩锁关节修复治疗急性RockwoodⅢ型肩锁关节脱位患者的临床疗效和肩关节功能恢复情况均优于单纯的改良喙锁韧带重建术。
喙锁韧带重建术重建喙锁韧带能够有效地恢复RockwoodⅢ型肩锁关节脱位,但随着患者肩关节活动逐渐恢复,肩关节上举时锁骨的轴向移动不断切割骨道口,造成重建喙锁韧带的环形袢强度下降,易发生复位丢失,且肩锁关节周围微动幅度增加易引起肩关节源性疼痛[16]。本研究结果显示,两组患者的VAS评分均有随时间延长而降低的趋势,而且观察组趋势更明显(P<0.05),说明改良喙锁韧带重建术联合肩锁关节修复可恢复急性RockwoodⅢ型肩锁关节脱位患者的肩关节水平稳定性,避免锁骨轴向移动,能有效地减轻患者疼痛,同时避免远期复位丢失。本研究中两组患者随访期间均未出现切口感染、喙突和锁骨骨折、肌肉萎缩及严重肌力减退等并发症,且观察组患者未出现肩关节粘连、螺钉松动或断裂等,说明改良喙锁韧带重建术联合肩锁关节修复安全性较好。
综上所述,与单纯改良喙锁韧带重建术相比,改良喙锁韧带重建术联合肩锁关节修复治疗急性Rockwood Ⅲ型肩锁关节脱位更有助于患者肩关节功能恢复,疗效更显著。
