中国掌跖角皮症患者问卷调查分析
2019-10-22洪佳琦唐利利洪小洁朱婷婷张学军
洪佳琦 唐利利 洪小洁 朱婷婷 袁 涛 梁 波 高 敏 张学军
掌跖角皮症(palmoplantar keratoderma,PPK),又称掌跖角化病(keratosis palmaris et plantaris),是一组以弥漫性或局限性掌跖部位皮肤增厚、角化过度为特征的慢性皮肤病[1]。掌跖角皮症皮损的主要形成机制是表皮细胞增生,促使角化加速,但角质脱落的速度与之不相适应而致角质增生;也可由于角质脱落异常,正常产生的角质不能及时脱落而造成相对的角质层增厚。表皮的过度增殖和角质层的增生可通过多种途径引起,其分子发病机制[2]可能包括角蛋白中间丝、桥粒、间隙连接、水通道、表皮生长因子受体(EGFR)信号传导通路等功能异常。本病病因尚未完全阐明,可由遗传性或继发性因素导致,以遗传性因素居多。掌跖角皮症根据皮损及致病基因的不同,可分为弥漫性、点状、条纹状和局限性(图1~4);其中,弥漫性掌跖角皮症与KRT9及KRT1等基因的突变有关[3],点状掌跖角皮症与AAGAB、COL14A1等基因突变有关[4],局限性掌跖角皮症与KRT16、TRPV3等基因突变有关,条纹状掌跖角皮症与DGS1、DSP及KRT1等基因突变有关[5]。
掌跖角皮症临床表现多样,其角化皮损可单独存在,也可为其他皮肤病如银屑病、毛发红糠疹[1]、先天性厚甲[6]等疾病的表现之一。本病多伴有掌跖多汗[7]、甲营养不良、手足癣[8]或甲板增厚浑浊,也可出现外胚层发育不良相关综合征[9]的表现。掌跖角皮症在临床上需与角化过度型手足癣、慢性湿疹、病毒疣、疣状痣等相鉴别。角化过度型手足癣[10]由真菌感染所致,临床可表现为皮纹加深、干燥、脱屑,真菌镜检及培养阳性,常伴有甲增厚、脱落。慢性湿疹是一种变态反应性皮肤病,表现为局部皮肤粗糙肥厚并伴不同程度苔藓样变,疾病呈阵发性,自觉瘙痒剧烈,血常规可有嗜酸粒细胞计数及IgE增高[11]。病毒疣是由人类乳头瘤病毒引起的常见皮肤病变,皮损多为质硬丘疹,顶端可呈乳头或菜花样增生,电镜下可见核内病毒颗粒[12]。条纹状掌跖角皮症需与疣状痣相鉴别,两者皮损均呈带状分布,组织病理表现相似,但疣状痣病理常有明显乳头瘤样增生[13]。
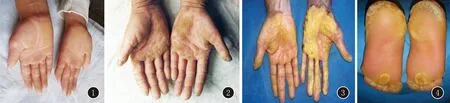
图1弥漫性ppk图2点状ppk图3条纹状ppk图4局限性ppk
1 材料和方法
1.1 材料 2019年1~2月,对全国掌跖角皮症患者进行网络问卷调查研究。
1.2 方法 设计问卷调查表,参考“安徽医科大学皮肤病研究所银屑病流行病学调查表”并修改后进行发布。调查表内容包括性别、年龄、籍贯、联系方式、是否明确诊断掌跖角皮症、确诊方式、病程时间、初发部位、疾病类型、自觉症状、伴发疾病、加重或缓解的因素、病情严重程度是否与季节有关、倾向的治疗方式、家族中是否有其他掌跖角皮症患者、是否接受长期治疗、是否因该疾病影响心理、对掌跖角皮症的了解程度、最希望改善的症状、对掌跖角皮症的看法,共20个问题。在问卷说明中对被调查者进行指导说明(如本次调查的目的、意义、注意事项)。纳入标准:明确诊断掌跖角皮症,具有基本阅读和书写能力,<14岁患者可由家属填写。
1.3 统计学方法 不同地区间疾病分型、伴发疾病及受季节影响的差异采用SPSS 24.0统计软件,运用行乘列表(R×C)的χ2检验进行数据处理分析,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 本研究总共发放问卷361份,最终回收问卷361份,回收率为100%,有效问卷346份,有效回收率为95.80%。受试者男130例,女216例,男女之比0.62∶1;年龄0.3~58岁,平均(24.39±12.84)岁。有家族史者154例,无家族史者192例,有家族史的患者占44.51%。
2.2 发病部位 数据显示,掌跖角皮症除了可发生在典型的掌部、足跖部以外,其他受力部位如膝部、踝部、肘部等也可发生(表1)。
2.3 临床分型 在本次调查中,弥漫性患者占多数,比例为43.35%(表2)。
2.4 伴发疾病 调查结果显示,掌跖角皮症以伴发多汗症、手足癣和甲营养不良为多(表3)。
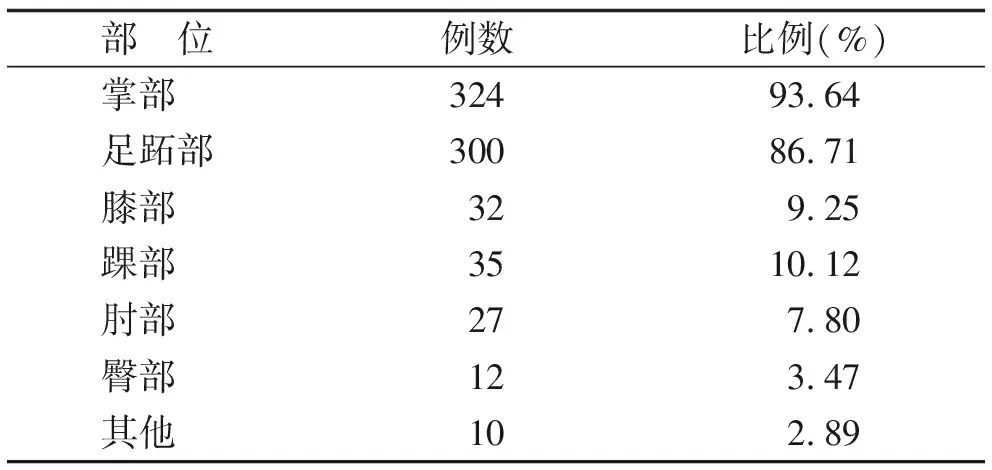
表1 疾病初发部位
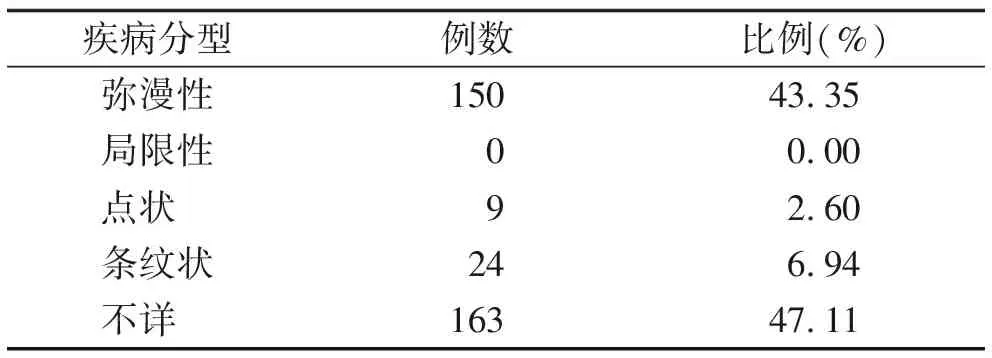
表2 疾病分型情况
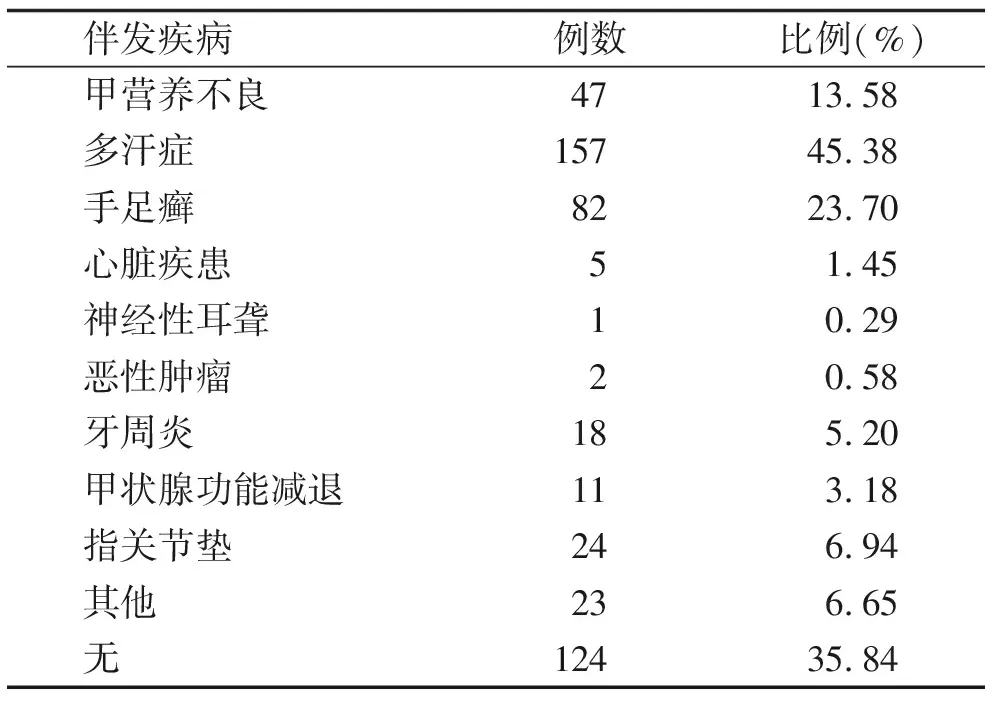
表3 伴发疾病情况
2.5 疾病治疗 与有创的手术治疗相比,患者更倾向于选择外涂药物、口服药物或光电治疗的方式来改善皮损症状(表4)。

表4 患者倾向的治疗方式调查结果
2.6 疾病严重程度与季节的关联 数据显示,掌跖角皮症患者自觉症状以干燥为主(82.95%),且有74.57%的患者病情严重程度与季节改变有关(表5)。
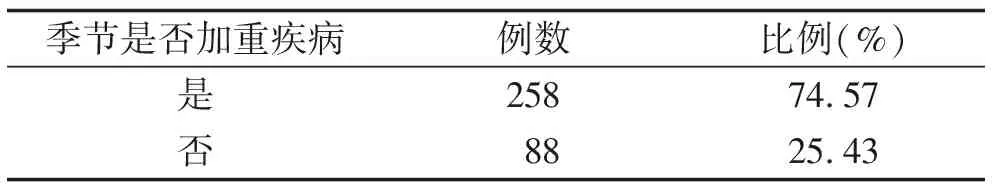
表5 季节加重病情调查结果
2.7 患者生活质量影响统计结果 在本次调查中,84.68%的患者表现出不同程度的心理负担(表6),如社交障碍、心理障碍,绝大多数患者对掌跖角皮症的遗传性表示担忧。相较于PPK引起的瘙痒、皲裂、疼痛等症状,89.31%的患者更在乎对外观的影响。

表6 疾病影响心理调查结果
2.8 不同地区之间的疾病差异 中国掌跖角皮症患者主要集中在华东地区,各地区之间疾病分型及伴发疾病差异均无统计学意义,不同地区之间掌跖角皮症患者病情严重程度受季节影响,差异有统计学意义(P<0.05)。见表7。

表7 各地区季节影响疾病情况
3 讨论
遗传性PPK的临床表现多样,其临床谱可以从孤立的PPK到相关的听力损害、眼病、牙齿异常、精神发育迟滞、心脏并发症或恶性肿瘤等复杂情况。掌跖角皮症部分受影响的蛋白仅表达于手掌和脚掌的表皮(如角蛋白9或角蛋白6c),因此皮损主要发生于掌跖部,但也可发生在易受外伤部位如肘膝部[14]。目前根据发病年龄、家族史以及临床表现等特点,一般可明确诊断遗传性掌跖角皮症,但仍没有一种公认的分型方式[15]。临床上应与获得性掌跖角皮症及症状性掌跖角皮症相鉴别。皮肤CT或皮肤镜[16]也可在一定程度上对掌跖角皮症的严重程度进行评估。
弥漫性掌跖角皮症是最常见的一种类型[17],为显性遗传模式,常对称发病,皮损边界清楚,局部一般无炎症,但因常伴有多汗症而引起浸渍的外观,甚至引起细菌和真菌感染。部分患者可伴有指节垫、指趾屈曲畸形等[18]。根据其病理特点可进一步分为弥漫性表皮松解性掌跖角化症(EPPK)和弥漫性非表皮松解性掌跖角化症(NEPPK)两种亚型。EPPK与NEPPK临床特征基本相同,但EPPK的组织病理学检查可见在表皮基底的棘层和颗粒层的角质形成细胞核周边形成特征性的空泡变性。EPPK与NEPPK分别易伴发乳腺癌及心脏病,因此通过组织病理或基因诊断明确分型从而进行伴发疾病风险预测对疾病的预后评估是非常有必要的[19]。基因诊断[20]对于没有表现出掌跖角皮症典型临床症状的年轻患者而言,也是一种有效的诊断工具。
PPK的诊断基于遗传模式、发病年龄、皮损形态、分布及实验室检查等[21],但由于PPK的遗传异质性,相似的临床表现可能来自不同基因的突变。因此掌跖角皮症需要进行基因突变分析以确定临床类型[2],这或许是本次调查中47.11%的患者不清楚自己疾病临床分型的原因。
掌跖角皮症无法根治,治疗原则为减少角质层增厚、润滑皮肤、预防皲裂、减少压力和摩擦,尽量避免创伤,少使用肥皂。目前的治疗方案包括局部角质剥脱剂、磨削、CO2激光消融治疗和系统性维A酸类药物治疗等[22]。对于明确的化学剂、药物或代谢紊乱所造成的PPK则应根据病因治疗和预防,并且避免进一步的接触[23]。有多项研究[24-26]表明掌跖角皮症皮损严重程度受到季节影响,这与本次调查结果相符,在本次调查中有74.57%的患者皮损严重程度与季节变化相关。各地区之间,掌跖角皮症患者病情严重程度受季节影响差异有统计学意义,这或许是因为各地区地理位置不同,气候有所差异。数据显示,高达84.68%的患者出现不同程度的心理负担,干燥、疼痛、出血等任何一种症状都会严重影响患者生活质量[27]。掌跖角皮症累及手掌及足跖,严重时可限制正常活动,甚至引起手掌挛缩、因缺血而导致手指截肢,产生强烈的疼痛[28],这大大地降低了个人进行日常活动的能力。由于手掌部位易暴露,这种角化皮损甚至伴随的臭味常使患者感到烦恼,目前掌跖角皮症的各种治疗方法均无法取得满意效果,患者携带病症伴其终生,必要时可进行遗传咨询,通过产前诊断技术确定胎儿是否携带致病突变。
虽然PPK不会危及生命,但它会通过降低肢端功能、引起不适和疼痛而严重损害患者的身心健康,因此在治疗上也需加强患者的心理疏导,改善患者生活质量。本研究初步了解了中国掌跖角皮症患者的需求,对目前中国掌跖角皮症患者的临床特征、伴发疾病等进行总结分析,在一定程度上为掌跖角皮症的诊断治疗提供了理论基础。
