肠梗阻导管联合清胰汤治疗重症急性胰腺炎疗效观察
2019-10-22张法红梁军才
张法红 郭 锋 梁军才 武 伟
重症急性胰腺炎病情急,进展快,早期即可发生全身炎症反应综合征,甚至发展为多脏器功能衰竭,病死率较高。早期出现腹腔内高压和肠功能障碍是重症胰腺炎普遍存在的问题,如何积极有效的早期降低腹腔压力及恢复肠功能成为当前临床研究的热点问题[1]。临床研究表明,清胰汤对胰腺炎控制有较好的疗效,能早期促进肠功能的恢复[2-4];而传统的胃管减压引流,胃管最深只能插到胃窦部,减压引流效果一般,而肠梗阻导管是一种新的治疗技术,其对胃内、肠道内积气、积液均能进行良好的减压、引流,可以明显缓解腹腔高压。本研究应用肠梗阻导管引流减压联合注入清胰汤治疗重症胰腺炎,观察临床效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2015 年1 月—2018 年10 月杭州市萧山区第一人民医院消化科及重症医学科收治的重症胰腺炎患者60 例,诊断标准符合《2013 年中国急性胰腺炎诊治标准》[5],入院后按随机数字表法分为治疗组和对照组,各30 例。治疗前对所有患者均履行充分的知情告知义务,患者及家属同意并签字,并通过医院伦理委员会审核,符合医学伦理学道德规范。
1.2 治疗方法 两组患者入院后均给予常规综合治疗:禁食、抑酸、补液扩容、纠正水电解质紊乱、预防性使用广谱抗菌药物、抑制胰酶分泌等常规措施。对照组予普通胃管行胃肠减压,经胃管内注入清胰汤,方剂组成:柴胡5g,茵陈、木香、元胡、白芍各15g,栀子、大黄、芒硝、连翘各20g;煎制成180mL/袋,每次经胃管注入1 袋后夹闭胃管1~2h,1 天2 次,疗程7天;治疗组留置经鼻肠梗阻导管行胃肠减压引流,经导管内注入清胰汤180mL/袋,1 天2 次,疗程7 天。
经鼻留置肠梗阻导管方法:采用肠梗阻导管套件。预先将导管经鼻插入胃腔,然后在胃镜直视下使用异物钳夹住导管的前端,使其穿过幽门、前端放置于空肠内。导管末端的前导子可起到重力作用,带动导管边吸引肠内容物边蠕动前行,使导管顺利下行至空肠及其远端,同时外接引流袋。
1.3 腹内压测定 应用间接测膀胱内压法:留置普通导尿管,排空膀胱内尿液,注入50mL 0.9%氯化钠注射液,以耻骨联合为监测零点,呼气时连接测压管进行测压。
1.4 观察指标(1)观察每天腹痛腹胀改善及肛门排气情况;(2)记录治疗7 天后CRP,APACHEⅡ评分及腹腔内压力;(3)记录每天胃肠减压引流量,计算平均每日引流量(mL/天);(4)观察患者15 天出院、死亡和转诊手术情况。
1.5 统计学方法 应用SPSS 13.0 统计软件处理数据,计量资料以均数±标准差(±s)表示,采用成组设计t 检验;计数资料以例表示,组间比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组重症胰腺炎患者临床资料比较 两组患者年龄、性别、BMI 及APACHⅡ评分比较,差异无统计学意义(P>0.05),具有可比性,见表1。
表1 两组重症胰腺炎患者临床资料比较(±s)
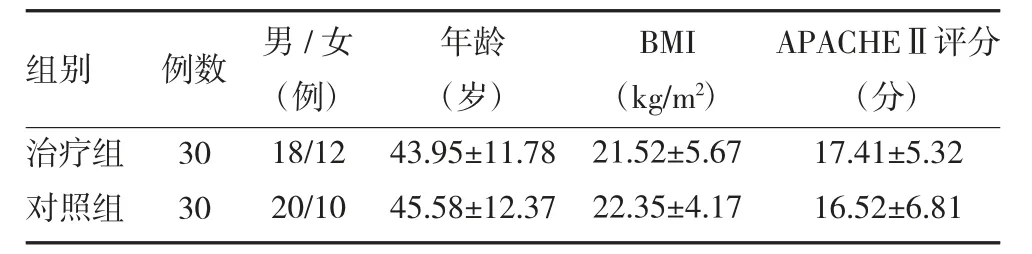
表1 两组重症胰腺炎患者临床资料比较(±s)
注:APACHⅡ:急性生理与慢性健康评分;BMI:体质指数;对照组给予普通胃管行胃肠减压+清胰汤;治疗组给予肠梗阻导管胃肠减压+清胰汤
2.2 两组重症胰腺炎患者治疗后临床症状比较 与对照组比较,治疗组治疗后腹痛、腹胀消失、排气恢复时间均明显缩短(P<0.05)。见表2。
2.3 两组重症胰腺炎患者APACHEII 评分、血清CRP 比较 治疗7 天后,两组患者APACHEII 评分、血清CRP 均较治疗前降低,治疗组较对照组降低明显(P<0.05),见表3。
表2 两组重症胰腺炎患者治疗后临床症状比较(天,±s)
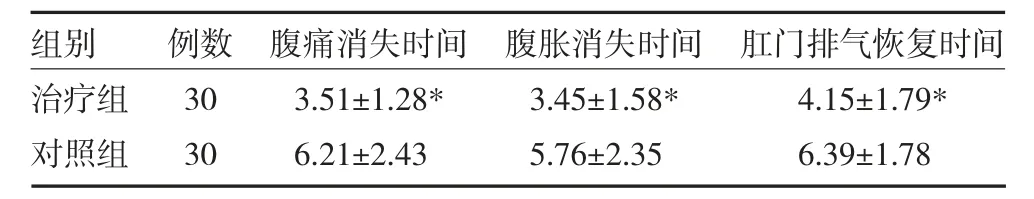
表2 两组重症胰腺炎患者治疗后临床症状比较(天,±s)
注:与对照组比较,*P<0.05;对照组给予普通胃管行胃肠减压+清胰汤;治疗组给予肠梗阻导管胃肠减压+清胰汤
表3 两组重症胰腺炎患者APACHEⅡ评分、血清CRP比较(±s)

表3 两组重症胰腺炎患者APACHEⅡ评分、血清CRP比较(±s)
注:与同组治疗前比较,△P<0.05;与对照组治疗后比较,*P<0.05;APACHⅡ:急性生理与慢性健康评分;CRP:C 反应蛋白;对照组给予普通胃管行胃肠减压+清胰汤;治疗组给予肠梗阻导管胃肠减压+清胰汤
2.4 两组重症胰腺炎患者治疗前后腹腔压力比较两组患者治疗前腹腔内压力比较,差异无统计学意义(P>0.05)。治疗组治疗后24、48、72h 腹腔压力降低幅度大于对照组(P<0.05),见表4。
表4 两组重症胰腺炎患者治疗前后腹腔压力比较(mmHg,±s)

表4 两组重症胰腺炎患者治疗前后腹腔压力比较(mmHg,±s)
注:与对照组比较,*P<0.05;对照组给予普通胃管行胃肠减压+清胰汤;治疗组给予肠梗阻导管胃肠减压+清胰汤;1mmHg=0.133kPa
2.5 两组重症胰腺炎患者胃肠减压引流量及预后比较 治疗组治疗后前3 天日均引流量较对照组明显增多[(700.32±209.76)mL 比(520.45±175.68)mL],差异有统计学意义(P<0.05);住院15 天中治疗组10例出院,对照组3 例出院(P<0.05);两组均无死亡病例及不良事件发生,无1 例转外科手术,对照组3 周后出现假性囊肿4 例。
3 讨论
研究表明,重症胰腺炎早期,由于各种炎症介质强烈释放,可导致肠道黏膜屏障功能障碍,使得胃肠道压力迅速升高,腹膜炎加重。同时治疗早期大量液体复苏使血容量迅速扩充,液体渗出明显又加重胃肠功能障碍,腹腔压力升高[6]。腹腔是一个闭合的腔隙,正常情况下压力接近于零,但重症胰腺炎合并腹腔压力增高情况下,可以影响循环、呼吸、肾脏等脏器功能,从而引起较高的死亡率,故重症胰腺炎患者的腹腔内压是患者死亡的独立预测因素[7]。因此,早期监测腹腔压力并给予早期有效的干预治疗,可以阻止其发展,降低重症胰腺炎患者的死亡率[8]。
肠梗阻导管使用长度为300cm,其前端有两个水囊及金属球端子,肠梗阻导管直接置入空肠后,可以对肠腔内积气、积液进行充分有效的减压引流,有效缓解肠道水肿、促进扩张肠管,改善肠管血运、缓解腹痛腹胀,降低肠道内压力[9]。
本研究表明,应用肠梗阻导管进入空肠减压引流效果显著,其治疗后前3 天日均引流量明显较对照组增多(P<0.05),再通过局部灌注清胰汤,有利于清胰汤方剂更加快速的发挥其药效作用,恢复肠道功能,综合表现为临床症状(腹痛、腹胀)好转及肛门排气时间均较对照组明显提前(P<0.05),治疗7 天后CRP 和APACHⅡ评分改善较对照组明显(P<0.05)。且治疗组15 天出院率较高,无明显重症胰腺炎相关的局部并发症。不足之处在于肠梗阻导管费用较高,管径较普通胃管粗,患者耐受性不佳,但本研究中无一例患者自动退出。
综上所述,肠梗阻导管联合清胰汤治疗重症急性胰腺炎效果确切,可以早期改善临床症状,有效快速引流及降低腹腔压力,预后良好,值得临床推广应用。
