多模式连续坐骨神经阻滞对胫腓骨骨折患者术后镇痛效果的影响
2019-10-21白东亮
刘 瑞, 白东亮
(1.陕西省铜川市人民医院 麻醉科, 陕西 铜川, 727000;2.陕西省汉中市洋县中医医院 麻醉科, 陕西 汉中, 723300)
临床胫腓骨骨折患者多采用切开复位内固定手术治疗,术后患肢多发胀痛,需要进行镇痛管理。既往多采用硬膜外镇痛,但采用抗凝药物容易导致神经受损、硬膜外感染及血肿等,而皮下镇痛与周围神经阻滞所受到的干扰较小,在临床上广泛应用[1-2]。局部麻醉药剂单一使用可能会造成运动阻滞过度[3-5]。本研究分析多模式连续坐骨神经阻滞对胫腓骨骨折术后镇痛的影响,现报告如下。
1 资料与方法
1.1 一般资料
纳入标准: ① 穿刺部位无感染、意识清晰者; ② 美国麻醉医师协会(ASA)麻醉分级Ⅰ、Ⅱ级择期手术患者; ③ 患者或家属知情并签署同意书。排除标准: 外周神经病变或受损者; 合并心血管疾病、局麻药过敏、肝肾功能异常、凝血功能异常、既往慢性疼痛病史、精神疾病者。选取2017年1月—2019年1月陕西省铜川市人民医院行胫腓骨骨折手术患者160例,根据随机数字表法分为对照组80例与观察组80例, 2组患者临床资料比较无显著差异(P>0.05), 具有可比性,见表1。本研究经医院伦理委员会批准。
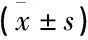
表1 2组患者临床资料比较
ASA: 美国麻醉医师协会。
1.2 研究方法
2组患者均采用蛛网膜下腔麻醉,经L3~4穿刺脑脊液顺畅回流,注入2 mL 0.5%布比卡因,阻滞平面为T12~S5, 患者切口均位于胫骨外侧。手术完成顺利,术中监测血氧饱和度、血压和心电图,且患者术中不采用镇痛药物。
对照组患者肱二头肌皮下接镇痛泵, 20 mg胃复安、150 mL 0.2%罗哌卡因、100 μg右美托咪定、200 μg舒芬太尼及10 mg地塞米松, 30 min锁定时间, 10 mL负荷剂量, 0.5 mL单次剂量, 3 mL/h背景剂量。观察组患者患肢在超声引导下行坐骨神经穿刺置管并接镇痛泵, 20 mg胃复安、150 mL 0.2%罗哌卡因、100 μg右美托咪定、100 μg舒芬太尼及10 mg地塞米松, 30 min锁定时间, 10 mL负荷剂量, 0.5 mL单次剂量,3 mL/h背景剂量。由技术熟练麻醉医师操作,取俯卧位,高频平面或者弯面探头,频率2~5 MHz, 置于腘褶皱处。体表受探头轻度挤压能够看到充溢时腘窝血管,血管后外侧为胫神经,胫神经离大腿内侧更近,腓神经与胫神经汇合部位的胫神经更粗大。B超开始于腘窝褶皱朝近心端移动扫查,腓总神经与胫神经汇拢于腘窝,导管针自股二头肌与外侧肌间硬膜外由外向内进入,针尖至神经的表层硬膜外导管置入,若回抽无血则大腿皮肤上固定导管并连接镇痛泵。
1.3 观察指标
① 观察2组患者术后12 h小腿的肿胀感觉,分为几乎没有、可以忍受和强烈的无法忍受3个等级; ② 统计2组患者术后48 h时发生恶心、呕吐的人数以及需要追加吗啡镇痛药的人数; ③ 观察2组患者术后翻身和平躺时疼痛情况,采用视觉模拟疼痛评分法(VAS)进行评估,得分越高说明其疼痛情况越严重; ④ 观察2组患者对术后48 h镇痛的满意情况,分为差、一般和好3个等级。
1.4 统计学分析

2 结 果
术后12 h, 观察组患者小腿肿胀程度显著优于对照组(P<0.05), 见表2。观察组术后48 h内有8例(10.00%)患者发生恶心、呕吐,对照组为53例(66.25%); 观察组追加吗啡镇痛药的有3例(3.75%), 对照组有56例(70.00%), 差异均有统计学意义(P<0.05)。术后8、16、32 h时,观察组患者翻身与平躺VAS评分均显著低于对照组(P<0.05), 见表3。观察组患者对镇痛的满意度显著优于对照组(P<0.05), 见表4。

表2 2组患者术后12 h小腿肿胀感觉情况比较[n(%)]
与对照组比较, *P<0.05。
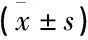
表3 2组患者术后翻身和平躺时VAS评分情况比较
与对照组比较, *P<0.05。

表4 2组患者对镇痛满意度情况比较[n(%)]
与对照组比较, *P<0.05。
3 讨 论
临床胫腓骨骨折患者术后发生疼痛主要因素有: ① 手术损害,包含撕裂与切割等伤害性传入刺激、后续炎症反应[6-7]; ② 中枢与外周的敏化受损,伤害性刺激从外周组织通过脊髓传递至脑部,可分成转导、传导、调制与知觉不同阶段[8]。皮肤组织发生损伤后,细胞释放5-羟色胺、组胺和缓激肽等多种炎性递质,增强了伤害性感受器的兴奋,或者将外周伤害性感受器激活,由神经元C纤维传导至中枢[9-11]。本研究所采用的多模式镇痛即是针对患者疼痛的不同阶段采取不同阻断疼痛的办法,预防中枢与外周痛觉敏感。手术后合理的镇痛可有效降低并发症发生概率,提升手术效果,加速患者康复。一般情况下,患者给药路径为皮下、硬膜外及静脉,其中硬膜外镇痛的风险太高,而皮下和静脉镇痛则要采用大量阿片类药物才能够起到足够的镇痛效果,且患者易出现恶心、呕吐等副作用[12]。近年来,在超声技术支持下,可从患者外周神经位置给药,使该神经阻滞,使得支配相关区域的疼痛感觉无法由该神经传导至大脑与脊髓中枢,从而有效缓解患者的疼痛[13-14]。
从理论上来讲,隐神经、坐骨神经、股神经与腰丛神经结合阻滞能够使患者下肢完全镇痛,但考虑局麻药物的安全剂量无法使患者的每个位置都连续阻滞,所以仅可阻滞一条神经[15]。临床常用方法为阻滞腘窝部位的坐骨神经,腘窝动脉在静脉的前方,腘窝的血管分布在坐骨神经内部,在少数状况下,坐骨神经由骶骨的坐骨孔发出时已分为腓总神经与胫神经。超声引导即采用彩色多普勒对血管神经进行确认[16-17]。本研究结果显示,观察组患者术后12 h小腿肿胀程度显著优于对照组,观察组患者术后8、16、32 h的翻身与平躺VAS评分显著低于对照组,且观察组患者术后发生恶心、呕吐人数和追加镇痛药物人数均显著少于对照组,说明多模式连续坐骨神经阻滞对患者术后镇痛效果理想[18]。
综上所述,胫腓骨骨折患者术后采用超声引导下多模式连续坐骨神经阻滞的镇痛效果理想,可降低患者不良反应发生率,提高镇痛满意度。
