X线摄影对微钙化型乳腺癌病变范围的评估
2019-10-19荣小翠康一鹤吴勇超武中林赵俊京李亚洲
荣小翠,康一鹤,吴勇超,武中林,赵俊京,李亚洲
河北医科大学第四医院放射科,河北石家庄 050011; *通讯作者 荣小翠 .rxc0707@163.com
微钙化是乳腺X线摄影检查中常见的病变征象,有时甚至是乳腺癌唯一的影像学征象。研究显示,高达90%的导管原位癌患者有钙化灶[1]。因此,对于乳腺微钙化的评估十分重要;而在检测钙化方面,其他影像检查方法均不及 X线摄影[2]。既往研究多探讨各种影像检查方法对微钙化病变的诊断价值、微钙化与新辅助化疗疗效评估及与乳腺癌预后的关系;但对于微钙化型乳腺癌病变范围的研究鲜有报道[3-6]。病灶大小是乳腺癌患者重要的预后因素,也是影响治疗计划的一个决定因素。近年来,随着保乳手术和新辅助化疗的广泛应用,准确测量病灶大小的重要意义进一步凸显[7]。本研究拟探讨X线摄影对微钙化型乳腺癌病变范围的评估价值及其影响测量准确性的相关因素,为临床合理地选择术前治疗方式提供参考。
1 资料与方法
1.1 研究对象 收集2015年2月—2017年12月于河北医科大学第四医院就诊的乳腺癌患者。纳入标准:①术前2周内行X线摄影检查,且表现为单纯微钙化;②最终诊断均由手术病理证实。排除标准:①患者术前进行放疗或化疗;②病理未获得完整肿瘤大小。最终纳入 167例,均为女性,年龄 27~68岁,平均(46.86±0.76)岁。其中乳头溢液12例、体检发现8例、乳头破溃2例、乳腺疼痛1例,144例因乳腺肿物就诊。对于临床未触及肿物者,术前对钙化进行勾丝定位,切取钙化组织后对标本再进行X线摄影,以确保钙化完整切除。
1.2 X线摄影检查 采用 Siemens Mammomat Novation DR数字化乳腺X线摄影机。常规行头尾位(CC)、内外斜位(MLO)摄片,必要时加照侧位(ML)。分别由1名具有10年以上工作经验的副主任医师和1名具有5年以上工作经验的主治医师通过PACS系统分别对所有乳腺 X线图像进行回顾性阅片,依据乳腺影像报告和数据系统(breast imaging reporting and data system,BI-RADS)对于微钙化从形态和分布方面进行分析:形态分为点状、无定形、粗糙不均质(用1代替)和细小多形性、细线样或细小分支状(用2代替)2大类;分布分为成簇、区域(用1代替)和段样、线样分布(用2代替)2大类[8]。将乳腺腺体类型分为脂肪型、散在纤维腺体型、不均匀致密型及致密型。为方便统计,本研究将其合并为2大类,即致密型(致密型和不均匀致密型)和非致密型(脂肪型和散在纤维腺体型)。测量不同位置上微钙化的最大径。取最大值作为病变范围,将2名医师的测量结果取平均值作为该病变最终的测量结果。参考 Vernet-Tomas等[9]及 Mennella等[10]的研究,将所有病例根据X线测量值分为A组(X线测量值≤2 cm)和B组(X线测量值>2 cm)。
1.3 病理检查 记录病理报告中的肿瘤最大径。病理与X线摄影所测病灶大小相差≤10 mm认为测量结果一致[9]。采用免疫组化法检测雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、HER-2、Ki-67的表达。根据2015版中国ER、PR检测指南:当≥1%的肿瘤细胞核呈不同程度着色时,即为阳性[11]。对于 HER-2的判定依据 2014版中国HER-2检测指南:即+++为阳性,0和+为阴性,++为不确定病例,进一步行FISH检测,未扩增为阴性,扩增为阳性[12]。对于乳腺癌的分子分型,参考2013年St Gallen乳腺癌分子分型判定标准,分为以下4种[13]:①Luminal A型,ER阳性或PR阳性、HER-2阴性、Ki-67<14%。②Luminal B型,ER阳性或PR阳性、HER-2阴性、Ki-67≥14%;ER阳性或PR阳性、HER-2阳性。③HER-2过表达型,ER阴性、PR阴性、HER-2阳性。④三阴型,ER阴性、PR阴性、HER-2阴性。
1.4 统计学方法 采用SPSS 21.0软件,采用Wilcoxon检验比较X线摄影和病理对病变范围测量的差异。采用Spearman相关分析评价X线与病理测量乳腺癌病变范围的相关性。组间患者年龄比较采用独立样本t检验;计数资料组间比较采用χ2检验或Fisher确切概率法。具有统计学意义的特征进一步行多因素 Logistic回归分析。P<0.05表示差异有统计学意义。
2 结果
2.1 病理学结果 组织学类型中,浸润性导管癌54.5%(91/167)、导管原位癌40.1%(67/167)、浸润性小叶癌1.2%(2/167)、浸润性微乳头状癌1.2%(2/167)、导管内乳头状癌1.2%(2/167)、实性乳头状癌0.6%(1/167)、黏液腺癌0.6%(1/167)、浸润性筛状癌0.6%(1/167);分子分型中,Luminal A型16.8%(28/167)、Luminal B型56.9%(95/167)、HER-2过表达型 25.1%(42/167)、三阴型 1.2%(2/167)。
2.2 X线摄影测量微钙化型乳腺癌病变范围的准确性及相关因素分析 X线摄影及病理所测微钙化型乳腺癌的肿瘤最大径分别为3.1(1.5,6.0)cm和2(1,3)cm,差异有统计学意义(Z=-7.718,P<0.01)。Spearman相关分析显示,X线摄影与病理所测病变范围呈中度相关(r=0.478,P<0.01)。X线摄影准确评估病变范围82例(49.1%)、高估病变77例(46.1%)、低估病变8例(4.8%)。在X线高估的77病例中,A组高估1例、B组高估76例。
影响X线摄影测量微钙化型乳腺癌病变范围准确性的单因素分析结果显示,X线测量值、微钙化形态、分布及病理学测量值均可影响X线摄影的测量准确性(P<0.05);而年龄、腺体类型、组织学类型、组织学分级、脉管瘤栓、淋巴结转移、ER、PR、HER-2、Ki-67及分子分型组间差异均无统计学意义(P>0.05),见表1。多因素Logistic分析结果显示,仅X线测量值是X线摄影测量病变范围不准确的独立预测因素(OR=16.69,95%CI4.55~61.28,P<0.01),即X线测量值与X线摄影测量微钙化型乳腺癌的准确性密切相关。见表2。
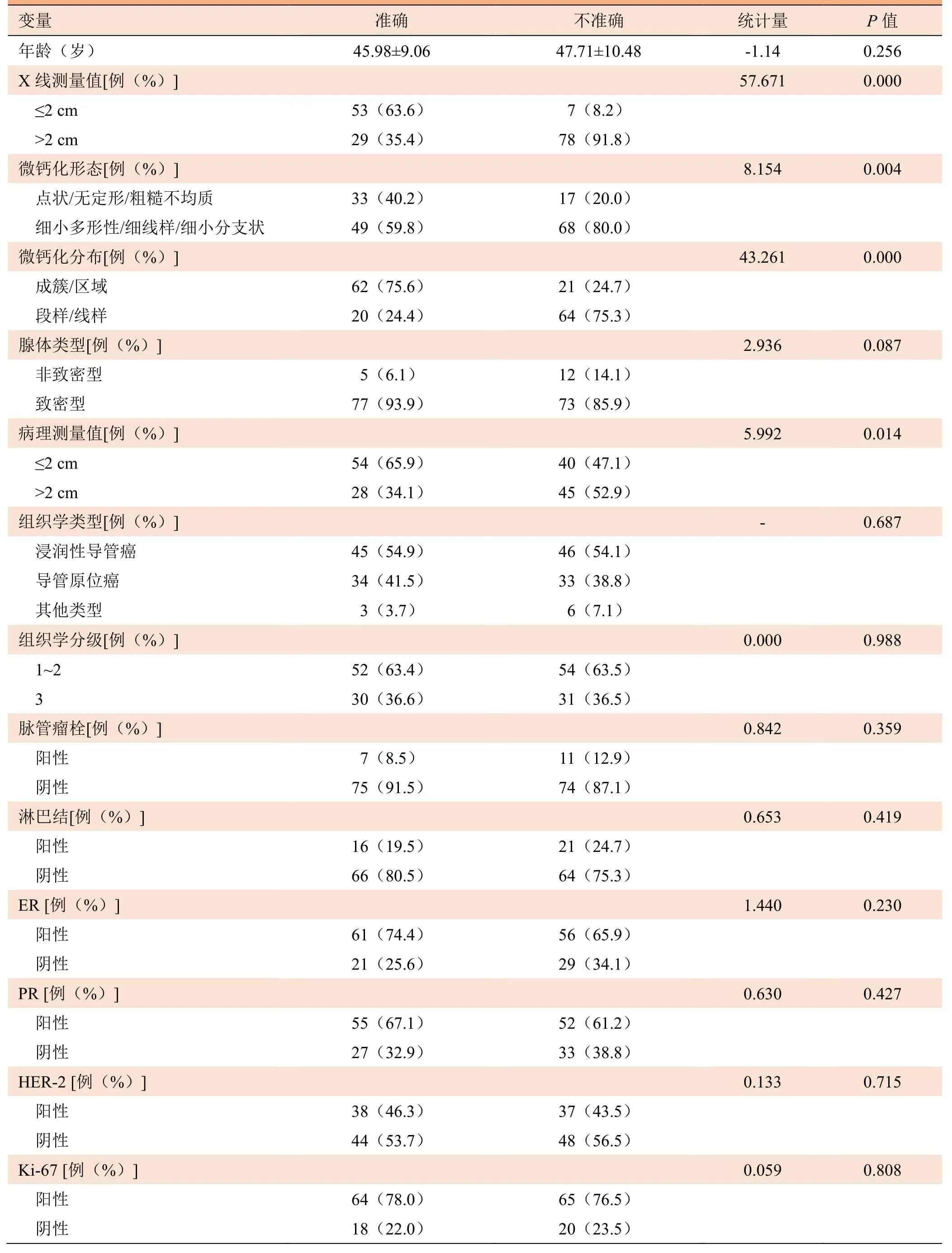
表1 X线摄影对于微钙化型乳腺癌病变范围测量准确性的单因素分析
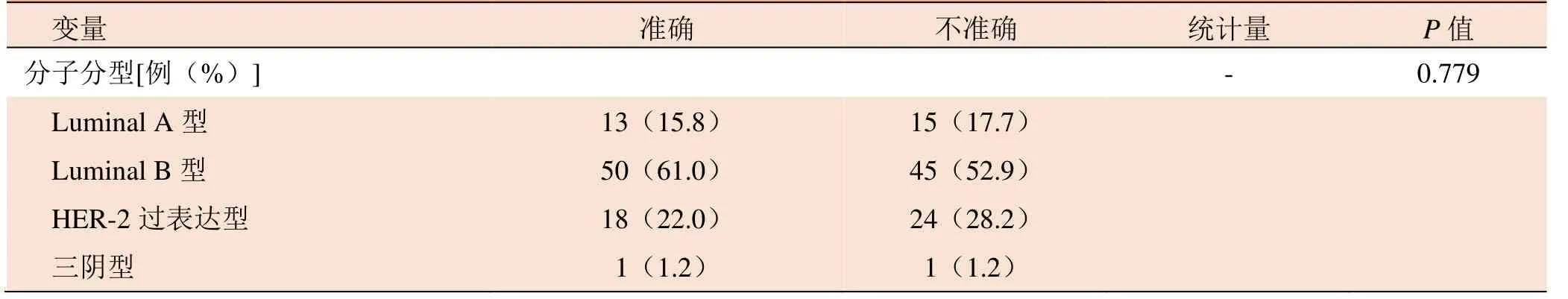
续表1
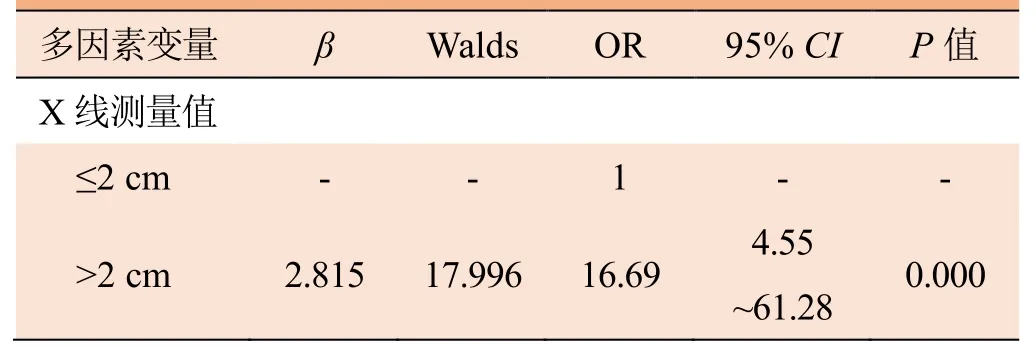
表2 X线测量微钙化型乳腺癌病变范围准确性的多因素Logistic分析
3 讨论
乳腺癌是影响女性健康最常见的恶性肿瘤之一,我国乳腺癌的发病率已跃居女性恶性肿瘤的首位[14]。目前,乳腺癌已经进入一个以手术为核心的多学科综合治疗的时代,手术方式不断增多。但无论采取何种手术方式,术前肿瘤的定位及了解精确的病变范围至关重要。术前高估肿瘤范围会导致不必要的乳房切除术;而低估肿瘤范围则可能会出现手术切缘阳性,进而导致二次手术及增加局部复发的风险[15]。目前对于微钙化型乳腺癌的最佳检查方法的确定仍存在较大争议。多数外科医师依赖 X线摄影检查决定病变范围。关于X线摄影、超声及MRI对于乳腺癌或导管原位癌病变范围的评估已有较多报道[15-17];但针对微钙化型乳腺癌的研究罕见[9]。本研究拟探索X线摄影检查对微钙化型乳腺癌病变范围的评估价值及其影响因素,为临床选择最佳治疗方式提供帮助。
本研究显示,X线摄影易于高估微钙化型乳腺癌的病变范围,其与病理所测值的相关系数为0.478,介于文献报道范围内(0.440~0.875)[18]。X线摄影准确评估病变范围占 49.1%,高估病变 46.1%、低估病变 4.8%,与 Daniel等[16]的研究结果基本一致。X线摄影高估病变范围,最主要的原因考虑为乳腺癌周围常伴有许多 X线摄影表现为可疑恶性微钙化的良性病变,如柱状细胞病变、黏液囊肿样病变等[19-20];另外可能与术前 X线或超声引导下的穿刺活检去除部分肿瘤组织有关;此外,常规病理测量方法不能完全包括肿瘤范围[21]。推测 X线摄影低估肿瘤最大径的原因为部分乳腺癌组织未发生钙化。
为了解影响 X线摄影测量病变范围准确性的临床病理因素,本研究将年龄、X线测量值、微钙化形态、分布、腺体类型、病理测量值、组织学类型、组织学分级、脉管瘤栓、淋巴结转移、ER、PR、HER-2、Ki-67及分子分型进行单因素分析,结果显示X线测量值、微钙化形态、分布及病理测量值与测量准确性有关。进一步Logistic回归分析结果显示,仅X线测量值与测量准确性相关,其他因素与X线摄影测量准确性无明显相关性。Vernet-Tomas等[9]的研究同样显示X线测量准确性依赖于X线测量值,年龄、组织学分级、PR及HER-2在不同组间无显著差异。Vernet-Tomas等[9]还发现ER表达率与测量准确性相关。当ER≥90%时,高估病变的风险明显增加,高达63.6%,推测为ER高表达常见于低核级导管原位癌,而其又常起源于伴有钙化的良性病变;当 ER表达率<45%时,易于低估病变,考虑可能与ER阴性乳腺癌(如三阴型乳腺癌)常无钙化有关[22]。本研究并未发现这一特点,考虑可能与病例选择不同及ER判读的方式不同有关;且其所有病例均为导管原位癌,而本研究中包含多种病理类型。Daniel等[16]的研究显示,乳腺密度影响X线测量的准确性,与本研究结果不一致,可能与纳入病例的标准不一致有关。Daniel等[16]的研究对象为导管原位癌,包括多种X线表现,部分病例不伴有微钙化,当腺体密度较高时可能影响病灶边缘显示,从而影响测量。既往研究显示 X线摄影对于Luminal A型病灶大小的评估更准确[15];而本研究未得出相似结果,可能与病例选择及采用机器设备不同等因素有关。
本研究的局限性:①本研究为单中心回顾性研究,可能存在选择偏倚;②仅评估X线摄影对微钙化型乳腺癌病变范围的评估价值,未与超声、MRI进行对比研究;③未能将评估不准确病例的X线摄影及病理标本进行对照分析,今后可开展相关前瞻性研究。
总之,乳腺X线摄影易于高估微钙化型乳腺癌的病变范围,其评估准确性与X线测量值有关。
