超声征象对超声引导下穿刺活检在早期乳腺癌中诊断价值的影响
2019-10-12张岳宇孔繁云陈成辉
张岳宇,孔繁云,陈成辉
(1.海南省海口市第三人民医院 超声科,海南 海口 571100;2.海南医学院第二附属医院 普外科,海南 海口 571100)
乳腺癌是女性癌症死亡的主要原因[1]。在美国女性中,乳腺癌在所有癌症中发病率最高,是仅次于肺癌的第二常见癌症死亡原因[2]。据统计,2017年美国女性乳腺癌新增病例25.27万例(占所有癌症的30%),死亡4.06万例(占所有癌症的14%)[3]。生活在美国的女性终身被诊断患有乳腺癌的风险为12.3%[4]。在诊断时,原发癌较小的患者生存率显著提高,死于癌症的概率显著降低[5],因此早期发现乳腺癌和准确评估病变是各种影像手段的目标。超声作为一种传统的医学成像手段,多年来在乳腺癌检测、影像引导活检和淋巴结诊断中发挥着非常重要的作用[6-9]。超声可以从多层面评估病变的形态、方向、内部结构和边缘等,无论是在乳腺脂肪组织还是致密的腺体结构中,都具有很高的分辨率[10]。乳腺穿刺活检被认为是一种具有取样可靠和侵入性较低的形态学诊断方法。这种方法降低了患者的医疗费用和心理压力,对于可触及的乳腺病变,乳腺穿刺活检可以徒手进行;对于不可触及的乳腺病变,乳腺穿刺活检可以通过超声检查进行引导[11-13]。
在过去的几十年中,原发性早期乳腺癌的预后持续改善,具体表现为采用新辅助治疗5年生存率的提高以及病理完全缓解率的增加[14]。因此对于早期乳腺癌的早发现具有更重要的现实意义。
基于此,本研究旨在探讨穿刺活检对早期乳腺癌的诊断效能,分析肿块超声征象对早期乳腺癌采用穿刺活检的诊断率和漏诊率的影响,以期为早期乳腺癌的及时发现提供可靠的检查手段。
1 资料与方法
1.1 一般资料
选择2015年8月—2017年8月于我院接受诊疗的可疑乳腺癌女性患者293例,年龄34~69岁,平均(53.3±9.9)岁,病灶位于右乳151例,左乳142例,均为单侧发病。无临床表现、由体检发现111例,乳房肿胀79例,乳头溢液57例,乳头皮肤糜烂、瘙痒46例。早期乳腺癌纳入标准:⑴ 均行超声和穿刺活检,并经手术治疗,获得术后病理诊断;⑵ 超声检查显示最长径≤2 cm;⑶ 无转移征象(淋巴结转移或远处转移)。排除标准:可明确诊断的脂肪瘤、囊性增生、乳腺纤维瘤、平滑肌瘤、大导管乳头状瘤等良性病变患者。
1.2 方法
所有患者分别采用超声检查和超声引导下穿刺活检进行早期乳腺癌诊断,并经手术治疗,获得术后病理诊断。所有患者穿刺活检前均常规进行凝血功能、血常规及心电图检查。
1.2.1 彩色多普勒超声诊断方法[15]采用日立公司生产的HI VISION Preirus 超声诊断仪,探头为配套探头,频率为7~12 MHz。患者取仰卧位,嘱患者抬高双臂至头部,显露乳房,由临床经验丰富的超声科医师进行检查,仔细观察病灶部位、大小、形状、边缘、边界、生长方位、内部回声、钙化、血流、乳腺周围及腋窝是否有可疑淋巴结。
1.2.2 穿刺活检[16]于超声引导下,选用美国巴德公司生产的18 G 槽式组织切割针及MG15-22 全自动活检穿刺枪进行活检操作:患者仰卧位,常规消毒、铺巾,进行局部麻醉,根据超声显示的肿块位置、大小、血流及周围血管分布情况确定最佳穿刺位置及方向,每一病灶穿刺取样3~5 条,将组织常规10%甲醛固定后送往实验室进行病理检测,采用无菌纱布包扎穿刺点,并加压10 min。
1.3 评价指标
⑴ 将超声和穿刺活检诊断结果与术后组织病理性活检结果予以对比,分析两种方法对早期乳腺癌的诊断效能,包括敏感性、漏诊率、误诊率;⑵ 总结早期乳腺癌的超声征象特点;⑶ 分析肿块超声征象对早期乳腺癌采用穿刺活检的诊断率和漏诊率的影响;⑷ 汇总穿刺并发症发生情况。
1.4 统计学处理
研究所得数据采用SPSS 20.0进行统计学处理,计量资料采用均数±标准差(±s)表示,组间比较采用t检验;计数资料采用率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 彩色多普勒超声和穿刺活检对早期乳腺癌的诊断比较
在293例可疑乳腺癌患者中,经手术证实130例为早期乳腺癌,TNM分期在T0N0M0—T1bN0M0。彩色多普勒超声检查发现95例早期乳腺癌,漏诊35例,误诊0例;彩色多普勒超声检查的敏感性为73.08%(95/130),漏诊率26.92%(35/130),误诊率0.00%。穿刺活检发现115 例早期乳腺癌,漏诊15 例,误诊0 例;其敏感度为88.46(115/130),漏诊率为11.54%(15/130),误诊率为0.00%。穿刺活检的诊断敏感度明显高于彩色多普勒超声(P<0.05),且漏诊率明显较低(P<0.05)(表1)。
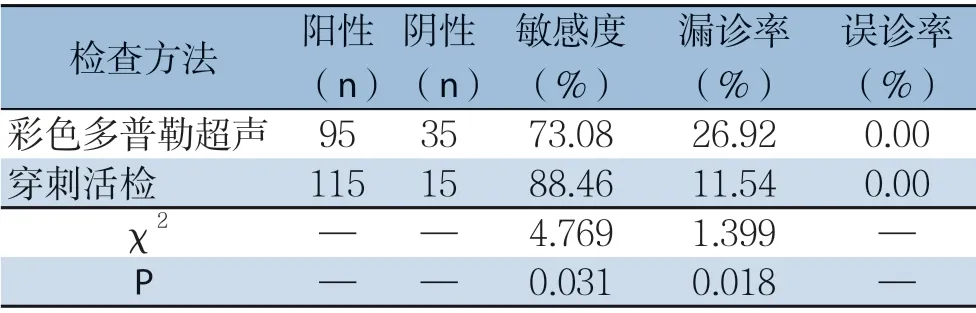
表1 彩色多普勒超声和穿刺活检对早期乳腺癌的诊断效能
2.2 早期乳腺癌的超声征象
汇总本研究中心的结果发现,乳腺癌的超声征象为最长径多为1~2 cm,形状以不规则居多,边界模糊,大部分表现为低回声不均匀、有微钙化灶、有血流信号,动脉阻力指数>0.7(表2)。
2.3 肿块超声征象对早期乳腺癌采用穿刺活检的诊断率的影响
穿刺活检对最长径1~2 cm、形状不规则、边界模糊、有低回声不均匀、有微钙化、有血流和动脉阻力指数>0.7的肿块的诊断率高于最长径≤1 cm、形状圆形或椭圆形、边界清晰、无低回声不均匀、无微钙化、无血流和动脉阻力指数≤0.7的肿块(P<0.05),但对生长方位水平位或垂直位的诊断率无统计学差异(P>0.05)(表2)。
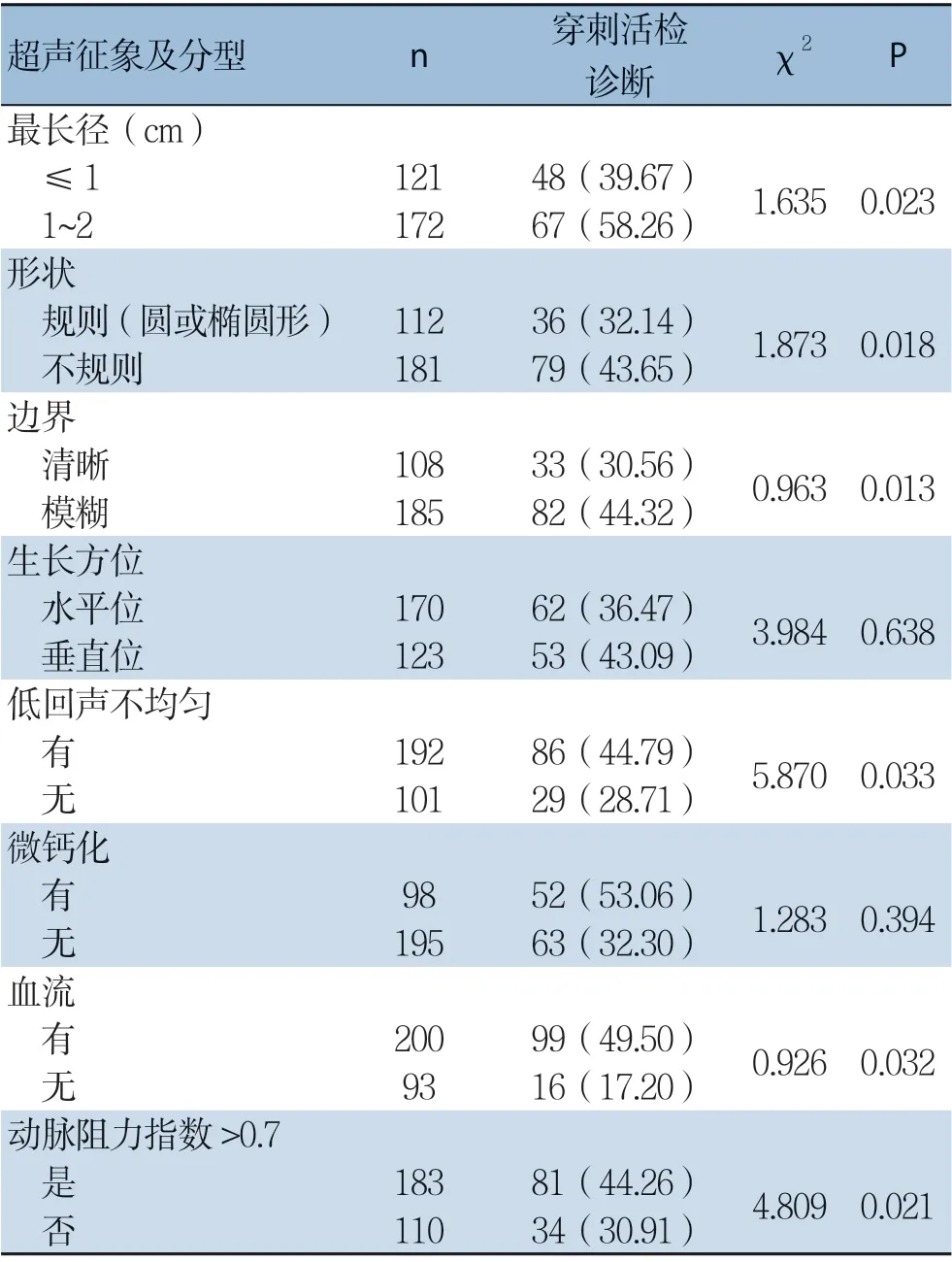
表2 肿块超声征象对早期乳腺癌采用穿刺活检的诊断率的影响[n(%)]
2.4 肿块超声征象对早期乳腺癌采用穿刺活检的漏诊率的影响
穿刺活检对最长径<1 cm、无低回声不均匀、无血流的肿块的漏诊率高于最长径1~2 c m、有低回声不均匀、有血流的肿块(P<0.05),而对形状规则(圆形或椭圆形)或不规则、边界清晰或模糊、生长方位水平位或垂直位、微钙化有或无、动脉阻力指数>0.7或≤0.7的肿块的漏诊率无统计学差异(P>0.05)(表3)。
2.5 穿刺并发症发生情况
7例(2.39%)患者穿刺部位出现淤血,3~4 d后自行消散;3例(1.02%)患者出现乳房疼痛,3~4 d后自行缓解;未见严重不良反应的发生。
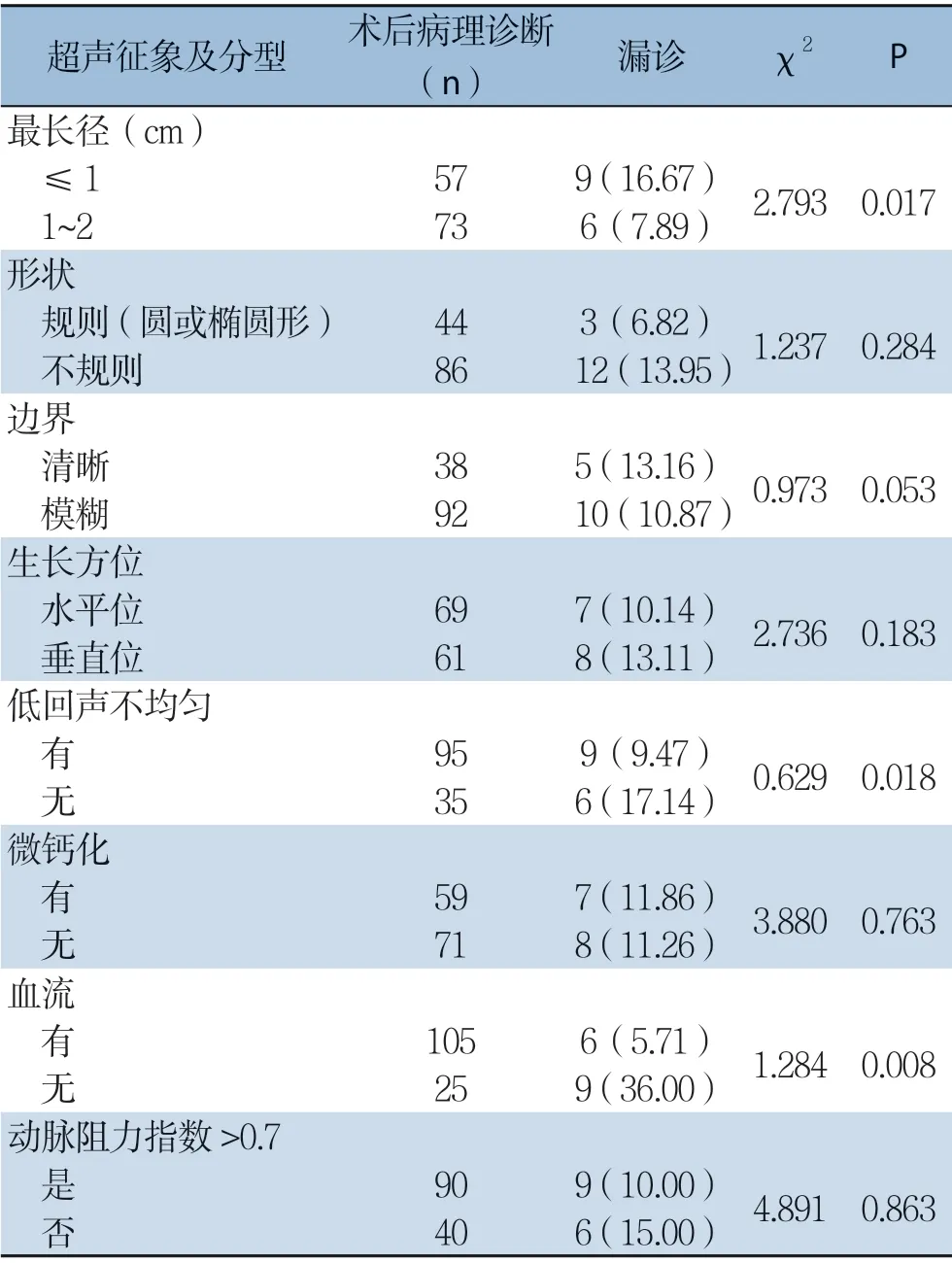
表3 肿块超声征象对早期乳腺癌采用穿刺活检的诊断率和漏诊率的影响[n(%)]
3 讨 论
乳腺癌是全世界女性最常见的恶性肿瘤,也是最重要的死亡原因之一。据估计,20 18年全球新诊断的乳腺癌病例为208万例,占所有癌症的24.2%[17]。乳腺癌是一种多因素导致的疾病,尽管该病发生在世界各地,但其发病率、病死率和生存率在世界不同地区的差异较大,这可能是由于人口结构、生活方式、遗传因素和环境等多种因素造成的[18]。根据全球癌症项目(GLOBOCAN),发达国家的乳腺癌发病率较高,而欠发达国家的相对病死率较高[19]。在中国,乳腺癌在过去几十年中急剧增加,2014年的发病率和病死率分别为28.77/10000和6.35/10000[20]。建议所有国家都对女性进行早期筛查,控制和预防这种癌症的计划必须是卫生政策制定者的一个高度优先事项;而且,在欠发达国家,有必要提高对危险因素的认识和早期发现[21]。可见,快速准确地诊断乳腺癌至关重要,早期乳腺癌治疗后的5年生存率高达94%,因为检测到的乳腺癌越早,实施保存手术的机会就越大,因此对其进行早诊早治意义非凡[22]。早期乳腺癌是指病灶局限于乳腺,肿物直径<2 cm,未发生周围组织浸润及远处转移,TNM分期在T0N0M0—T1bN0M0[15,23-25]。本文以此为纳入依据,选择293例可疑乳腺癌患者中最终经手术证实的130例早期乳腺癌患者,将超声和穿刺活检诊断结果与术后组织病理性活检结果予以对比,分析两种方法对早期乳腺癌的诊断效能;并探讨肿块超声征象对早期乳腺癌采用穿刺活检的诊断率和漏诊率的影响,以期发现可疑恶性的超声征象。
超声是乳腺癌筛查的重要手段[26],影像引导下的乳腺活检是目前乳腺癌病理评价的金标准,它可以安全可靠地执行,在临床实践中侵入性小且便于实施[16]。本研究发现,对于早期乳腺癌,彩色多普勒超声检查的敏感度为73.08%(95/130),漏诊率为26.92%(35/130),误诊率为0.00%;穿刺活检的敏感度为88.46(115/130),漏诊率为11.54%(15/130),误诊率为0.00%,说明穿刺活检的诊断敏感度明显高于彩色多普勒超声(P<0.05),且漏诊率明显较低(P<0.05),其诊断效能更高。这主要是因为超声为单一的影像诊断,而穿刺活检是在影像引导下的病理诊断,因此诊断能力更强,这一点在既往的研究[22,27]中也得到证实,吴文瑛等[22]指出超声引导下穿刺活检对BI-RADS4类乳腺病灶定性诊断具有绝对优势,优于超声弹性成像、X线钼靶。因此,超声引导下乳腺穿刺活检对可疑乳腺癌病灶的诊断和鉴别诊断具有重要的临床应用价值。
超声可用于评估病灶部位、大小、形状、边缘、边界、生长方位、内部回声、钙化、血流、乳腺周围及腋窝是否有可疑淋巴结[27],虽然超声引导下的乳腺活检具有可观的诊断效力,但依然有一定的漏诊率,为了防止患者错失早诊早治的机会,本文重点甄别与诊断率和漏诊率相关的超声征象,结果显示,穿刺活检对肿瘤最长径1~2 cm、形状不规则、边界模糊、有低回声不均匀、有微钙化、有血流和动脉阻力指数>0.7的肿块的诊断率高于最长径≤1 c m、形状圆形或椭圆形、边界清晰、无低回声不均匀、无微钙化、无血流和动脉阻力指数≤0.7的肿块(P<0.05),但对生长方位水平位或垂直位的诊断率无统计学差异(P>0.05)。由此可见:⑴ 肿物直径较大易于被发现,这可能是由于病灶太小时穿刺难度较大,获得病变组织的几率较小,因此临床需要由经验丰富的超声科医师指导临床医师定位,并多点取材;⑵ 形状不规则、边界模糊多提示肿瘤呈浸润性生长,因此恶性可能性更大;⑶ 低回声不均匀是由于组织结构密度不同所致,提示可能存在肿瘤细胞;⑷ 有研究[28]提示,细小的、颗粒状的、成簇的微钙化点是乳腺癌的一个重要的早期表现,因此微钙化通常提示恶性病变;⑸ 肿瘤细胞能产生血管生成因子诱导血管生成,故血流信号较强;由于乳腺癌内缺乏淋巴网,且乳腺癌细胞增殖不均衡,常会使血管变得扭曲、狭窄,导致乳腺癌内血流动脉阻力指数较高[29],因此有血流及动脉阻力指数>0.7多提示恶性可能。以上超声特征对早期乳腺癌具有特异性,可作为高度可疑恶性的超声征象,杨莹莹等[29]研究也发现,边缘不光整、形态不规则、纵横比≥1、内部有微钙化、内部血流阻力指数≥0.7、后方回声衰减、周围组织改变等7个超声征象在良恶性病灶中的差异具有统计学意义(P<0.05),与本文诸多恶性征象具有一致性,因此对于这些可疑的超声特征临床应高度重视。笔者还发现,穿刺活检对最长径<1 cm、无低回声不均匀、无血流的肿块的漏诊率高于最长径1~2 cm、有低回声不均匀、有血流的肿块(P<0.05),这可能是由于病灶太小导致未取到恶性组织,或肿瘤组织分化还不完全所以回声杂乱或不明显,或血流信号不太显著,这些因素均易导致漏诊的发生。郑恩海等[15]研究显示,穿刺活检对直径≤1.00 cm的早期乳腺癌的漏诊率明显高于直径1.00~2.00 cm的病灶,但未发现在回声和血流的超声特征中漏诊率的差异,可能是因为本研究纳入的病例数更多,获取的信息更全面、可靠。本研究中,7例(2.39%)患者穿刺部位出现淤血,3~4 d后自行消散;3例(1.02%)患者出现乳房疼痛,3~4 d后自行缓解;未见严重不良反应的发生,可见超声引导下穿刺活检安全性较好,与吴文瑛等[22]研究结论一致。在后续工作中我们将建立多中心大样本数据,在现有研究的基础上进一步深入剖析影响超声引导下穿刺活检筛查早期乳腺癌的诊断率和漏诊率相关的超声征象,以期为临床提供更多有据可循的科学指引。
综上所述,超声引导下穿刺活检可客观筛查早期乳腺癌,有助于提高诊断早期乳腺癌的准确性,便于早期发现、诊断、治疗早期乳腺癌,但对病情也存在一定的低估现象,因此对于可疑恶性的超声征象应引起临床医师的关注,对于特异性较高的超声征象的病灶,应建议患者采取穿刺活检或手术获取病理结果,以确定病灶性质,争取获得有利的治疗时机,并尽早制定合适的个性化治疗方案,以提高乳腺癌患者生存率及生活质量。
