阻塞性睡眠呼吸暂停低通气综合征与青光眼性眼底病变关系的初步研究
2019-10-08单雅敏郝立娜李娜张浩
单雅敏 郝立娜 李娜 张浩
(1.上海交通大学医学院附属瑞金医院耳鼻喉科 上海 200025;2. 河北省保定市第一中心医院耳鼻喉科 保定 071028;3.上海交通大学医学院附属瑞金医院眼科 上海 200025)
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是最常见的睡眠呼吸紊乱疾病,目前我国OSAHS患病率在4%左右[1]。大量动物实验和临床观察研究证实,睡眠呼吸暂停是高血压、冠状动脉粥样硬化性心脏病、心律失常、充血性心力衰竭、脑卒中等多种心脑血管疾病发生、发展的独立危险因素,同时也是心脑血管疾病患者夜间猝死的首位因素[2]。
自1982年Walsh等[3]首次报道了来自同一家庭的5例OSAHS成员同时患有青光眼,引起了人们对OSAHS与青光眼这2种临床常见病相关性的广泛关注。此后,国内外相关的临床研究逐渐增多、不断深入,但目前就OSAHS与青光眼间是否存在因果关系,仍然众说纷纭,尚无定论[4]。本研究将OSAHS患者与正常人在眼压、视野、视盘三维结构参数、视盘周围视网膜神经纤维层(retinal nerve fiber layer, RNFL)厚度、黄斑和视盘周围脉络膜厚度等方面进行比较,进一步明确OSAHS患者是否易于并发青光眼性临床表现,探索OSAHS导致青光眼的可能发病机制,进一步提高对OSAHS和青光眼及其相互关系的认识,促进OSAHS和青光眼的及时、准确治疗。
1 资料与方法
1.1 研究对象 选取2015年11月~2017年2月于上海交通大学医学院附属瑞金医院耳鼻咽喉科就诊,符合研究标准的成年OSAHS患者纳入OSAHS组。 选择同时期年龄、性别、屈光情况(超高度近视、高度近视、低中度近视)与OSAHS组相匹配的健康体检者作为正常对照组。按照纳入标准:①符合中华耳鼻咽喉头颈外科杂志编辑委员会、中华医学会耳鼻咽喉头颈外科学分会咽喉学组2009年制订的《OSAHS诊断和外科治疗指南》[5];②取得患者的知情同意。排除标准:①伴有相关陈旧性眼底病变的眼科疾病者;②伴有可能引起眼部损害的全身性疾病者。
1.2 研究方法
1.2.1 眼压测量 使用非接触眼压计测量眼压。眼压测量值均是中央角膜厚度(central corneal thickness,CCT)矫正的眼压。患者取坐位,通过调整眼压计和患者角膜之间的距离,使角膜反光点落在测压范围内,按下开始键测量待测眼的眼压值。左、右眼各连续测量3次,连续测量3次的眼压值差异范围为±2 mmHg(1 mmHg=0.133 kPa)内可作为参考值进行均值计算。
1.2.2 视野检查 使用蔡司设备MODEL 750i,Central 30-2程序,标准白视野检查方法。在人工照明环境下进行,所有受检者均经过检查前学习。根据患者配合度和视敏感度适当调整检测程序。检查完毕视野计自动记录结果,并计算受检眼各个测试位点的光敏感度与同龄正常人光敏感度之差,即平均缺损。计算受检眼的视岛形态与同年龄组正常人参考视岛形态之差,即模式标准差。作为本研究数据视野检查的固视丢失,假阳性、假阴性不能高于30%。
1.2.3 光学相干层析成像 使用蔡司设备 Cirrus HD-OCT MODEL 4000,Macular Cube 512×128程序,根据患者屈光清晰度配合度适当调整检测程序。受试者均固定在早上10:00~12:00接受检测。由同一位操作熟练、经验丰富的眼科医师应用光学相干层析成像技术对OSAHS组和正常对照组受检双眼的黄斑区和视盘区域分别进行扫描。检查在暗室内进行,受检者在检查前无须扩瞳。以视盘为中心做通过视盘的多条放射状断层扫描,经计算机处理获得视盘的三维结构参数,如RNFL厚度的平均值、盘沿面积、视盘面积、平均杯盘比、垂直径杯盘比、视杯体积。以视盘中心为圆心,选择3.4 mm直径范围进行环形扫描,图像分析系统自动计算出视盘周围颞侧/上方/鼻侧/下方象限的RNFL厚度。以6 mm的扫描线分别对黄斑区和视盘区域进行0°和90°扫描,利用测量软件测量黄斑中心凹下及中心凹颞侧/鼻侧/上方/下方0.5 mm、1.0 mm、1.5 mm处的脉络膜厚度,视杯颞侧/鼻侧/上方/下方距视盘边缘0.5 mm、1.0 mm、1.5 mm处的脉络膜厚度。

2 结果
2.1 一般情况 本次研究共纳入OSAHS患者49例(98眼),其中男性45例(91.8%)、女性4例(8.2%);年龄18~67岁,平均(38.10±10.76)岁。OSAHS患者的病情程度:轻度2例(4.1%),中度4例(8.2%),重度43例(87.7%)。正常对照组共纳入30例(60眼)健康体检者,其中男性24例(80%)、女性6例(20%);年龄18~67岁,平均(40.27±11.33)岁。2组在年龄分布、性别构成方面差异无统计学意义(P值分别为0.165和0.235,均>0.05)。
2.2 眼压、视野 所有研究对象的眼压测量值均在10~21 mmHg的正常值范围内,双眼眼压差均<5 mmHg。眼压和视野检查结果在组间差异无统计学意义(P>0.05)。
2.3 视盘三维结构参数 OSAHS组左、右眼的垂直径杯盘比分别是0.48±0.14和0.46±0.15,视杯容积分别是(0.18±0.17)mm3和(0.15±0.13)mm3,均显著大于对照组(P值均<0.05,表1)。

表1 2组间视盘三维结构参数比较
注:a示差异有统计学意义(P<0.05)
2.4 RNFL厚度 OSAHS组左、右眼的平均RNFL厚度分别是(94.67±8.80)μm和(96.33±9.71)μm,颞侧RNFL厚度分别是(71.17±14.86)μm和(76.94±17.03)μm,下方RNFL厚度分别是(120.00±17.15)μm和(121.39±20.01)μm,均显著小于对照组(P< 0.05,表2)。2组间鼻侧、上方RNFL厚度差异无统计学意义(P>0.05)。

表2 2组间RNFL厚度比较(μm)
注:a示差异有统计学意义(P<0.05)
2.5 黄斑区0°扫描断面脉络膜厚度 OSAHS组左、右眼距黄斑中心凹鼻侧0.5、1.0、1.5 mm处的脉络膜厚度,均显著小于正常对照组,差异有统计学意义(P<0.05,表3)。2组间颞侧脉络膜厚度差异无统计学意义。
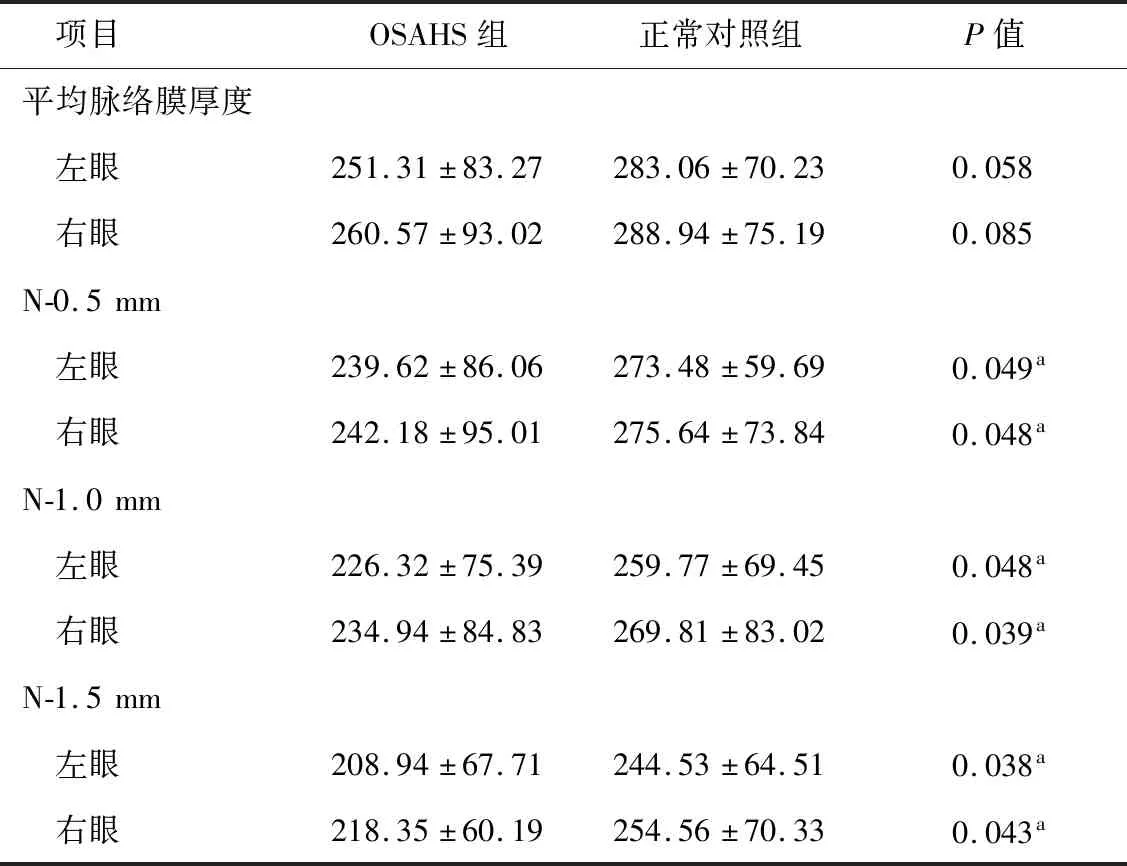
表3 2组黄斑区0°扫描断面脉络膜厚度比较(μm)
注:a示差异有统计学意义(P<0.05)。N-0.5 mm、N-1.0 mm和N-1.5 mm分别表示距黄斑中心凹鼻侧0.5、1.0、1.5 mm处
2.6 黄斑区90°扫描断面脉络膜厚度 OSAHS组左、右眼黄斑中心凹下方0.5、1.0、1.5 mm处的脉络膜厚度,均显著小于正常对照组,差异有统计学意义(P< 0.05,表4)。2组间上方脉络膜厚度差异无统计学意义。
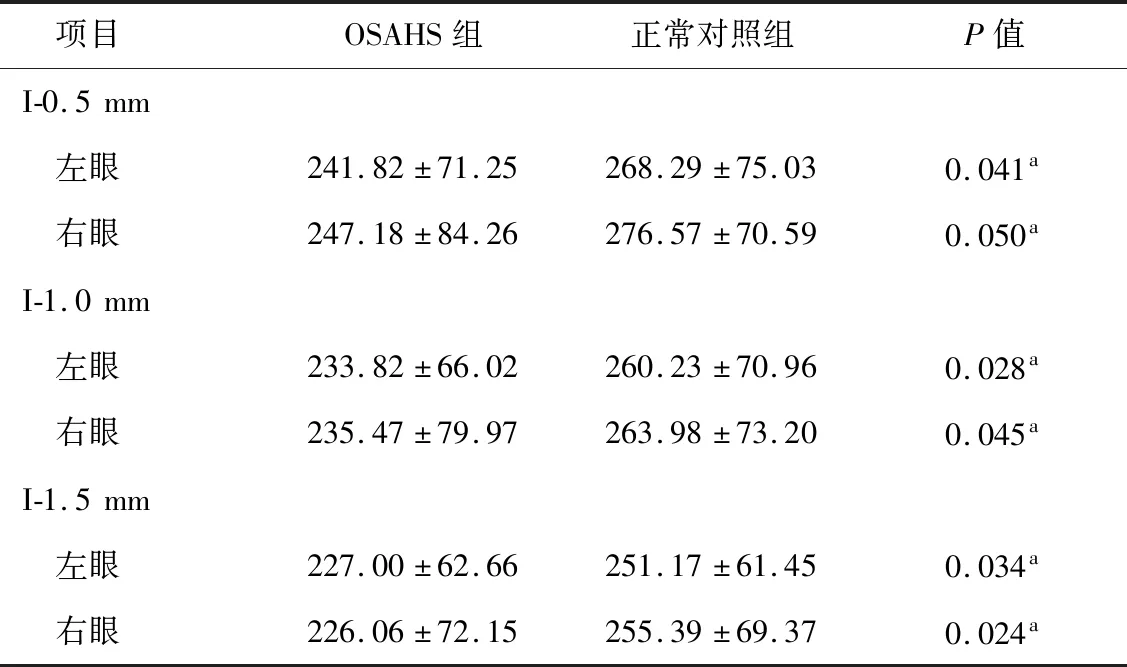
表4 2组黄斑区90°扫描断面脉络膜厚度比较(μm)
注:a示差异有统计学意义(P<0.05)。I-0.5 mm、I-1.0 mm和I-1.5 mm分别表示距黄斑中心凹下方0.5、1.0、1.5 mm处
2.7 视盘周围0°扫描断面脉络膜厚度 OSAHS组左、右眼视杯颞侧距视盘边缘0.5、1.0、1.5 mm处的脉络膜厚度,均显著小于正常对照组,差异有统计学意义(P< 0.05,表5)。2组间在视杯鼻侧差异无统计学意义(P>0.05)。
2.8 视盘周围90°扫描断面脉络膜厚度 OSAHS组左、右眼视杯上方/下方距视盘边缘0.5、1.0 mm处的脉络膜厚度,均显著小于正常对照组,差异有统计学意义(P< 0.05,表6)。
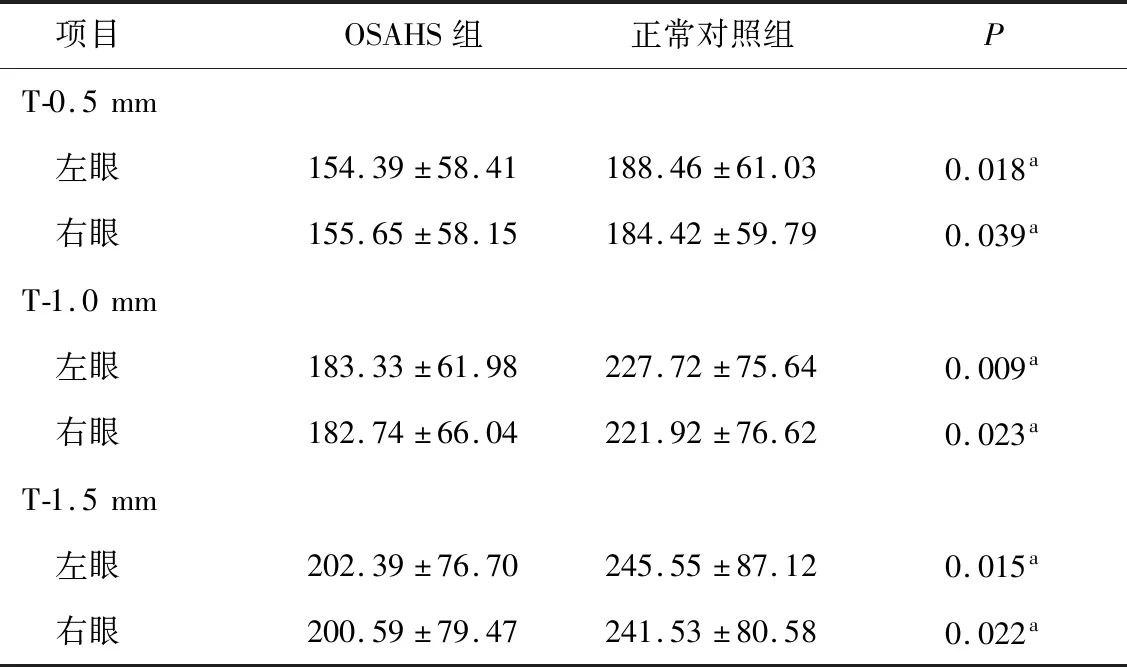
表5 2组视盘0°扫描断面脉络膜厚度比较(μm)
注:a示差异有统计学意义(P<0.05)。T-0.5 mm、T-1.0 mm和T-1.5 mm分别表示视杯颞侧距视盘边缘0.5、1.0、1.5 mm处
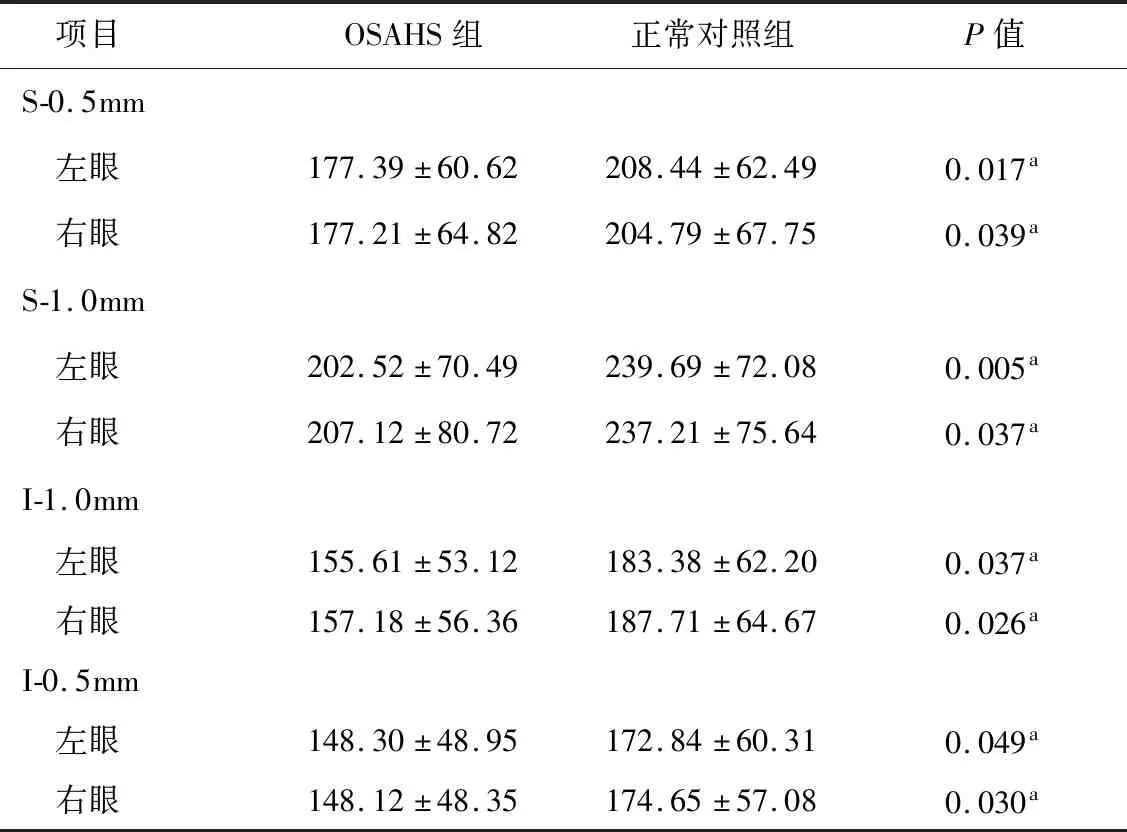
表6 2组视盘90°扫描断面脉络膜厚度比较(μm)
注:a示差异有统计学意义(P<0.05)。S-0.5 mm和S-1.0 mm分别表示视杯上方距视盘边缘0.5 mm和1.0 mm处;I-0.5 mm和I-1.0 mm分别表示视杯下方距视盘边缘0.5 mm和1.0 mm处
2.9 相关性分析 OSAHS组左眼的平均RNFL厚度与AHI呈负相关(r=-0.266,P=0.024),而右眼未显示出相关性(r=-0.264,P=0.120;表7,图1)。
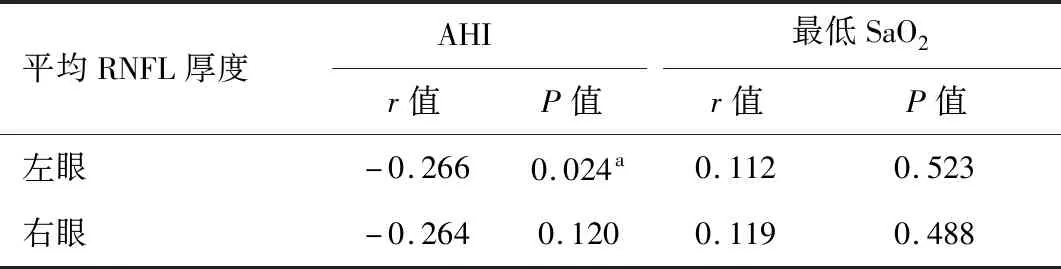
表7 OSAHS组AHI与RNFL厚度的相关分析
注:a示差异有统计学意义(P<0.05)

图1. OSAHS组AHI与左眼平均RNFL厚度的关系
3 讨论
近年来,大量研究[6-8]报道OSAHS与眼睑松弛综合征、青光眼、非动脉炎性前部缺血性视神经病、视乳头水肿、视网膜静脉阻塞、中心性浆液性脉络膜视网膜病变等多种眼部疾患有关。OSAHS患者交替性的组织缺氧和觉醒刺激交感神经系统,引起一系列级联反应,可能导致眼部血管自身调整功能异常,引起眼局部组织和功能受损[9]。其中,针对OSAHS是否是引发青光眼独立危险因素的讨论颇多。青光眼是一组以视神经萎缩和视野缺损为共同特征的疾病,病理性眼压增高是其主要危险因素。青光眼的早期征象常常表现为RNFL变薄,随后发生视杯变深、变大,然后视野缺损[10],甚至失明。而微血管病变在青光眼的病情发展中占有重要地位。目前有2种截然不同的观点,一种认为OSAHS患者由于其全身血流动力学改变,可能与青光眼的发生、发展存在一定联系;然而Khandgave等[11]的研究发现在正常眼压青光眼组中睡眠暂停的比例高于原发性开角型青光眼组,但是差异无统计学意义,认为睡眠暂停与青光眼没有关联。
本次研究选取OSAHS患者和健康体检者,分别进行眼压测量、视野检查、视盘三维结构参数、视盘周围RNFL厚度、黄斑区和视盘区域脉络膜厚度的测定和比较,以期进一步明确OSAHS患者是否易于并发青光眼性临床改变,探索OSAHS导致青光眼的可能发病机制,进一步提高对OSAHS和青光眼相互关系的认识,为临床工作提供更全面的指导。
3.1 OSAHS与眼压 长期以来关于青光眼发病机制有两大学说,即机械学说和血管学说。机械学说强调的是眼压的作用。本研究中,2组研究对象左、右眼的日间随机眼压值均在统计学正常值范围内,且双眼眼压对称性良好,OSAHS组眼压的平均值虽然高于正常对照组,但差异无统计学意义,与Ozge等[12]的研究结果相同。虽然差异没有统计学意义(P>0.05),但是考虑到本次研究仅对OSAHS患者的白天眼压值进行了测量,并未进行24 h眼压监测,没有充分了解OSAHS患者夜间眼压值、眼压峰值、24 h眼压波动范围等是否高于正常水平。Pépin等[13]对18例OSAS患者给予24 h眼压测量,发现仅有28%的患者眼压峰值时相正常,72%的OSAS患者均出现异常眼压节律。我们推测,眼压波动发生在OSAHS患者的夜间睡眠中这一现象暗示着OSAHS与青光眼间仍存在着某种关联,也说明了机械学说在青光眼发病机制中的作用。
3.2 OSAHS与视野 应用视野检查对视功能进行评估,结果显示OSAHS患者左、右眼视野的各个测试位点的光敏感度值与该点正常值相比,均无明显下降。将左、右眼的视岛形态分别与同年龄组正常人参考视岛形态相比较,OSAHS组与正常对照组间也未显示出差异有统计学意义。提示本次研究中所纳入的OSAHS患者均尚未出现明显的视野缺损和视功能障碍。有文献[14]报道,在发现结构和病理改变之前,使用多焦视觉诱发电位可以发现亚临床视神经受累。从这个意义上讲,视觉诱发电位可能是OSAHS患者视神经功能异常早期诊断和监测的一个有用诊断工具。
3.3 OSAHS与视盘 比较2组研究对象的视盘三维结构参数,发现OSAHS组左、右眼的垂直径杯盘比和视杯体积明显大于正常对照组,差异有统计学意义,提示OSAHS患者在出现明显的眼部自觉症状和视功能改变前,其眼底视盘已发生了典型的病理改变。本次研究中所纳入的OSAHS患者病程总体较长,且以重度OSAHS患者占OSAHS组的绝大多数, 推测OSAHS患者长期的缺氧和血管痉挛可以引起了较为明显的视盘形态改变,与其他研究发现的青光眼患者视盘处存在组织缺氧相符合。但是,也有研究[15]显示光谱域光学相干层析成像血管造影在OSAHS患者中未能检测到视盘灌注和黄斑血管密度的减少,OSAHS患者发生视神经病变的确切机制尚不清楚。
3.4 OSAHS与RNFL RNFL厚度反映了神经节细胞轴突的数量,通过测量其厚度,可以间接反映神经节细胞的存活。本实验对2组研究对象的RNFL厚度进行比较,OSAHS组左、右眼的RNFL厚度的平均值、颞侧和下方象限的RNFL厚度明显变薄,与正常对照组相比差异有统计学意义。青光眼对RNFL的损害多数表现为局限性损害,早期首先发生在视盘的颞上或颞下以及上、下方弓形区,尤以颞下更常见。Sun 等[16]通过meta 分析发现,OSAHS 患者的RNFL 显著减低,特别是上方及下方的神经纤维。本次研究的观察结果即表现为视盘颞侧、下方象限的RNFL厚度变薄,符合青光眼视神经病变的病理学特点。RNFL和视神经需要足够的血液来供应滋养,长时间或者反复的缺氧会导致视神经损伤。本研究相关性分析显示,OSAHS组左眼的平均RNFL厚度与AHI呈负相关。我们推测,OSAHS患者长期反复的上呼吸道气流阻滞产生的低氧血症和高碳酸血症,以及增加的交感神经兴奋性,激活了肾素-血管紧张素系统,使血压和血管阻力增加,患者眼动脉阻力和中央视网膜动脉阻力增加,眼底血管的低灌注会造成RNFL厚度变薄,加之眼底血管的低灌注会导致视网膜神经节细胞的凋亡,最终造成眼底病变的产生,两者共同作用导致RNFL厚度减低。
3.5 OSAHS与脉络膜 本研究OSAHS组左、右眼黄斑中心凹鼻侧、下方的脉络膜厚度以及视杯颞侧、上方、下方的脉络膜厚度也出现减少,与正常对照组相比差异有统计学意义,这与He等[17]的研究结果相同。视网膜是人体中耗氧量最大的组织之一,而脉络膜是富含血管的组织,营养着视网膜的外5层,容易受到眼灌注压和体内一氧化氮、儿茶酚胺等血管活性物质的影响[18]。而在对OSAHS患者系统性疾病的病理生理学研究中发现,OSAHS对血管和血流动力学的影响甚大[10],交替性的缺氧可能刺激交感神经系统及分布于脉络膜血管层的神经组织,导致局部组织缺氧,脉络膜血管结构改变,厚度变薄。黄斑位于视盘的颞侧,黄斑中心凹处光感受器最为密集,其血供主要来自脉络膜,黄斑中心凹鼻侧区域就是视杯颞侧区域。研究中可以看到,OSAHS患者眼底RNFL变薄的区域与脉络膜变薄的区域大致相同,故提示血管机制在青光眼视神经损害发生的过程中可能发挥着十分重要的作用。
本研究初步探究了OSAHS患者视盘、眼底RNFL和脉络膜的改变,认为OSAHS与青光眼性眼底病变之间可能存在一定的联系。但本次研究样本量较小,OSAHS患者的病程总体较长,且以重度OSAHS患者为主。在今后的研究中,我们将扩大样本量,细分OSAHS患者为轻、中、重度组,观测各组中眼底病变的数据。此外,也可研究OSAHS患者在经过手术、持续气道正压通气(CPAP)或其他干预手段治疗后眼底的变化,进一步阐明OSAHS对于青光眼性眼底病变的作用机制,为理解OSAHS的危害性和治疗的必要性提供依据。
