腹腔镜行胆囊切除术临床麻醉效果分析
2019-09-24楚伍花
楚伍花
423000郴州市第一人民医院麻醉科,湖南 郴州
临床中十分常见的急腹症之一为急性结石性胆囊炎,患者通常会出现炎性水肿、深处粘连等情况,所以很难在解剖时分清层次,给手术带来一定的难度,而近几年随着腹腔镜的发展,因为创口小减轻了患者很多痛苦[1]。目前针对该手术最常用的麻醉方式包含全麻和硬膜外麻醉,2种方式的麻醉效果不同,需深 入 研 究[2]。2017年5月-2018年9月 收治行胆囊切除术的患者56 例,实施不同的麻醉方式,探究腹腔镜行胆囊切除术临床麻醉效果,现报告如下。
资料与方法
2017年5月-2018年9月收治行胆囊切除术患者56 例,采用数字随机法分为两组各28 例。试验组男16 例,女12例;年龄23~72 岁,平均(46.9±3.4)岁。对照组男19 例,女9 例;年龄26~70 岁,平均(47.8±3.9)岁。其中胆囊息肉13 例,急性结石性胆囊炎26 例,慢性结石性胆囊炎17 例,合并糖尿病和高血压各10 例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
方法:在进行麻醉前0.5 h 给予患者苯巴比妥钠0.1 g 和阿托品0.5 g,进入手术室后保持平躺,随后将静脉通道建立完毕,注入5%的葡萄糖盐水。①对照组:吸氧面罩,注意饱和度为99%,再给予芬太尼进行静脉滴注,剂量2~4 μg/kg,同时加入咪唑地西泮,≤0.2 mg/kg,随后进行气管插管并将麻醉剂连接,将指标进行调整后,给予维库溴铵以维持麻醉。②试验组:在麻醉前,在L8~9的腰椎间隙位置进行硬膜外穿刺,并置管4 cm,采用2%的利多卡因来确认硬膜外麻醉平面,麻醉诱导方式及持续麻醉的方式和药物同对照组。
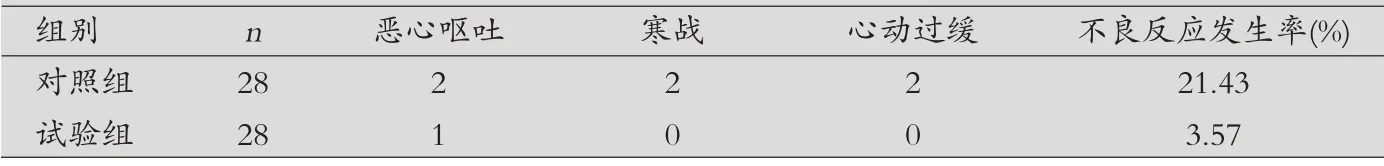
表1 两组不良反应发生率比较(n)
表2 两组术后各项指标比较(±s,min)

表2 两组术后各项指标比较(±s,min)
组别 n 术后清醒时间 定向恢复时间 拔管时间对照组 28 19.12±7.68 25.72±10.93 19.36±10.24试验组 28 10.14±6.39 13.27±4.21 11.68±3.59
评价标准:采用本院自制的表格记录两组患者的术后清醒时间、定向恢复时间及拔管时间,同时对比其不良反应发生率。
统计学方法:采用统计学软件SPSS 19.0 分析数据,计量资料用(±s)表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验;P<0.05为差异有统计学意义。
结 果
试验组不良反应发生率为3.57%,明显低于对照组的21.43%,差异有统计学意义(P<0.05),见表1。
两组术后各项指标比较,试验组显著优于对照组,差异有统计学意义(P<0.05),见表2。
讨 论
腹腔镜的优势在于其创口小、出血量少、恢复快、疼痛轻等,在临床中应用十分广泛,胆囊切除术的整个过程较短,需要能够让患者尽快麻醉且在达到一定深度后尽快清醒,才能使麻醉的安全性得到保障,目前采用最多的方式是气管插管全麻,因为其可以控制患者的呼吸,让手术者的操作更加方便[3]。
在进行全麻时,CO2气腹会让腹内压增加,并且释放更多的儿茶酚胺,通常情况下患者的心率、动脉压、收缩压等指标都会显著增高[4]。而采用静脉麻醉复合硬膜外阻滞可以让其出现的应激反应传递至低级中枢,同时还能对内脏神经进行一定的抑制,从而有效控制应激反应的出现,又能保证血管始终扩张,因此各项生命指标不会发生明显的变化,术后更容易清醒[5]。
本研究结果表明,试验组不良反应发生率明显低于对照组,差异有统计学意义(P<0.05);两组术后各项指标比较,试验组显著优于对照组,差异有统计学意义(P<0.05)。
综上所述,通过本次研究成果可以得出,在腹腔镜辅助下行胆囊切除术采用全麻复合硬膜外麻醉方式,有助于患者更快地清醒,还能缩短拔管时间,且不良反应发生率较低,值得在临床上广泛推广。
