不同治疗方式处理肾错构瘤破裂出血的多中心回顾
2019-09-19张源锋陈思陈捷林纲毅林伟强徐庆春张永海
张源锋 陈思 陈捷 林纲毅 林伟强 徐庆春 张永海
汕头市中心医院(中山大学附属汕头医院)1泌尿外科,4介入科(广东汕头515031);2汕头大学医学院第一附属医院泌尿外科(广东汕头515041);3汕头大学医学院第二附属医院泌尿外科(广东汕头515021)
肾血管平滑肌脂肪瘤(renal angiomyolipoma,RAML,又称肾错构瘤)是肾脏最常见的良性肿瘤。据统计在一般人群中RAML的发病率为0.13%[1]。明确RAML 诊断的最初目的是确定急性出血的高危患者。很多患者往往因突发性急性破裂出血为首要原因从急诊入院,出血量一般较大,此时处理起来较为棘手,往往面临患肾切除,如果诊治不及时甚至危及患者的生命[2]。目前暂无相关指南明确对此急症的一线处理方式。本研究收集广东省汕头市三家“三级甲等”综合性医院自2010-2018年救治的肾错构瘤破裂出血病例,回顾性分析相关因素及治疗方式、评估治疗效果,希望有助于提高对RAML 破裂出血的认识和抢救率。
1 资料与方法
1.1 病例资料收集汕头市三家综合性“三级甲等”医院自2010年5月到2018年5月收治的109 例诊断肾错构瘤破裂出血病例数据。其中汕头市中心医院收治43 例,汕头大学第一附属医院收治41 例,汕头大学第二附属医院收治25 例。3 例为经保守治疗失败或外院治疗失败而转入院,不纳入研究。纳入回顾分析病例共有106 例,平均年龄为(52.81±13.64)岁,范围为19 ~83 岁;男22 例(20.8%),女84 例(79.2%)。其中47 例行手术治疗、40 例行肾动脉造影+栓塞介入治疗,19 例行保守治疗。
纳入标准:通过CT/MR 等影像学诊断为肾错构瘤破裂出血;适合行手术治疗和(或)介入治疗;临床表现为突发腰部或腹部剧痛,部分伴有肉眼血尿。
排除标准:有身体严重并发症;严重凝血功能障碍;年龄<10 岁或>90 岁;经保守或其他方式治疗失败再次住院治疗的。收集病例中单侧肿瘤95 例,双侧肿瘤11 例;最大者19 cm×17.5 cm。总体发病病程4 h ~10 d。治疗前影像学资料中,在肿瘤直径和肿瘤位置方面,三组之间差异无统计学意义(P>0.05,见表1)。
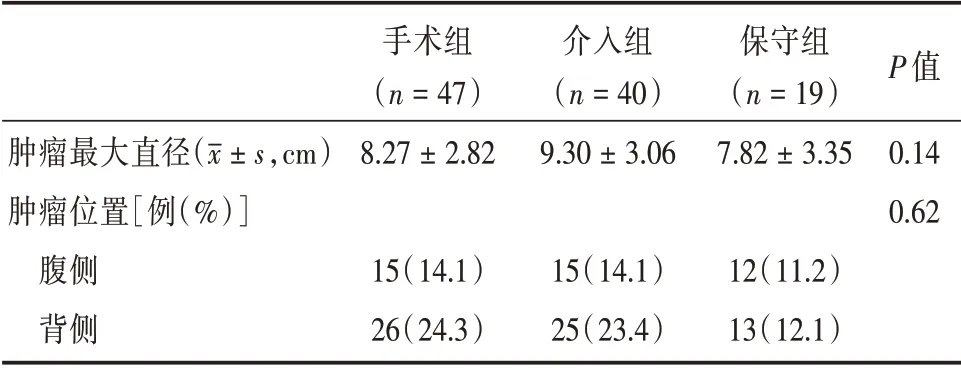
表1 三组患者治疗在肿瘤位置、最大直径的比较Tab.1 Comparison of treatment in tumor location and maximum diameter among three groups
1.2 治疗方法采用手术、介入及保守治疗三种方法处理肾错构瘤破裂出血。
1.2.1 手术组共有47 例患者接受手术治疗。所有患者均采用开放手术治疗。采用经腹腔入路有32 例,采用经腹膜后入路15 例。尽量采用保留肾组织的肾部分切除术治疗。
经腹腔入路:麻醉成功后,患者取俯卧位,患侧垫高,取患侧肋缘下切口或正中切口,进入腹腔,打开侧腹膜,找到肾脏,快速清除血块,找到并分离出肾蒂血管,静脉注射肌苷针,尽量充分游离肾脏,动脉夹或血管阻断钳阻断患侧肾动脉或肾动静脉血管,采用剪刀或超声刀尽量剜除肿瘤,清除血凝块,瘤床则尽量清除干净,可使用吸引器进行肿物的清除,根据相应术中情况,采用2-0 或1-0 可吸收线缝合肾脏,视情况留置速即纱等材料缝合肾脏止血。开放肾蒂血管,检查肾脏血运恢复良好,注意保护肾蒂血管避免被缝扎,检查输尿管等无损伤,术区彻底止血,取出肿瘤送病理检查,在术区放置引流管一条留作引流。
经腹膜后入路:麻醉成功后,取对侧卧位,取11 肋或12 肋骨切口,切除部分12 肋,进入腹膜后,其余步骤与经腹腔入路大致相同。对于肿瘤出血严重、肾脏形态不清、肾脏功能严重受损或术中情况凶险等,则立即切除患肾及肿瘤。共有6 例患者因上述情况术中行患肾切除术。
1.2.2 介入组接受肾动脉造影+栓塞治疗的40例。在DSA 条件下采用Seldinger 穿刺技术经右侧股动脉入路,插入5F 动脉导管,通过导管鞘送入猪尾巴导管行腹主动脉造影,明确患侧肾动脉开口及肿瘤主要供血动脉后,可明确动脉分支破口处或假性动脉瘤的存在,经微导管超选肾错构瘤供血动脉,排除无动静脉瘘及异常血管吻合后,注入明胶海绵颗粒及微弹簧圈,然后再次造影及摄片,了解肿瘤供血动脉是否完全栓闭术中最大限度超选择栓塞肿瘤血管。
1.2.3 保守组对于肿瘤直径较小,肿瘤破裂出血情况较轻微,无介入治疗或手术治疗意愿的患者采用保守治疗(绝对卧床休息、予以预防感染、止血、补液等保守治疗,卧床时间一般14~30 d)。
1.3 观察指标观察指标包括:肿瘤最大直径、肿瘤的位置、平均出血量、治疗时间、住院时间、住院费用、肿瘤缩小率、并发症、血肌酐变化值等。肿瘤缩小率=术前肿瘤最大直径-治疗后肿瘤最大直径/术前肿瘤最大直径。血肌酐变化值=治疗前后血肌酐变化(治疗后血肌酐-治疗前血肌酐)。于术后次日、术后一周监测,取两次检测平均值。
1.4 统计学方法采用SPSS 19.0 统计学软件进行分析,计量资料以均数±标准差表示,组间比较采用独立样本t检验和单因素方差分析,对于方差不齐的采用非参数检验。计数资料比较采用χ2检验和Fisher 精确检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 总体疗效47 例手术病人术后恢复良好,无术后继发出血,病理证实为肾错构瘤并出血。术后随访6~30 个月,未见肿瘤原位复发。40 例接受介入治疗病人介入后病情逐步稳定,栓塞后第1 个月和第3 个月后复查CT 提示肾错构瘤大小较前缩小,临床症状明显好转。出院后随访9~36 个月病情平稳,无临床进展。19 例保守治疗病人予以积极抗感染、止血治疗,病情稳定后出院,出院后第3 个月复查CT,提示腹膜后血肿较前明显吸收,临床症状较前缓解。随访12~28 个月病情平稳,无临床进展。4 例因肿瘤仍较大建议手术治疗,但患者未进一步治疗。
2.2 治疗过程情况比较手术组和介入组在治疗时间、平均出血量中的差异有统计学意义(P<0.05,表2)。介入组的治疗时间、平均出血量明显低于手术治疗组。
2.3 治疗后情况比较在住院时间方面,手术组和介入、保守组之间差异有统计学意义(P<0.05)。手术组住院时间明显长于介入组和保守组的时间。保守组和介入组的住院时间差异无统计学意义(P>0.05)。在治疗费用方面,手术组和介入组的差异无统计学意义(P>0.05)。保守组与手术、介入组之间差异有统计学意义(P<0.05)。保守治疗费用最低。在肿瘤缩小率方面,手术组与保守组、介入组之间差异有统计学意义(P<0.05)。保守组的肿瘤缩小率最低,手术组的肿瘤缩小率最高。在治疗前后血肌酐变化方面,手术组与介入组差异无统计学意义(P>0.05)。保守组与手术组、介入组之间差异有统计学意义,保守组的血肌酐变化最小(P<0.05)。在并发症发生率方面,手术组与介入组差异有统计学意义,手术组并发症发生率更高(P<0.05)。见表3。
表2 手术组和介入组在治疗时间、平均出血量的比较Tab.2 Comparison of treatment time and average bleeding volume between Operation group and Interventional group±s
手术治疗时间(d)平均出血量(mL)手术组(n=47)113.6±43.1 449.1±254.5介入组(n=40)74.8±28.9 327.1±135.2 P 值<0.01 0.026
3 讨论
RAML 是一种较为常见的发生于肾脏的良性肿瘤,多为女性,一般于20~50 岁左右出现症状[2]。RAML的主要并发症是由RAML 破裂引起的腹膜后出血,其中低血容量性休克者若未及时准确诊断并治疗将导致患者死亡。以往观念认为肾错构瘤破裂的危险因素主要集中在肿瘤大小上。一般认为肿瘤具有直径>4 cm 更有可能发展为动脉瘤和破裂[3-4]。然而,近几年一系列临床研究报告发现,即使在RAML >4 cm 或瘤内动脉瘤患者中也不一定存在出血和动脉瘤形成。小于4 cm的肿瘤也可能破裂[5-6]。肿瘤破裂出血还与众多因素有关,比如遗传因素、动脉瘤形成、妊娠、凝血功能异常、创伤、激素水平和与结节性硬化症(tuberous sclerosis complex,TSC)的发病率等等。遗传的异常在所有危险因素之间的复杂关系中起着“初始”作用。由于血管生成效应,TSC 1或TSC 2基因缺失的患者更容易患动脉瘤[7]。另外,妊娠期间RAML的问题也引起关注,其特点是生长速度快,有潜在的侵入性行为,也可能直接导致动脉瘤的形成和破裂。有学者建议如果肿瘤超过4 cm,即使在无症状的情况下,也应该对有意怀孕的已知RAML 进行预防性治疗,以避免破裂的危险[8-9]。
目前,手术仍是治疗RAML的重要选择。手术治疗无论是作为RAML的治疗还是RAML 破裂出血的急诊治疗已在临床应用多年,疗效安全可靠[10]。保留肾单位手术(NSS)因其可行性、有效性而被广泛认为是临床上的最佳手术方式。YIP等[11]研究表明NSS 对于巨大RAML,或肿瘤破裂后也是可行和有效的,尤其是适用于在术前显像明确和(或)术中需要冰冻切来判断诊断的情况下。BOORJI等[12]也发现NSS既保留了患肾功能,又有着极低的并发症发生率和肿瘤复发率。部分中心也有采用腹腔镜手术治疗肾错构瘤破裂的报道[13]。本研究发现对肿瘤较大破裂并伴有肾周或腹膜后血肿的患者,腹膜后空间相对狭小,血肿本身亦占据一部分腹膜后空间从而影响手术操作,再者作为急诊手术对手术者的腹腔镜技术水平和经验要求较高,不适宜采用腹腔镜手术。本研究中47 例患者均采用开放手术治疗,其中41 例行保留肾单位手术治疗,6 例行患肾切除治疗。术后恢复良好,无术后继发出血,病理证实为肾错构瘤并出血。术后随访6~30 个月,患侧肾脏未见原位复发,与国外文献报道相当[10]。手术的优点在于疗效确切,肿瘤复发率极低;带来的不足主要是有一定的切肾率、出血量较大、创伤较大、恢复慢。不论是开腹手术还是腔镜手术,均会对局部肾脏组织造成一定的创伤,同时可能因术中出血部位难以辨认,无法在短时间内完成止血的操作,容易误伤邻近器官血管。部分医疗单位还存在医疗技术水平较低、血源紧张、患者本身患有严重器质性疾病等危险因素,无法施行手术治疗。
肾动脉栓塞可以尽量避免肾实质的损害,更好地保护肾功能[14]。目前大部分学者推荐肾动脉栓塞治疗作为急性RAML 破裂出血的一线治疗方案,同时也越来越多地被用于预防易出血的RAML的治疗。本研究中40例患者接受介入治疗,栓塞后第1 个月和第3 个月后复查CT 提示肾错构瘤大小较前缩小,临床症状明显好转。出院后随访9~36 个月病情平稳,无临床进展。与外科手术治疗相比,介入栓塞具有几个优点:并发症少、创伤小,更好地保护肾功能[14-15]。EWALT 等[16]发现经导管栓塞防止了大面积RAML的出血和肾功能丢失;WANG 等[17]提出肾动脉栓塞技术是治疗肾出血的一种有效、微创的方法。然而栓塞治疗也存在局限性:(1)虽然栓塞可以使得大多数患者肿瘤收缩,但并不能使肿瘤完全消失,肿瘤可能再次出血、复发[18-20]。YIP 等[11]发现与部分肾切除术相比,选择性栓塞术后复发和再出血的风险更高。(2)选择性肾动脉栓塞仍有一定并发症的发生,如栓塞后发热、恶心呕吐胃肠道症状、血尿等情况[21];(3)对于多发性动脉瘤或巨大动脉瘤,如TSC 和LAM(淋巴管平滑肌瘤病)对栓塞反应不佳[18,20];由于血管排列的复杂性,很大一部分血管也可能需要反复栓塞[19];(4)因其放射性影响,同样不适用于希望保存胎儿的孕妇。
保守治疗是治疗肾损伤的重要方法。然而肿瘤未去除,后续出血、继发感染等并发症发生率和后期手术率仍较高。本研究中19 例患者予以积极抗感染、止血、卧床休息治疗,病情稳定后出院,出院后第3 个月复查CT,提示腹膜后血肿较前明显吸收,临床症状较前缓解。随访12~28 个月病情平稳,无临床进展。4 例因肿瘤瘤体较大,仍存在后续出血可能,虽随访12 个月无临床进展,但建议后续手术治疗。对于肾错构瘤破裂出血的急诊处理中采用保守治疗的病例,适用于症状轻、出血量少、血肿较小,没有肉眼血尿及尿外渗的情况[22]。
本研究中,3 组治疗方式在肿瘤直径、肿瘤位置之间比较差异无统计学意义,证明肿瘤的直径大小、肿瘤的位置差异,不影响采用何种治疗方式。介入组在治疗时间、平均出血量上明显低于手术组,说明介入治疗创伤更小,治疗时间更短,利于恢复。在治疗前后血肌酐变化方面和治疗费用方面,保守组的血肌酐变化最小,治疗费用最低。在并发症发生率方面手术组并发症发生率更高,术后出现发热、恶心呕吐、术后出血、尿瘘/漏等并发症发生几率明显大于介入组。研究表明,手术组的肿瘤缩小率最高,保守治疗肿瘤缩小率最低。这与相关研究结果相近。CHICK 等[23]发现介入栓塞后瘤体常不能完全吸收消失,体积缩小率仅为20% ~30%。主要是因为肿瘤中以脂肪成分为主,栓塞仅使肿瘤内血管成分萎缩、吸收,但仅靠栓塞不会使病灶完全消失,除非手术切除肿瘤。
综上所述,对于RAML 出血的处理,手术和介入治疗、保守治疗均有效。保守治疗虽能短期内使病情稳定,但肿瘤未消除,较大瘤体后续可能再次出血,仍需后期干预。手术治疗能够最显著地缩小肿瘤,但创伤较大,对当地医疗水平、血源准备等条件要求较高,临床并发症发生率相对其他两方式较高。介入治疗作为目前肾肿瘤出血治疗的一线治疗方案,因其治疗时间、住院时间、出血量、并发症发生率均明显低于手术治疗,已得到广泛认可。但介入无法使肿瘤完全去除,能使肿瘤缩小,短期内病情稳定,但缩小率不高,且未能排除后续出血的可能。总体而言,临床医生应根据患者实际情况、医生手术熟练程度、当地医疗水平等等因素决定合适的抢救治疗方案。本研究为回顾性分析,存在一定局限性和偏倚,后期需要大样本、多中心、前瞻性研究来进一步探讨。
