全膝关节置换后肌肉强度衰减对关节接触力的影响
2019-09-19崔伟玲王长江陈维毅杜玮瑾
崔伟玲,王长江,陈维毅,郭 媛,杜玮瑾
(太原理工大学 生物医学工程学院,太原 030024)
全膝关节置换术(TKA)是目前治疗类风湿性关节炎和骨性关节炎的有效手段。该手术可以有效缓解患者疼痛,调整因疾病引发的膝关节畸形以及帮助患者恢复日常生理活动,但术后仍存在多种问题,比如关节活动受限,术后疼痛,肌肉协同激活水平提高和强度衰减[1-2]等。
多体动力学骨肌模型可以直接用来预测关节接触力和肌肉力。股四头肌肌群和腘绳肌肌群是维持膝关节稳定和影响胫股关节接触力的主要肌肉,精确预测术后关节接触力和肌肉不仅有利于膝关节假体的设计优化,还对临床术后膝关节活动和肌肉强度恢复有重要意义。MIZNER et al[3]的研究表明术后一个月患者股四头肌强度衰减能达到60%,STEVENS et al[4-5]的研究表明腘绳肌术后强度衰减也能达到50%.为了提高术后胫股关节接触力和肌肉力的预测精度,MARRA et al[6]在骨肌建模时将膝关节屈肌和伸肌的强度减少了30%,胫股关节接触力的预测结果也有所改善,所以在骨肌建模时考虑患者肌肉强度衰减是非常重要的。虽然有研究表明[7-8]股四头肌和腘绳肌对胫股关节接触力有很大影响,但很少有研究量化肌肉强度衰减对胫股关节接触力的影响。
本文基于开源软件nmsBuilder和OpenSim[9-10]构建的患者术后多体动力学骨肌模型,对股四头肌和腘绳肌进行不同程度的强度衰减,并利用逆向动力学、静态优化和关节接触力分析预测正常步态下的胫股关节接触力,进而量化比较肌肉衰减程度对胫股关节接触力的影响。本文研究的股四头肌肌群有股直肌(rf),股外侧肌(vaslat),股内侧肌(vasmed)和股中间肌(vasint);腘绳肌肌群有股二头肌长头(bifemlh),股二头肌短头(bifemsh),半膜肌(semimem)和半腱肌(semiten).
1 材料和方法
1.1 患者实验数据
本文实验数据取自公开发布的患者数据库(https://simtk.org/home/kneeloads),选代号为JW男性患者(年龄83岁,身高166 cm,体重68 kg,后交叉韧带保留型膝关节假体)作为研究对象,该患者除了经历全膝关节置换手术,右腿还置换了全髋关节。患者实验所得地面反作用力和标记点空间轨迹数据通过Matlab程序将.C3D格式数据转换为可以应用于OpenSim软件的.trc 和 .mot格式文件。本文使用患者正常步态jw_ngait_og2数据驱动模型。
1.2 个性化多体动力学骨肌模型构建
本研究运用个性化建模软件nmsBuilder ,利用患者骨骼(股骨、胫骨和髌骨)和植入假体(股骨部件、胫骨衬垫、胫骨部件和髌骨衬垫)的几何数据,通过引入骨骼标点形成父参考系统和子参考系统,再根据OpenSim广义模型的肌肉插入点相对位置构建Hill肌肉模型,如图1所示。构建的个性化多体动力学骨肌模型可以同时预测出内侧、外侧和总胫股关节接触力,本文将胫股关节弯曲伸展角度设置为-10°~120°(负值代表伸展,正值代表弯曲)。最终骨肌模型的骨盆有6个自由度,髋关节有3个转动自由度,膝关节和踝关节各有一个转动自由度,股骨与股骨部件之间和胫骨与胫骨部件之间为刚性连接。

图1 基于nmsBuilder和OpenSim软件构建的个性化骨肌模型Fig.1 Subject-specific musculoskeletal model based on software nmsBuilder and OpenSim
1.3 肌肉强度衰减
考虑肌肉强度衰减情况对个性化骨肌建模和准确预测关节接触力以及肌肉力有重要意义。本研究采用将肌肉等效为主动收缩元(CE)、串联弹性元(SE)和并联弹性元3部分的Hill-type肌肉模型(3参量模型),该肌肉模型包括4个基本参数:最大等长力(max isometric force)、最优肌纤维长度(optimal fiber length)、肌腱松弛长度(tendon slack length)和肌肉羽状(pennation angle)[11]。本文利用OpenSim广义模型gait2392_simbody的股四头肌肌群和腘绳肌肌群的初始参数,通过调整最大等长力的大小以实现肌肉强度衰减。为了直观比较肌肉强度衰减对胫股关节接触力的影响,本文将强度衰减分为3种情况:股四头肌肌群和腘绳肌肌群整体强度衰减0%,10%,20%,30%,40%(0%代表肌肉没有衰减,10%代表最大等长力减少10%,以此类推);股四头肌肌群和腘绳肌肌群分别衰减50%和100%;单个肌肉强度分别衰减100%.
1.4 模型驱动
基于构建的个性化多体动力学骨肌模型,本文利用OpenSim软件首先对其执行逆向运动学分析,然后对肌肉进行不同程度的强度衰减后再执行静态优化分析,最后以每一次静态优化结果和逆向运动学结果作为输入再执行关节接触力分析。逆向运动学是利用最小二乘法对实验测得的标记点空间轨迹的三维坐标、坐标体系与模型中相对应点的三维坐标以及坐标体系之间的差异计算出与实验运动学数据最佳匹配的模型结果,也是静态优化和膝关节接触力分析的基础。静态优化对模型进行肌肉分析是基于与肌肉活性相关的目标函数,取参与计算的肌肉活性总和的最小值为最优解[10]。膝关节接触力分析是将逆向运动学和静态优化结果作为输入,利用牛顿-欧拉等式来计算胫股关节接触力[12-13]。
2 结果
2.1 膝关节运动
图2所示是选取步态执行逆向运动学分析后膝关节角度变化曲线。膝关节的弯曲伸展角度变化在一个步态过程中会出现两次峰值:第一峰值出现在支撑相早期(12%);第二峰值出现在摆动相中期(73%)且胫股关节的活动范围是-1.99°(40%)~66.35°(73%).根据步态周期的定义,选取步态的支撑相为0%~63%,摆动相为63%~100%.
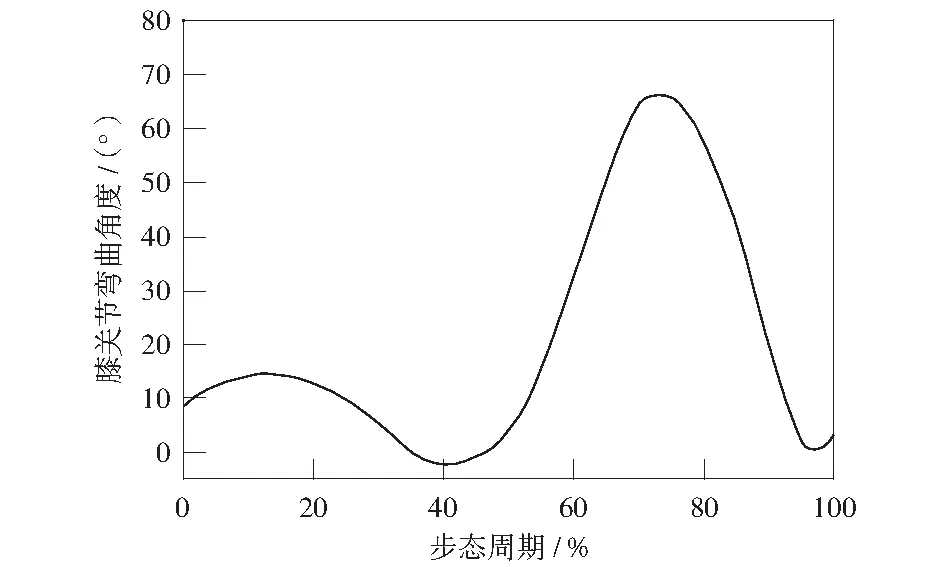
图2 膝关节步态期间弯曲角度变化Fig.2 Knee flexion angle change during the gait cycle
2.2 8块肌肉的整体强度衰减对胫股关节接触力的影响
图3所示是对8块肌肉整体分别进行10%,20%,30%,40%强度衰减后的胫股关节接触力。总体来说,胫股关节接触力会随着肌肉强度衰减程度的增加而减小,尤其在支撑相的后期最为明显。随着总体强度衰减,内侧胫股关节接触力的最大值依次大约是体重的1.524,1.507,1.484,1.457,1.423倍,外侧胫股关节接触力的最大值依次大约是体重的0.749,0.744,0.736,0.724,0.716倍,总胫骨关节接触力的最大值依次大约是体重的2.527,2.467,2.404,2.336,2.263倍。

图3 8块肌肉的强度衰减后对胫股关节接触力的影响Fig.3 Comparison of tibiofemoral contact forces under different level strength loss for eight muscles
2.3 8块肌肉的整体强度衰减对肌肉活性的影响
图4所示是8块肌肉的整体强度衰减对肌肉活性的影响。本文取股四头肌和腘绳肌四块肌肉活性的平均值评估其各自活性水平。股四头肌的活性水平在整个步态过程中都是随肌肉强度衰减程度的增加而提高;腘绳肌的活性水平在步态支撑相的中后期是随肌肉强度衰减程度的增加而下降,其他时期则反之。

图4 8块肌肉的整体强度衰减后对肌肉活性的影响Fig.4 Comparison of tibiofemoral contact forces under different level strength loss for eight muscles
2.4 股四头肌肌群强度衰减对胫股关节接触力的影响
图5所示是对股四头肌肌群总体强度衰减50%和100%后对胫股关节接触力的影响。虽然强度衰减前后都有两个峰值且整体趋势很相近,但还存在微小的差异,相比于没有对肌肉进行强度衰减的情况,内侧胫股关节接触力的第二个峰值提前了1%的步态周期,外侧胫股关节接触力的第一和第二峰值都提前了1%的步态周期。除此之外,股四头肌肌群强度衰减50%时,胫股关节接触力在支撑相早期及摆动相的后期,都表现出肌肉强度衰减会增加胫股关节接触力。股四头肌肌群强度衰减对胫股关节接触力峰值的影响如表1所示。

强度衰减内侧接触力/N外侧接触力/N总接触力/N第一峰值第二峰值第一峰值第二峰值第一峰值第二峰值NO862.60(18%)1 059.18(46%)548.97(9%)595.67(49%)1 372.73(18%)1 639.77(48%)Q50813.66(18%)916.16(45%)662.36(8%)625.69(49%)1 274.98(18%)1 518.60(47%)Q100525.17(18%)784.43(45%)382.20(7%)540.12(48%)691.11(18%)1 297.40(47%)注:NO代表没有对肌肉进行强度衰减;Q50和Q100表示对股四头肌分别进行50%和100%强度衰减;括号外数据为关节接触力,括号内数据表示步态周期。
2.5 腘绳肌肌群强度衰减对胫股关节接触力的影响
图6所示是腘绳肌肌群总体强度衰减50%和100%对胫股关节接触力的影响。腘绳肌肌群强度衰减50%时,支撑相前期和摆动相后期胫股关节接触力有所增加,该结果与股四头肌强度衰减50%时情况相似。但就整体受力情况而言,股四头肌肌群强度衰减比腘绳肌肌群强度衰减对胫股关节接触力的影响更大。腘绳肌肌群强度衰减对胫股关节接触力峰值影响详细对比如表2所示。
2.6 单个肌肉强度衰减对胫股关节接触力的影响
图 7所示是股四头肌的单个肌肉100%强度衰减对胫股关节接触力的影响。股直肌的强度衰减对内侧、外侧和总胫股关节接触力的影响最为明显,股外侧肌的强度在支撑相的早期对胫股关节接触力也有明显影响。

NO代表没有对肌肉进行强度衰减,H50和H100表示对腘绳肌分别进行50%和100%强度衰减图6 腘绳肌肌群整体强度衰减对胫股关节接触力的影响Fig.6 Effects of hamstrings group muscle strength loss on tibiofemoral contact forces

强度衰减内侧接触力/N外侧接触力/N总接触力/N第一峰值第二峰值第一峰值第二峰值第一峰值第二峰值NO862.60(18%)1 059.18(46%)548.97(9%)595.67(49%)1 372.73(18%)1 639.77(48%)H50863.07(18%)1 053.53(46%)617.82(9%)622.57(49%)1 373.48(18%)1 660.54(48%)H100862.60(18%)1 059.18(46%)548.97(9%)595.67(49%)1 372.73(18%)1 639.77(48%)注:NO代表没有对肌肉进行强度衰减;H50和H100表示对腘绳肌分别进行50%和100%强度衰减;括号内数据为接触力,括号外数据表示步态周期。
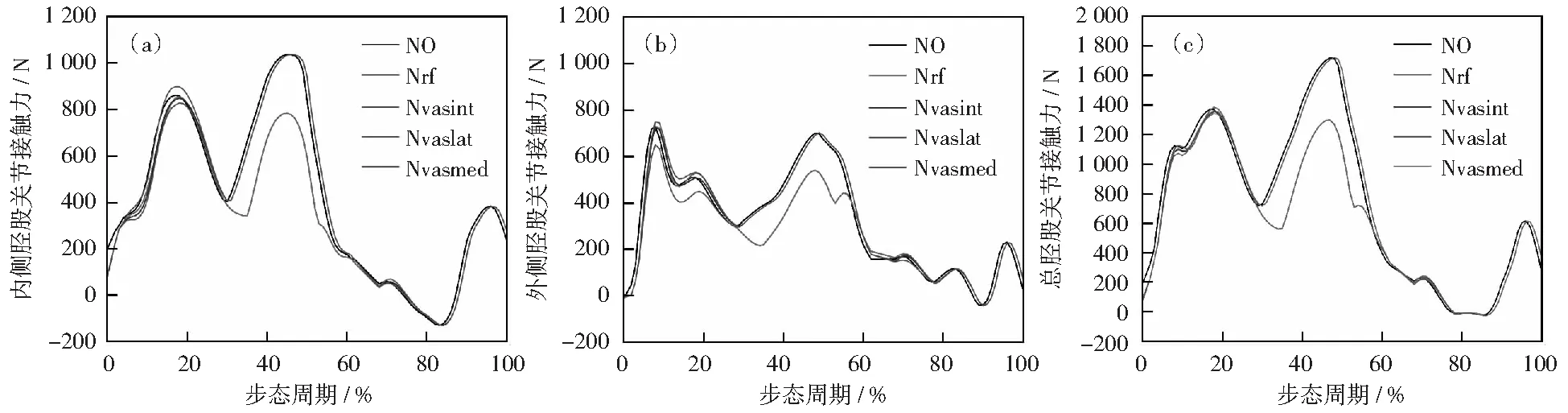
NO代表没有对肌肉进行强度衰减,Nrf,Nvaslat,Nvasmed,Nvasint分别代表对股直肌,股外侧肌、股内侧肌和中间肌均进行100%强度衰减图7 股四头肌单个肌肉强度衰减对胫股关节接触力的影响Fig.7 Effects of individual of quadriceps group muscle strength loss on tibiofemoral contact forces medial contact forces lateral contact forces total contact forces
图8所示是对腘绳肌的单个肌肉100%强度衰减对胫股关节接触力的影响。股二头肌长头强度衰减在支撑相早期和摆动相后期使内侧胫股关节接触力增加,外侧接触力减小;股二头肌短头强度衰减使支撑相中期和后期的胫股关节接触力减小。
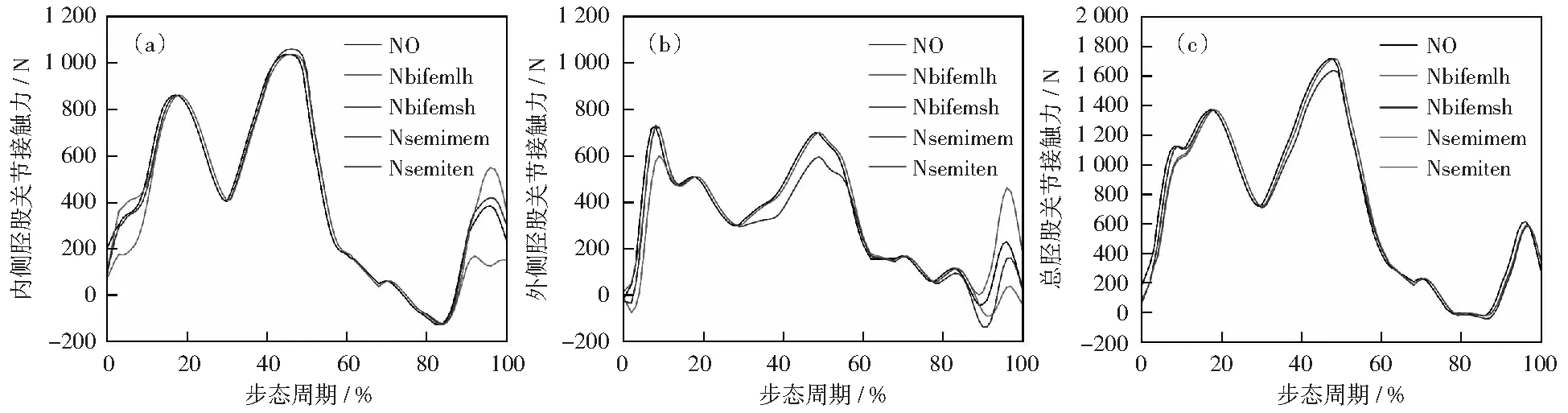
NO代表没有对肌肉进行强度衰减,Nbifemlh, Nbifemsh, Nsemimem, Nsemiten表示对股二头肌长头,股二头肌短头,半膜肌和半腱肌分别进行100%强度衰减图8 腘绳肌单个肌肉强度衰减对胫股关节接触力的影响Fig.8 Effects of individual of hamstrings group muscle strength loss on tibiofemoral contact forces
为了进一步探索单个肌肉100%强度衰减对胫股关节接触力的影响,本文比较了步态周期中重要3个位置的胫股关节接触力,分别是膝关节弯曲最大值处(73%),总胫股关节接触力的第一峰值处(17%)和第二峰值处(47%),详细对比情况如图9所示。在膝关节最大弯曲处,除了股外侧肌强度衰减会使内侧胫股关节接触力变大、外侧胫股关节接触力减小,其余肌肉强度衰减都会使胫股关节接触力变大;第一峰值处比较明显的特征是股直肌和股内侧肌强度衰减会增加外侧接触力,股外侧肌强度衰减会增加内侧胫股关节接触力;第二峰值处股直肌强度衰减对胫股关节接触力影响最大,其他肌肉强度衰减使内侧胫股关节接触力增加。
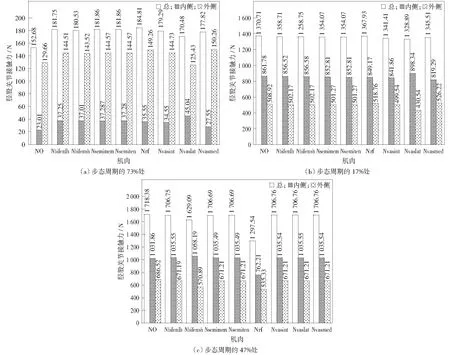
图9 步态周期的73%,17%和47%处单个肌肉强度衰减对胫股关节接触力的影响Fig.9 Comparison of tibiofemoral contact forces after individual muscle strength loss at 73%, 17% and 47% of the gait cycle
3 讨论
深度理解由股四头肌肌群和腘绳肌肌群强度衰减造成的胫股关节接触力的变化对患者术后优化康复极为重要。很多研究表明术后股四头肌肌群和腘绳肌肌群会出现强度衰减[14-15],但很少有研究量化肌肉衰减对胫股关节接触力的影响,所以本文将目标肌肉强度进行不同程度衰减以探索其影响。
除了在临床上有重大意义,研究肌肉强度衰减对胫股关节接触力的影响在个性化多体动力学骨肌建模上也有很大作用。研究表明,术后肌肉强度的衰减程度会随康复时间降低,对胫股关节接触力的影响也会随之变化[1,4]。根据患者肌肉强度的恢复情况,改变骨肌模型中肌肉的强度有利于精确预测肌肉力和关节力。
胫股关节接触力随着肌肉整体强度衰减而减小(图3),但这并不意味肌肉损伤越严重对膝关节假体越好,因为术后膝关节还存在稳定问题。当膝关节肌肉强度太弱时,膝关节自身会增加肌肉的协同激活水平(图4)以实现其关节的稳定[16-17],像前交叉韧带损伤[18]和骨性关节炎[19]患者会出现“僵硬膝”一样,肌肉长期高的协同激活现象会增加胫股关节接触力进而会造成术后二次损伤。对单个肌肉进行强度衰减时发现(图7-图9),除了股直肌的强度衰减会使内侧胫股关节接触力峰值减小,其它肌肉都会使该值增加。而实践和研究都表明,相比于外侧胫股关节接触力,内侧胫股关节接触力的峰值更能影响膝关节假体的寿命。
本文关于股四头肌和腘绳肌强度衰减对胫股关节接触力影响的研究在临床和个性化骨肌建模中都有重要意义,但还有一些内容需要改进。第一,构建的个性化骨肌模型在步态支撑相早期预测的外侧胫股关节接触力值明显大于实验值,所以对外侧胫股关节接触力第一峰值的研究有待进一步确定;第二,影响肌肉强度的参数有很多(如肌肉横截面积等),单独调整最大等长力的大小以实现肌肉强度衰减是不充分的;第三,人体肌肉强度会随年龄增长而衰减,本文所用广义模型的基本参数取自年轻人而本文研究对象是位老人。
4 结束语
全膝关节置换术后肌肉强度衰减和肌肉协同激活水平提高是一个普遍现象。肌肉整体强度衰减容易使患者出现“僵硬膝”,个别肌肉强度衰减会使内侧胫股关节接触力增加进而影响患者满意度和膝关节假体使用寿命。正确理解股四头肌和腘绳肌强度衰减对胫股关节接触力的影响,对临床手术指导、术后恢复以及个性化多体动力学骨肌建模都有重要意义。
