选择性痔上黏膜切除吻合术与外剥内扎术治疗混合痔的临床疗效对比
2019-09-12丁冠群
丁冠群
福建省南平市建阳区第一医院肛肠科 354200
痔疮为肛门直肠底部及肛门黏膜的静脉丛发生曲张而形成的一个或多个柔嫩的静脉团。以齿状线为界分为内痔(齿状线以上)、外痔(齿状线以下)及混合痔(跨越齿状线)。混合痔为临床常见痔疮,此种疾病有发病率高的特点。患者常会出现脱垂、便血、疼痛、黏液分泌等症状。出现此种情况和人们生活方式改变、辛辣食物摄入过多、久坐、运动少、夜间休息少等有重要关系。随着发病概率的提升,已经严重影响人们的正常生活。现阶段主要治疗方式为手术,TST和外剥内扎术均有广泛应用,但临床疗效以及并发症情况却存在争议,为降低患者痛苦,提升生活质量[1]。现选取我院96例患者为观察对象,主要分析各种治疗方式效果,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2017年3月—2018年9月我院收治的96例混合痔患者,以随机摸球法分为两组:对照组48例,男38例,女10例,年龄28~66岁,平均年龄(45.18±2.81)岁,混合痔Ⅱ期16例,Ⅲ期19例,Ⅳ期13例;观察组48例,男37例,女11例,年龄29~65岁,平均年龄(45.23±2.73)岁,混合痔Ⅱ期17例,Ⅲ期18例,Ⅳ期13例。两组基本资料比较,差异无统计学意义(P>0.05),可对比。
1.2 选择标准 排除高位特异性肛瘘患者、妊娠期妇女、认知功能异常患者;所有患者均符合混合痔临床诊断标准、患者均无肛肠科手术史、患者肛门形态完整且功能正常,所有患者均签署知情同意书,本研究通过医院伦理委员会批准。
1.3 方法 患者入院之后均进行血、尿、血糖、生化全套等检查,以及心电图和肝胆彩超检查。术前患者禁水8h,术前清晨采用温肥皂水进行灌肠,至少2次。
对照组患者为外剥内扎术。首先患者取俯卧位,铺垫好常规消毒巾做局部麻醉。扩肛后保证痔核有充分暴露,分析痔核分段、保留肛管皮桥数目和位置。将较大痔核、外痔采用弯血管钳提夹,并用剪刀沿外痔行V形切口,剥离皮下曲张静脉丛、静脉血栓直至齿状线0.2cm位置,采用弯血管钳提升剥离外痔组织。于内痔基底采用弯血管钳沿直肠夹取内痔核2/3位置,取7号线做8字缝合结扎,剪除结扎线远端组织,留线保持3cm,采用相同方式处理其他痔核。在治疗过程中各个痔核结扎点要保持在各个平面之内,两痔核间要保留宽约0.5cm黏膜桥、皮桥。处理时一次最多可处理4个痔核,同时要尽可能减少括约肌造成损伤。肛管9点位置、侧方松解部分内括约肌和外括约肌皮下位置,降低肛管张力,降低患者排便过程中的创伤疼痛。
观察组患者实施TST手术。患者取截石位进行腰硬联合麻醉,成功之后铺垫常规消毒巾。采用我院采购的TST器械以及所属附件。首先观察痔核数量、黏膜松弛状况,之后选择合适的肛门镜进行扩肛,采用组织钳夹好肛缘皮肤,向外牵拉后进行固定。选取合适的肛门镜放入肛门,拔出内芯之后旋转肛门镜,保证需切除痔核完全处于暴露位置,使用肛周缝合技术固定肛门镜。在齿状线上3~4cm,痔上黏膜及直肠黏膜交界处进针,采用可吸收线荷包缝合凸出黏膜;置入开窗式微创吻合器,将贯穿线牵引至中心杆位置,做好结扎固定,贯穿线采用带线器于吻合器侧孔牵出,紧吻合器到指示刻度至安全区底部,触发吻合器后保持闭合状1min,打开吻合器之后取出。观察吻合口、“猫耳”黏膜处,发生出血、脱钉后要立即缝扎。观察后会发现,外痔会随黏膜上升而还纳入肛,对肛缘依然出现外痔情况的,可自行进行剥离切除。术后摄入流质饮食约2d,同时控制好排便。
1.4 观察指标 (1)对比两组围术期指标,主要包括:手术时间、住院时间、术中出血量、术后恢复工作时间。(2)对比两组术后并发症情况,主要并发症为肛门疼痛、便中带血、尿潴留、创口渗血、肛门胀痛。(3)对比患者临床疗效。痊愈:患者临床疗效和体征完全消失。显效:局部出现异物脱出和肛门坠胀等均有显著减轻。有效:患者异物脱出和局部出血等症状均有显著缓解。无效:患者临床症状并未显著改善。总有效率=(痊愈+显效+有效)/总例数×100%。
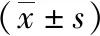
2 结果
2.1 两组围术期指标变化对比 观察组患者住院时间、手术时间、术后恢复时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组围术期各指标对比
2.2 两组并发症情况对比 观察组并发症率低于对照组,差异有统计学意义(P<0.05),见表2。
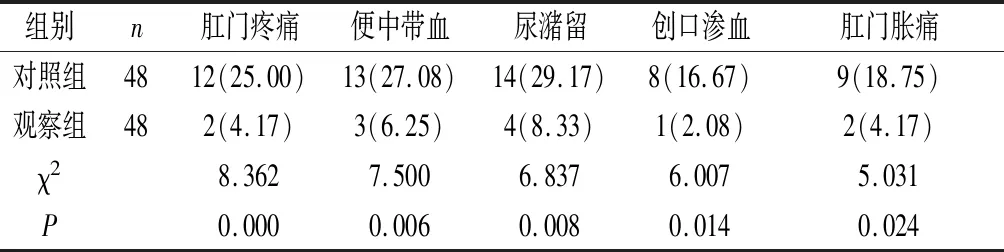
表2 两组并发症发生情况[n(%)]
2.3 两组患者临床疗效对比 两组患者临床总有效率比较,差异无统计学意义(χ2=0.210,P=0.645>0.05),见表3。
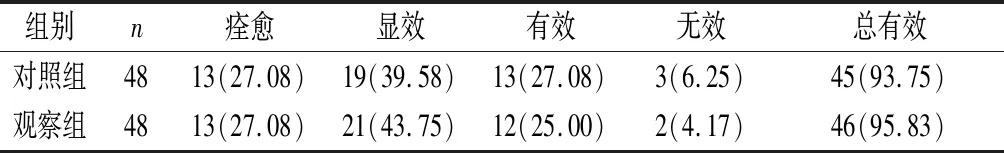
表3 两组患者治疗效果对比[n(%)]
3 讨论
混合痔主要为直肠上下静脉曲张所造成,属静脉团块,临床症状主要为瘙痒、疼痛、便血、痔块脱出,有反复发作、不易愈合的特点,为患者生活质量造成较大困扰。现阶段在治疗此种疾病时主要方式为TST、外剥内扎、PPH等各种手术方式,均有较好效果,但术后并发症以及治疗安全性却有一定争议。
肛垫下移于1975年被提出,主要认为肛垫为肛管血管、内壁黏膜、纤维结构所组成的正常组织,且对维持肛门自制功能存在无法代替效果,出现病理改变之后可称之为痔病。在医学发展中之后又有学者提出采用PPH治疗,此种治疗方式也得到临床应用和推广,但却会出现各种不必要损伤,增加并发症,因此发展出TST手术[2-4]。此种手术方式结合以往治疗经验和“减积”“悬吊”等各种理论,可保留患者正常黏膜减少术后并发症。
TST手术主要为依据痔疮出现的机制以及病理特征而设计的治疗方式,主要为纠正痔疮出现的病理性改变。选择性切除脱垂直肠黏膜和肛垫,保留正常肛垫、黏膜桥,减少手术创伤。此种治疗方式可最大限度上维护肛门精细感、收缩功能, 同时最大限度减少肛门不适、减少治疗时间。本文中分析外剥内扎和TST手术的治疗效果时发现。因此可知两种治疗方式在治疗效果上的差异无统计学意义(P>0.05)。分析住院时间和手术时间以及术后恢复时间时发现观察组用时更短,差异有统计学意义(P<0.05),采用TST治疗时由于恢复时间更短因此术中和术后痛苦更小。对比各种治疗方式下患者术后并发症情况可知,观察组患者更优。可知观察组治疗方式术后风险更低,预后效果好。出现此种情况和TST手术方式的自身优势有重要关系。
采用TST治疗时,主要采用选择性痔上黏膜切除,因此在极大程度上可保留并未出现病理转移的肛垫组织,且不会出现肛管狭窄,使得整个肛管可更为符合生理结构[5-7]。极大程度上避免发生二次手术,可减少术后肛门坠胀,因此患者术后水肿、尿潴留等各种并发症少,同时此种治疗方式治疗时依据痔核数量的不同选择各种开窗数肛门镜,可进行精确定位,对待数量和大小不同的痔核均可采用此种方式进行治疗,因此也极大地扩大了手术适应证。分析TST和外剥内扎术时可知,两种治疗方式下治愈率十分相近,但TST由于创口更小,因此对皮肤黏膜的损伤也更少。TST不但拥有上提肛垫以及截断痔区血运的效果,还保留了传统手术中的分段锯齿结扎中保留黏膜桥和防止肛管狭窄的多种优点[8-10]。在采用外剥内扎治疗时一定要把握好治疗原则,尽最大可能保留肛管黏膜组织,同时在外剥、内扎时尽可能减少对肛管黏膜、皮肤造成损伤。采用传统方式进行治疗时,会由于肛管皮肤受损出现强烈疼痛,为降低疼痛,本次治疗中进行联合侧方皮下内括约肌断术,虽然有一定临床疗效,但整体效果并不理想。
综上所述,为混合痔患者进行TST手术治疗时临床疗效好,并发症少,术中各观察指标更优,有应用价值。
