超声引导联合腔内心电图技术在PICC置管尖端定位中的应用
2019-09-10汪锦芳丁金霞董云亚吴鹏英李雅文吴亚子
汪锦芳 丁金霞 董云亚 吴鹏英 李雅文 吴亚子
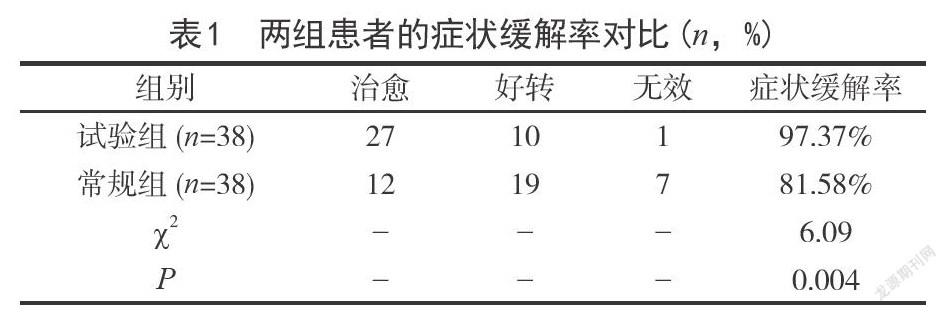
[摘要]目的:探讨超声引导联合腔内心电图技术在PICC置管尖端定位中的应用效果。方法:将2018年5月-2019年5月安徽医科大学第一附属医院肿瘤科收治的120例需行长期化疗的患者进行PICC置管,通过B超引导联合腔内心电图技术进行尖端定位,最后结合胸片查看PICC导管尖端是否位于上腔静脉中下1/3段或上腔静脉与右心房交界处,找出最合适的心电图P波振幅及原理。结果:120例患者中P/R比率<10%有3例,2例导管尖端已到位,1例位置过浅:24例P/R比率在20%~50%之间,23例导管尖端到位,1例过深;81例在50%-80%之间,79例导管尖端已到位,1例过浅,1例过深;12例患者P/R比率>80%,11例导管尖端已到位,1例过深:导管尖端到位115例,2例过浅,3例过深,导管到位率达96%。结论:不同患者P波振幅均有所不同,只是P波振幅在R波的50%-80%比率占多数,根据患者自身P/R比率来调节导管尖端位置,因此,在置管过程中,应结合临床经验及根据患者本身的P波最高振幅以及不出现负向P波来决定导管尖端最终的位置;超声引导联合腔内心电图技术能够精准的判定导管尖端的位置,减少术后并发症的发生及保证患者治疗安全,值得在临床推广使用。
[关键词]超声,腔内心电图,PICC置管,尖端定位
[中图分类号]R445.1:R540.41 [文献标识码]A [文章编号]2096-5249(2019)20-0064-02
经外周静脉置人中心静脉导管(PICC)作为一项先进的置管技术,临床上应用于需要长期输液、多次化疗以及输注刺激性药物的患者,切实降低各种用药对患者血管内膜造成强烈刺激的一种治疗方案,已经在国外临床中得到了广泛使用。然而,在积累了大量临床资料后发现,PICC尖端定位效果直接影响整个治疗效果,为此美国静脉输液护理学会(INS)推荐其定位点应完全处于上腔静脉下三分之一或上腔静脉与右心房交界处(CAJ),但是实际实施过程中受多种因素影响而无法完全实现。因此,我院自2018年5月开展了腔内心电图定位联合床旁超声进行PICC置管这项技术,在临床上获得了满意的效果,现报告如下。
1资料与方法
1.1一般资料2018年5月-2019年5月我院收治的120例肿瘤患者,男74例,女46例;年龄25-77岁;平均(52.63±3.18)岁;身高150-185cm,平均(158.52±5.18)cm;疾病种类:食管癌12例、肺癌15例,胃癌20例,肠道癌35例,乳腺癌18例,卵巢癌10例,淋巴瘤3例,其他7例;左侧置管13例,右侧置管105例,下肢置管2例;PICC置管静脉:贵要静脉109例,肱静脉9例,大隐静脉1例,股静脉1例。
纳入标准:①经临床综合会诊确诊需要行PICC置管长期治疗者;②无PICC置管禁忌者;③体表心电图为窦性心律;④临床依从陛好者。排除标准:①妊娠期、哺乳期患者;②肺源性心脏病、心房颤动及其他心律失常或置入起搏器而可能影响P波监测者;③血管畸形致导管无法送达上腔静脉者;④置管不成功者和置管后未拍摄x线胸片者剔除本研究。
1.2方法患者取平卧位,连接心电导联,心电监护模式设置为Ⅱ、Ⅲ导联同步;床旁超声探查患者上臂血管,测量导管预置长度,上臂术野进行消毒铺无菌孔巾,经贵要静脉(或肘正中静脉、头静脉)穿刺置管,下肢经股静脉(或大隐静脉)穿刺,推进PICC导管至预置长度减去10cm处,左侧置管分离LA导联线,右侧置管分离RA导联线,连接鳄鱼夹按扣端,鳄鱼嘴夹连接PICC导管内导丝外露部分,转换体表心电图为腔内电图,建立盐水柱,边观察心电监护仪P波变化,边缓慢推进PICC导管,当P波出现振幅增高时,提示导管尖端已进入了SVC段,当导管尖端接近CAJ处时,P波振幅最高继续缓慢推进导管,P波振幅逐渐回落,表现为双向或负向P波,提示导管进入右心房,缓慢退管至P波最高振幅位置或继续退管2cm,床旁超声排除颈外、颈内、锁骨下以及腋静脉导管位置异常情况,对导管进行妥善固定,并协助患者进行x线摄片检查进行定位。
2结果
3讨论
随着临床需要,PICC已被广泛使用,在PICC置管过程中,由于患者静脉血管解剖、胸锁关节长度、骨性标识、肥胖、身高、体重及护理人员体表测量的主观等影响因素,体外测量技术不能完全保证导管尖端位置的准确性,从而增加导管相关并发症的发生。所以PICC导管尖端位置正确与否对患者的生命安全及治疗都有着非常重要的作用。PICC导管尖端安全性最佳位置为上腔静脉与右心房的上壁交界连接点(CAJ),PICC导管尖端定位在CAJ的优点是该处血流量大,能确保药物迅速稀释而不造成血管损伤;导管并发症少,保证患者安全。因此,标准的导管尖端位置,对减少并发症的发生及患者的安全治疗具有重要意义。
ECG定位的原理:窦房结为心脏基本窦性节律起搏点,当窦房结起搏细胞完成除极后,心电图上开始出现P波。P波为心房除极波,体表心电图P波在大部分导联上一般呈钝圆形,P波形态和振幅取决于探测电极与心房综合向量轴之间的距离和相对位置,P波随着导管头端于上腔静脉及右房移动时,呈现特征性的形态变化,因此,在PICC置管过程中即可实时、动态、快捷、准确监测导管头端位置,及时对导管头端进行调整,防止其异位;黄道花等研究表明PICC导管尖端位于上腔静脉下段、右心房交界处时P波振幅为(8.12+2.62)mm、(9.36+2.47)mm;王龙凤等研究表明正向P波振幅达R波振幅的50%~80%说明导管到达上腔静脉下段的理想位置;笔者在实际操作中有3例患者P/R比率<10%,其中有2例患者胸片提示导管尖端已到位,1例患者位置过浅;24例患者P/R比率在20%~50%之间,23例导管尖端均到位,1例过深;81例患者在50%~80%之间,79例患者尖端已到位,但仍出现1例过浅,1例过深;12例患者P/R比率>80%,胸片提示11例导管尖端已到位,1例过深;此研究说明导管尖端到达CAJ时患者P波振幅均有所不同,只是P波振幅在R波的50%~80%比率占多數,因此,在置管过程中,应结合临床经验及根据患者自身的P波最高峰以及不出现负向P波来决定导管尖端最终的位置;李黎、张秀霞等研究发现在置管过程中有51.9%、40.38%的患者在高尖P波出现之前P波顶端会有M型切迹(又称双峰P波),双峰P波的出现表示导管同时接受到左右心房除极波,它的到位精确率达到96.9%、86.31%,高尖P波到位精确率为13.69%,笔者认为双峰P波的出现可以作为导管尖端位于上腔静脉与右心房连接处的补充定位条件,当双峰P波和高尖P波同时出现时,以双峰P波作为PICC尖端最佳位置的首选,在未出现双峰P波时,以特征性P波为导管尖端到位的依据,结合临床经验,配合体外测量技术,减少导管尖端异位的发生。
综上所述,超声联合心电定位技术在PICC置管尖端定位中效果显著,值得在临床推广应用,但在心电定位过程中波形经常受到多种因素干扰,导致导管定位出现困难;因此,中心静脉穿刺腔内心电定位稳定性影响因素及护理对策是我们今后研究的重点,提高中心静脉置管一次性到位成功率,保证患者安全度过治疗期。
