颅骨修补手术时机对脑外伤去大骨瓣术后患者的临床疗效观察
2019-08-30李十全容水生卢志辉柯玉劲
李十全,容水生,卢志辉,柯玉劲
(广东省茂名市中医院神经外科,广东 茂名 525000)
重型颅脑损伤已成为人类致死、致残的重要原因之一,其主要原因为颅内压增高引起急性脑疝[1,2]。去骨瓣减压术可快速减轻颅内高压,但术后颅骨缺损可引起一系列生理改变,如脑血流灌注、脑脊液循环、脑电生理等异常,影响患者康复差[1,3,4]。相关研究证实,早期颅骨修补(重型颅脑外伤去大骨瓣减压术后3月内)可显著改善大脑血流和脑脊液循环,从而增加缺损区域患侧及健侧的脑血流量,提高脑组织的血液灌注以及代谢功能,促进患者神经功能恢复[1,5,6]。因此,颅骨修补时机的选择已成为治疗重型颅脑外伤去大骨瓣减压术后讨论的焦点[1,7,8]。本文对我院神经外科二区2013年10月到2017年9月收治的89名重型颅脑损伤患者,针对大骨瓣减压术后不同颅骨修补术时机对患者手术前后各项指标进行临床研究,现总结报道如下[1]。
1 资料与方法
1.1 一般资料选取2013年10月至2017年9月在我院行颅骨修补术的89例重型颅脑损伤术后患者,均存在不同程度的神经功能缺损,包括运动障碍、智力减退、肢体感觉减退等。均为单侧额颞顶部颅骨缺损,CT测量颅骨缺损骨窗面积均大于10 cm×12 cm;伴有不同程度的颅骨缺损综合征,如头晕痛、记忆力下降、自卑、恐惧、注意力涣散等。术前GCS评分≤8分,无颅内感染、切口感染、减压窗膨出;肺部感染得到有效控制、无凝血功能障碍和器官衰竭患者[1]。排除:年龄<13岁、全身营养不良、肝肾功能异常、高血糖等[1]。89例患者中男52例,女37例,年龄13~79岁[(34.9±8.9)岁]。16例合并轻度脑室扩张(无脑积水引流指征)。根据去骨瓣减压术与颅骨成形术时间分为3组,早期组(≤3个月)19例,其中11男例,8女例,年龄(35.1±9.0) 岁;中期组(3~6个月)50例,男29例,女21例,年龄(34.4±8.8)岁;晚期组(>6个月)20例,男12里,女8例,年龄(34.7±8.7)岁。3组患者性别、年龄比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,手术前检查及手术操作同意书均告知患者和(或)代理人签字同意。
1.2 方法本组患者均术前1周行头颅CT三维重建,根据CT数据定制数字化三维钛网,术前3日口服丙戊酸钠缓释片预防癫痫,并完善各项相关辅助检查,做好手术前准备工作[1]。全麻插管成功后皮下充分注射低浓度肾上腺素生理盐水,沿原手术切口切开头皮,若原有切口不规则或皮瓣下沉明显无法置入钛网,可在保证皮瓣血供前提下设计皮瓣。拆除未吸收缝线,锐性分离皮瓣,减少多度牵拉,减少或避免使用单极电凝,游离皮瓣应有一定厚度,游离皮瓣时注意保持硬膜完整,若硬脑膜破损,应立即缝合并取颞肌或筋膜修补。采用颞肌下术式,如颞肌覆盖骨窗,颞肌下完全显露骨窗,显露骨缘至少0.5~1.5 cm,将三维钛网置于骨窗之上,周边严密契合骨窗边缘,根据骨窗大小选择使用合适数目的钛螺钉固定。钛网外置入负压引流装置,分层缝合皮下、头皮,术毕。术后常规应用抗生素3日,术后第4~7日拔除负压引流[1]。(解释:本研究分组是基于去骨瓣减压术与颅骨成形术时间,单从手术方法没有特别的不同,临床若进行早期颅骨修补,必须排除高颅压、颅内占位肿块、脑组织肿胀以及脑脊液的循环不平衡,若以上不良因素及其他禁忌症一旦排除,就可以开展颅骨修补)
1.3 经颅多普勒超声检测(TCD)在手术前3日和颅骨成形后3月进行,具体流程为检查开始前静卧半小时,采用德国DWL公司双通道全数字化经颅多普勒析仪(2 MHz脉冲Doppler探头)测定每例患者双侧大脑中动脉(MCA)、大脑后动脉(PCA)的平均血流速度值(vm),均经颞窗后窗位点采样,取样容积深度通常为45~68 mm。本组患者均行三维钛网行颅骨修补,三维钛网存在致密的孔目,TCD检查时探头紧贴头皮,可将颞窗表面的钛网孔目作为检测声窗对颅内动脉血流动力学进行评价。
1.4 神经功能评定在颅骨缺损修补术前3日及术后3月对患者进行Karnofsky评分及功能独立性测量(FIM)。KPS 评分[2]依据患者能否正常活动、病情以及生活自理程度,将患者健康状况按10分一个等级划分:100分为体力状况良好,无症状和体征;60分为生活基本自理,但偶尔需要帮助;0分为死亡。FIM量表[3]包括自我照顾、括约肌控制、移动能力、运动能力、交流和社会认知等条目。根据患者依赖程度1~7分评分,每项最高分7分,最低分1分,共计126分。FIM值126分为完全独立、108~125分为基本独立、72~107分为有条件独立或极轻度依赖以及轻度依赖、36~71分为中重度依赖、18~35分为极重度依赖。
1.5 统计学方法采用Epidata录入数据,SPSS 24.0统计学软件进行数据分析。计量资料以均数±标准差表示,组间比较采用方差分析,两两比较采用Dunnett-t检验;计数资料以率表示,比较采用χ2检验或Fisher 切确概率法。P<0.05为差异有统计学意义。
2 结果
2.1 3组患者颅骨修补术前后脑血流动力学的情况比较术后3组患者MCA脑血流速度均较术前明显提高(P<0.05),PCA与术前比较差异无统计学意义(P>0.05)。术后两两比较,早期组MCA高于晚期组;3组PCA差异无统计学意义(P>0.05)。见表1。
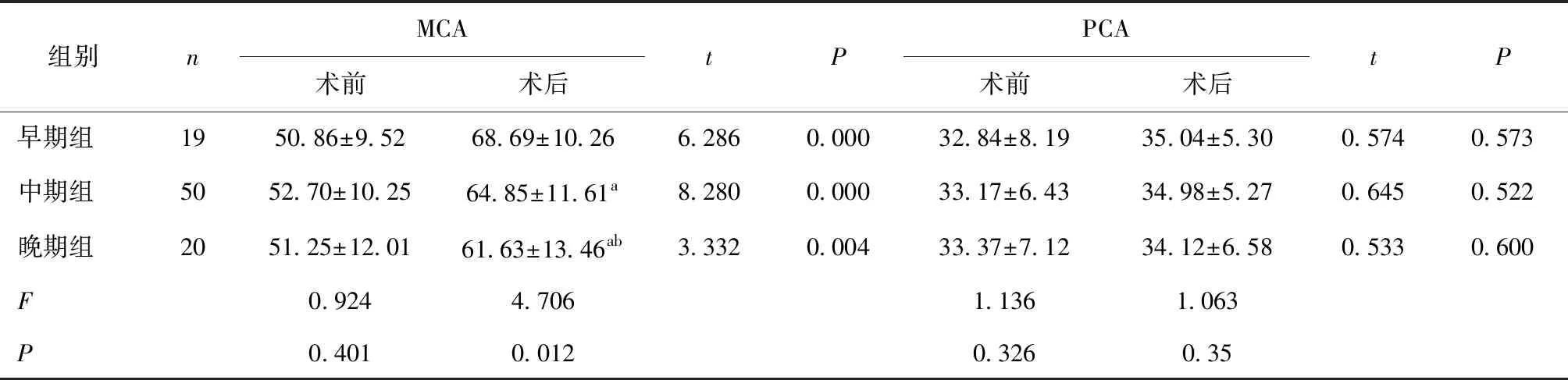
表1 各组患者平均脑血流速度比较 (cm/s)
a与早期组比较,P<0.05;b与中期组比较,P<0.05
2.2 3组患者手术时间比较早期组患者手术时间(131.95±9.66)min,中期组手术时间(132.28±8.9)min,晚期组手术时间(134.79±9.55)min,3组间比较差异无统计学意义(F=1.98,P>0.05)。
2.3 3组手术前后KPS及FIM评分比较术前,早、中、晚期组患者的KPS及FIM评分比较,差异无统计学意义(P>0.05)。颅骨修补术后,3组患者KPS及FIM评分均较术前有提高(P<0.05),两两比较,早期组的KPS及FIM评分较中期组高,中期组较晚期组高,差异均有统计学意义(P<0.5)。见表2。
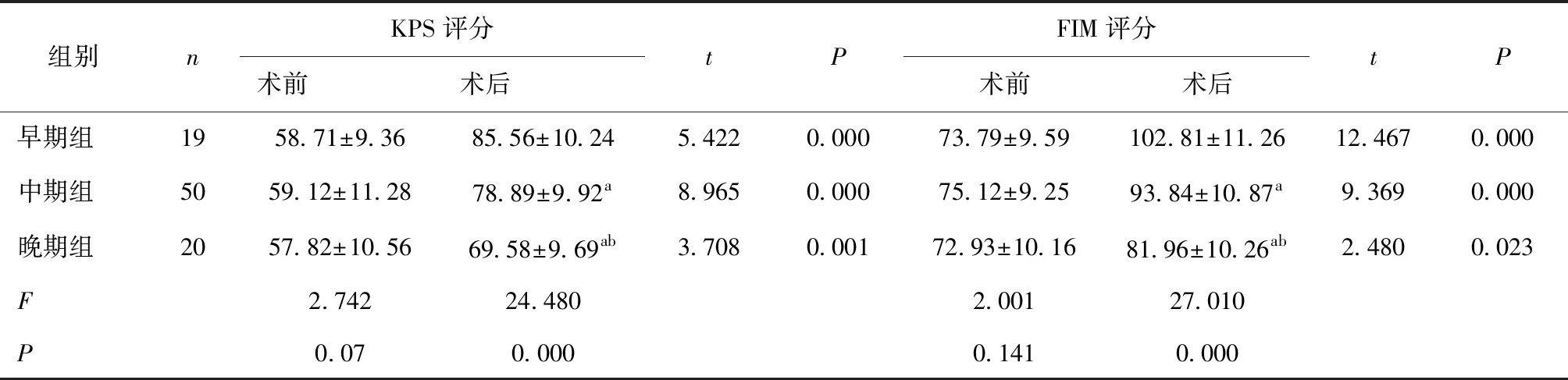
表2 各组患者KPS及FIM评分比较 (分)
a与早期组比较,P<0.05;b与中期组比较,P<0.05
2.4 3组患者手术后并发症比较3组患者并发症发生率比较,差异无统计学意义(P>0.05),见表3。

表3 各组患者术后并发症发生情况比较
3 讨论
去骨瓣减压术可显著降低重型颅脑损伤患者早期死亡率及ICU治疗时间。然后,术后遗留的骨窗缺损可引起脑组织局部膨出、嵌顿、软化、坏死、囊性变并形成脑穿通畸形,并可见皮层折叠、反常性脑疝等严重继发损伤[1,8]。颅骨缺损后颅腔完整性破坏,由于大气压及脑脊液的重力作用等因素,颅腔内的生理稳态被破坏,颅骨缺损区的局部脑血流动力学改变导致脑灌注不足,同时脑脊液循环受到影响。此外,体位改变时可使骨瓣缺损区的脑血管反复处于扭曲-伸直状态,形成一种类似滑动疝的现象,影响脑组织局部的供血[1,8,9],同时还可导致局部脑萎缩、脑积水、脑组织电生理活动异常等继发性脑损伤,出现偏瘫、失语、癫痫、认知功能障碍、皮瓣下沉综合征等表现。因此,颅骨修补术对大骨瓣减压后的重型颅脑损伤患者具有重要意义[9]。常规做法是在开颅去骨瓣减压术后3~6月进行颅骨修补术,此时患者硬脑膜、组织创面基本修复。但亦有研究认为,脑挫裂伤后脑水肿一般发生于伤后24 h,一周可达峰值,2~3周后消退,因此伤后3月内的颅骨修补可适当减低颅内出血、感染、积液等并发症的产生[9,10]。同时也可避免脑组织再次膨出,防止脑穿通畸形的发生[11,12]。
本研究结果显示,早期修补颅骨缺损有利于颅内血流动力学改善,在不增加手术时间的同时,减少并发症的发生率。这与其他研究者的结论相似。Maas等[13]提出:在3个月以内开展早期颅骨修补可更好地改善患者的神经功能及生活质量。Zafonte[15]认为去骨瓣术后 6 周修补最有利于神经功能的恢复。Maegele 等[16]认为颅骨修补术有利于患者临床症状、局部血流动力学和脑灌注的改善。早期颅骨修补术还能使静脉回流加快,使脑脊液循环速度增加。结合本研究结果及相关研究,早期颅骨修补优点包括[13~18]:恢复颅骨形态和颅内压;防止脑组织外移导致局部脑血管牵拉引起的脑组织缺血或出血及脑脊液循环障碍而导致硬脑膜下的积液;有效缓解患者头部不适,感知障碍、意识障碍和认知功能等。
综上,本研究通过对不同时机行单侧去骨瓣减压所致的外伤后颅骨缺损、伴有或者不伴有脑积水(不需要行脑积水引流或分流)、硬膜下积液(不需要手术干预)患者行数字化钛网颅骨修补,结果表明,早期修补颅骨缺损能有效改善患者认知功能;证明早期进行颅骨缺损修补是可行的,相关机理值得临床进一步研究。
