经腹子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术 治疗子宫肌瘤患者术后妊娠的临床分析
2019-08-24李慧芬
李慧芬
(山西省临汾市人民医院妇科,山西 临汾 041000)
子宫肌瘤是育龄期女性的常见疾病,其发病于女性生殖器官,在中青年女性中的发病率约为25%[1]。其病因可能为自然流产,其治疗方法为手术或保守治疗。但后者对于该病肌瘤体积大和症状显著的疗效欠佳,以手术治疗为最佳疗法。其治疗原则为保留患者的生育功能,其常见术式为TAM和LM。两种术式会影响到术后妊娠,并可能导致妊娠意外。研究中以入本院治疗的200例子宫肌瘤患者为主体,旨在探究TAM与LM治疗该病对术后妊娠的影响,如下。
1 资料与方法
1.1 一般资料
选取2017年2月~2019年2月入本院治疗的子宫肌瘤患者200例作为研究对象,将其随机分成A组和B组,各100例。其中,A组年龄24~45岁,平均(29.54±2.15)岁,病程7~34个月,平均(9.58±1.06)个月;B组年龄25~44岁,平均(30.35±2.16)岁,病程8~33个月,平均(9.15±1.42)个月。两组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
B组行TAM治疗:对患者行全麻处理,使其取仰卧位,常规消毒与铺巾,于腹部正中位置做一长为5~10 cm的切口,有效暴露术野,并注射垂体后叶素,沿子宫肌瘤的凸起位置切开浆肌层,直至瘤核位置,将其提起后剔除,用生理盐水反复冲洗盆腔。
A组行LM治疗:叮嘱患者取头低臀高仰卧位,行全麻处理后创建CO2气腹,使压力保持在14~15 mmHg,并于脐部将腹腔镜置入,于左下腹作2个操作孔,右下腹作1个操作孔,注射催产素(20 U)。使用子宫肌瘤钳和电凝钩彻底切除肌瘤后取出,若瘤体较大,可使用子宫旋切器将肌瘤粉碎并取出。多次冲洗腹腔镜,检查有无活动性出血,也可行双极电凝止血处理,用生理盐水反复冲洗盆腔。
1.3 观察指标
观察患者的术中出血量、手术时间、住院时间与术后排气时间、血常规复查和体温等围术期指标;评价术后妊娠情况和妊娠子宫破裂、盆腔粘连等不良事件。
1.4 统计学方法
采用SPSS 16.0统计学软件对数据进行处理,计量资料以表示,采用t检验;计数资料以例数(n)、百分数(%)表示,采用x2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 对比围术期指标
A组的术中出血量为(59.34±4.26)m L,B组为(98.35±4.98)mL;A组的手术时间为(65.12±4.98)min,B组为(87.69±4.75)min;A组的术后排气时间为(1.02±0.42)d,B组为(1.98±0.52)d;A组的住院时间为(5.19±1.06)d,B组为(11.72±1.14)d,组间比较,差异有统计学意义(P<0.05)。A组的血常规正常率为(94/100),B组为(87/100),组间比较,差异有统计学意义(P<0.05)。A组的术后体温为(36.45±1.02)℃,B组为(36.15±1.11)℃,组间比较,差异无统计学意义(P>0.05)。
2.2 对比术后妊娠与不良事件发生率
A组的术后妊娠率接近于B组,差异无统计学意义(P>0.05),A组的不良事件发生率低于B组,组间比较,差异无统计学意义(P>0.05),见表1。
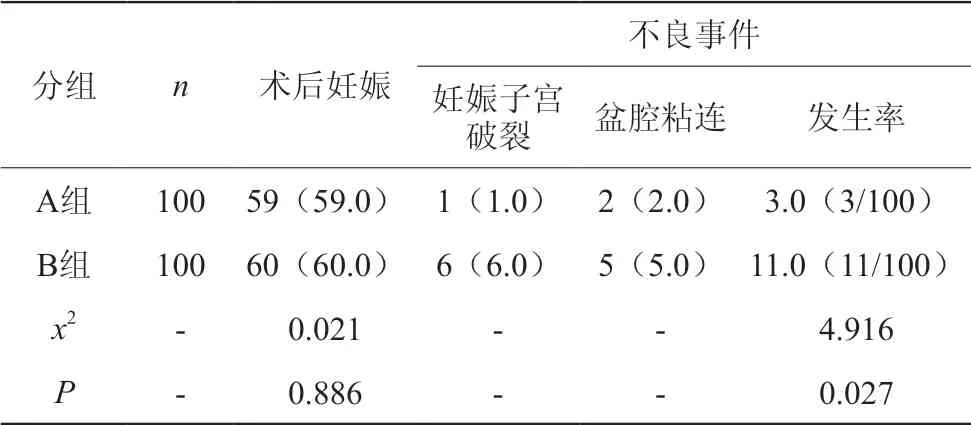
表1 对比术后妊娠与不良事件发生率[n(%)]
3 讨 论
子宫肌瘤是临床中发病率较高的疾病类型,肌瘤本身会导致子宫结构改变,并会影响患者的生育能力,导致患者在妊娠过程中自然流产[2]。其主要症状为继发性贫血、腹痛和月经异常等,严重者会丧失生育能力。其主要疗法为手术治疗和保守治疗,但后者无法根治较大肌瘤或明显症状者,因此主要疗法为手术治疗。其治疗目标是保留患者的生育能力。传统术式为开腹子宫肌瘤剔除术,其可于直视下进行手术操作,操作简单且难度小,但其切口较大,术中出血量多,创伤性大,会严重干扰盆腔内部环境,感染风险大,且会导致住院时间过长和胃功能紊乱等不良情况。LM可直接对准肌瘤部位,术中出血量较少,并发症少,能够保留患者的生育能力,并能缩短疗程,但其手术时间较长,且操作复杂。而TAM的优点为操作简单,手术时间短,技术要求较低。其缺点为切口大,并发症多,感染率高[3]。对该病患者行LM与TAM治疗后,患者的术后妊娠率较高,说明手术效果较佳。子宫肌瘤影响术后妊娠的主要原因是:肿瘤多发或瘤体较大,会压迫子宫,且会影响子宫内膜部位的血供,改变输卵管走向,对卵子与精子的有效结合同样会造成影响,使受精卵无法顺利着床。肌瘤会使子宫发生不规律收缩等变化,并会调节神经激素。通过手术可成功剔除肌瘤,可解除肌瘤压迫子宫,利于血液循环改善,减少流产情况。
手术治疗会无可避免的导致组织粘连,而子宫创面粘连是引发异常妊娠的主要原因,且粘连程度与术后妊娠率存在反相关关系[4]。轻度粘连或未粘连的妊娠率较高,流产率也相对较高,但严重粘连则会导致无法妊娠。LM术后发生粘连的几率为40%左右,而TAM的术后粘连率为85%左右。子宫瘢痕处是发生粘连的常见部位,术后粘连的发生原因为:术中操作不规范,切口偏大;组织切除创面不完整,影响愈合;组织切除过程中切口数量较多,对机体造成较多损害;伤及卵巢与输卵管等子宫附件,引发不孕症。
结果为:A组的围术期指标和不良事件发生率均优于B组,组间比较,差异无统计学意义(P>0.05)。A组的术后妊娠率接近于B组,差异无统计学意义(P>0.05)。与刘自杰[5]等研究结果基本一致。可见,LM治疗子宫肌瘤的效果优于TAM,可改善患者的围术期指标,减少不良事件,具有较佳的应用效果。但医师在临床治疗时应充分评估患者的具体情况,如子宫位置,解剖学特征等,根据患者的实际情况确定治疗方式,以体现出手术治疗的个体化特征。
