改良肺脑合剂联合常规治疗用于慢性阻塞性肺疾病并发 Ⅱ 型呼吸衰竭的疗效观察Δ
2019-08-20张文斌魏恩垚
刘 煌,张文斌,李 芹,魏恩垚,王 杰
(重庆市中医院呼吸内科,重庆 400021)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种以持续气流受限为特征的可预防和治疗的疾病,其气流受限多呈进行性发展,与气道和肺组织对烟草烟雾等有害气体或有害颗粒的慢性炎症反应有关[1-2]。COPD是临床常见病、多发病,病死率较高,给患者及其家庭和社会带来了沉重的经济负担[3]。据“全球疾病负担研究项目”估计,2020年COPD将居全球死亡原因的第3位[4]。COPD急性加重期患者常合并Ⅱ型呼吸衰竭,病情进展快,救治难度大;一旦出现严重的二氧化碳潴留、肺性脑病昏迷等,常需行气管插管及有创机械通气,医疗费用高昂,且有创通气并发症多,死亡率极高。本研究探讨了改良肺脑合剂(注射用甲泼尼龙琥珀酸钠+尼可刹米注射液+多索茶碱注射液)联合常规治疗用于慢性阻塞性肺疾病并发Ⅱ型呼吸衰竭的疗效,现报告如下。
1 资料与方法
1.1 资料来源
选取2016年12月至2018年12月重庆市中医院收治的COPD并发Ⅱ型呼吸衰竭患者130例。COPD诊断标准参照《慢性阻塞性肺疾病诊治指南(2013修订版)》,包括:患者有危险因素;长期咳嗽、咳痰及呼吸困难病史;肺功能检查结果提示,吸入支气管扩张剂后,1 s用力呼气容积占用力肺活量百分比(FEV1/FVC)<70%等[5]。Ⅱ型呼吸衰竭诊断标准:动脉血气分析结果显示,动脉血二氧化碳分压(PaCO2)>50 mm Hg(1 mm Hg=0.133 kPa),动脉血氧分压(PaO2)<60 mm Hg。纳入标准:符合COPD诊断;80 mm Hg>PaCO2>60 mm Hg。排除标准:肺性脑病者;面部畸形、鼻甲肥大者;咯血者;消化道溃疡或出血者;严重心律失常者;气胸者;严重肝、肾疾病者。将所有纳入患者按照随机对照试验方法分为对照组和观察组,每组65例。观察组患者中,男性36例,女性29例;平均年龄(64.13±6.65)岁;平均病程(6.4±4.2)年。对照组患者中,男性38例,女性27例;平均年龄(63.41±6.34)岁;平均病程(6.1±4.5)年。两组患者一般资料的均衡性较高,具有可比性。本研究经医院伦理委员会审核通过,患者知情同意并签署知情同意书。
1.2 方法
两组患者入院后均给予常规治疗,包括:持续心电、血氧饱和度监测;经验性应用抗菌药物抗感染,解痉化痰平喘,维持水、电解质平衡等治疗;并均给予双水平气道正压呼吸机辅助通气,采用S/T模式,吸入氧浓度百分比(FiO2)35%~60%,呼吸频率为12~20次/min,吸气相正压(IPAP)从10 cm H2O(1 cm H2O=0.098 kPa)开始,逐渐增至12~20 cm H2O,呼气相正压(EPAP)4~8 cm H2O,每次通气时间3~4 h,每日通气累计≥20 h。观察组患者在上述常规治疗基础上给予肺脑合剂,将注射用甲泼尼龙琥珀酸钠(规格:40 mg)40 mg、尼可刹米注射液(规格:1.5 ml∶0.375 g)0.75 g和多索茶碱注射液(规格:10 ml∶0.1 g)0.3 g加入0.9%氯化钠注射液250 ml中,静脉滴注,1日1次,连用3 d。
1.3 观察指标
临床主要观察患者的喘息、气促和发绀等症状变化,以评估临床疗效。记录呼吸机相关并发症的发生情况,包括胃肠胀气和误吸等。汇总最终行气管插管病例数,气管插管率=气管插管病例数/该组总病例数×100%。实验室指标主要观察动脉血气分析中PaO2、PaCO2变化情况。
1.4 疗效评定标准
显效:治疗24 h内,喘息、气促和发绀等临床症状明显缓解,心率减慢,PaO2≥60 mm Hg,PaCO2≤ 55 mm Hg;有效:患者治疗24~72 h 内,临床症状改善,PaO2≥60 mm Hg,56 mm Hg 观察组患者的总有效率明显高于对照组,差异有统计学意义(P<0.05),见表1。 表1 两组患者临床疗效比较[例(%)]Tab 1 Comparison of clinical efficacy between two groups [cases(%)] 治疗前,两组患者PaCO2、PaO2水平的差异均无统计学意义(P>0.05);治疗后,两组患者PaCO2、PaO2水平较治疗前明显改善,且观察组明显优于对照组,差异均有统计学意义(P<0.05),见表2。 表2 两组患者治疗前后血气分析指标水平比较Tab 2 Comparison of blood gas analysis indexes between two groups before ans after treatment Hg) 注:本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05 Note: vs. the same group before treatment,aP<0.05; vs. the control group after treatment,bP<0.05 观察组患者的气管插管率为4.6%(3/65),明显低于对照组的15.4%(10/65),差异有统计学意义(P<0.05)。观察组、对照组患者呼吸机相关并发症发生率分别为18.5%(12/65)、16.9%(11/65),差异无统计学意义(P>0.05)。 近年来,无创正压通气治疗COPD急性加重所致呼吸衰竭的疗效已得到广泛认可[6-7]。呼吸肌疲劳被认为是COPD并发呼吸衰竭的重要原因,而无创通气的主要作用是辅助通气泵功能,以缓解呼吸肌疲劳[8]。无创呼吸机可根据预先设置的压力在患者吸气及呼气过程中分别提供高低不同的压力支持,在整个呼吸过程中维持患者气道的正常开放,一方面使呼吸肌得到有效休息,同时也降低了氧耗;另一方面则可明显增加肺泡的通气量,改善通气血流比,提高动脉血氧浓度,促进二氧化碳的排放,并维持机体内酸碱平衡,最终改善患者的呼吸功能[9]。 目前,肺脑合剂在临床上主要用于呼吸衰竭及并发肺性脑病的治疗,已取得很好的临床疗效[10-11]。但传统肺脑合剂中的氨茶碱和地塞米松的不良反应相对较多,患者依从性不佳,疗效受限。本研究中,经改良后的肺脑合剂由注射用甲泼尼龙琥珀酸钠、尼可刹米注射液和多索茶碱注射液组成,三者合用无明确的配伍禁忌且质量稳定[12]。尼可刹米注射液属于呼吸中枢兴奋剂,能选择性地兴奋延髓呼吸中枢,也可作用于颈动脉体和主动脉体化学感受器,反射性地兴奋呼吸中枢,使患者呼吸加深加快,从而增加肺通气量,改善缺氧和加快二氧化碳的排出,还能促使患者意识清醒,且具有增强咳嗽反射促排痰作用等[13-14]。多索茶碱注射液为甲基黄嘌呤的衍生物,对支气管平滑肌抑制作用强,能使支气管平滑肌松弛,扩张支气管,改善支气管痉挛及肺通气,且其作用较氨茶碱强,相关临床不良反应少[15]。注射用甲泼尼龙琥珀酸钠是人工合成的中效糖皮质激素,具有肺组织渗透性高、对下丘脑-垂体-肾上腺轴的抑制作用小和生物半衰期短等优点,为非特异性抗炎药,能减轻气道炎症,抗支气管痉挛,短期使用不良反应少[16-17]。 本研究结果显示,观察组患者的总有效率明显高于对照组,差异有统计学意义(P<0.05);治疗后,两组患者PaCO2、PaO2水平较治疗前明显改善,且观察组明显优于对照组,差异均有统计学意义(P<0.05);观察组患者的气管插管率明显低于对照组,差异有统计学意义(P<0.05)。提示无创通气联合改良肺脑合剂治疗COPD并发Ⅱ型呼吸衰竭,可明显改善临床疗效。可能的机制为无创呼吸机一方面提供了有效的通气支持,缓解呼吸肌疲劳,同时也能克服肺脑合剂的不利影响,包括氧耗增加、呼吸肌过度收缩等;而改良肺脑合剂中3种药物联合应用可充分发挥改善肺脑功能的作用,使肺泡通气量增加,改善氧合,增加二氧化碳的排出,维持酸碱平衡。两者联合则能够相互协同与补充,及时纠正呼吸衰竭,最终增强了临床疗效。同时,两组患者呼吸机相关并发症发生率的差异无统计学意义(P>0.05),显示了联合治疗方案的安全性。 综上所述,改良肺脑合剂(注射用甲泼尼龙琥珀酸钠+尼可刹米注射液+多索茶碱注射液)联合常规治疗用于慢性阻塞性肺疾病并发Ⅱ型呼吸衰竭的疗效显著,可改善患者症状。但限于本研究病例数偏少,且缺乏多中心临床研究资料的支持,尚需进一步研究与探讨。1.5 统计学方法
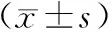
2 结果
2.1 两组患者临床疗效比较

2.2 两组患者治疗前后动脉血气指标水平比较
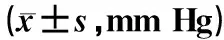
2.3 两组患者气管插管、呼吸机相关并发症发生情况比较
3 讨论
