滋阴布津汤颗粒剂治疗气阴两虚型原发性干燥综合征60例
2019-08-19蔡晓玲王小冬
蔡晓玲 刘 坚 王小冬
浙江省丽水市人民医院 浙江 丽水 323000
原发性干燥综合征(PSS)是一种以累及全身外分泌腺为主的自身免疫性疾病,多发生于中年女性,常见的病理特征为口干、眼干等症状。目前,该病病因尚不明确,临床多以改善症状、控制病情为主。中医文献中无干燥综合征这一病名,现代中医学家多将其归属“燥证”“痹证”范畴[1]。本研究以中药方剂滋阴布津汤颗粒剂治疗气阴两虚型PSS患者,探讨其临床疗效及对患者免疫功能的影响。
1 资料与方法
1.1 一般资料:选取2016年6月~2018年8月本院收治的PSS患者120例为研究对象,按照随机数字表法分成两组,每组各60例。其中观察组男7例,女53例;年龄27~74岁,平均52.84±8.16岁;病程1~18年,平均4.72±0.62年。对照组男5例,女55例;年龄29~73岁,平均52.49±8.25岁;病程1~16年,平均4.68±0.63年。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准:①西医诊断标准:依据2002年PSS国际分类标准[2];②中医诊断标准:依据《实用中医风湿病学》中燥痹的诊断标准,辨证分型属气阴两虚证,具体为:主症:口干少津,眼干少泪;次症:鼻腔干燥、干咳无痰、皮肤干燥、神疲乏力、心悸气短、大便不畅;舌脉:舌淡少苔,脉细数。具备主症1项加次症2项,结合舌脉即可诊断。
1.3 治疗方法:对照组用硫酸羟氯喹片(上海中西制药有限公司,国药准字:H19990263,规格0.1g)口服治疗,0.1g/次,2次/天。观察组在对照组治疗的基础上加用滋阴布津汤颗粒剂治疗,方剂组成:生地黄、麦冬、生黄芪各20g,乌梅、白芍、山萸肉、玉竹、菊花、山药、丹参各10g,甘草5g。上述各味药均为颗粒剂(三九制药有限公司),沸水泡服,每日1剂,分早晚2次服。两组疗程均1个月。
1.4 观察指标:①临床疗效标准:参照《中药新药临床研究指导原则》[3]评定疗效。显效:临床症状、体征消失或明显好转,理化检查明显改善;有效:临床症状、体征有所好转,滤纸试验有轻度改善;无效:临床症状、体征改善不明显,理化检查无改善。②中医证候评分:症状量化标准参考《中药新药临床研究指导原则》制定,包括眼、口、皮肤3个方面的症状评分,每个症状分值为0~3分,无症状计0分,3分为最差。③免疫功能检测:治疗前后采集患者空腹静脉血,分离血清,采用流式细胞仪检测T细胞亚群CD4+、CD8+水平,计算CD4+/CD8+比值;采用免疫透射比浊法检测免疫球蛋白IgG、IgA水平。④观察治疗期间不良反应发生情况。
1.6 统计学方法:本研究的全部数据分析均应用SPSS19.0软件。计量数据与计数数据的比较分别采用t检验、χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较:见表1。
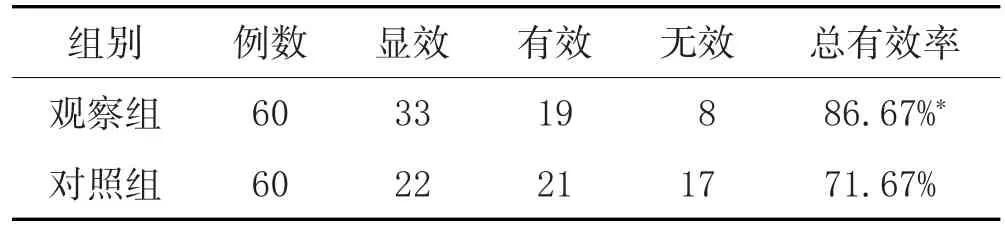
表1 两组临床疗效比较
2.2 两组治疗前后中医证候评分变化:治疗前两组眼、口、皮肤3个方面中医证候评分比较差异无统计学意义(P>0.05);治疗后两组眼、口、皮肤3个方面中医证候评分均明显下降,且观察组明显低于对照组,差异具有统计学意义(P<0.05)。详见表2。
表2 两组治疗前后中医证候评分(±s,分,n=60)
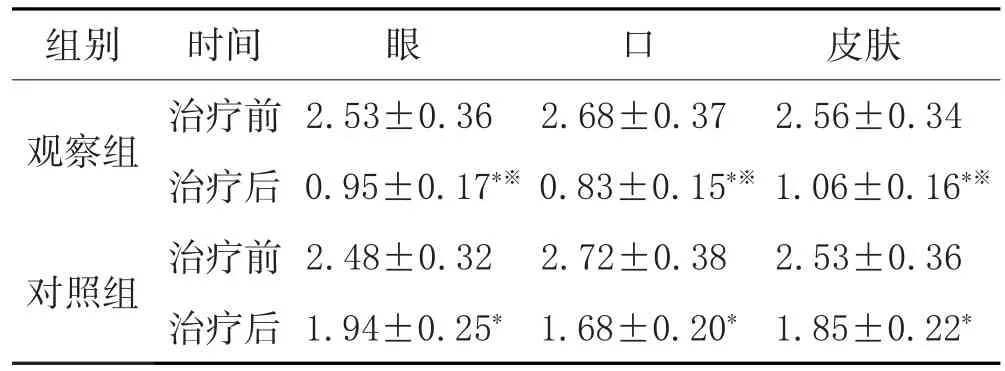
表2 两组治疗前后中医证候评分(±s,分,n=60)
注:与治疗前比较,*P<0.05;与对照组比较,※P<0.05。
皮肤2.56±0.34 1.06±0.16*※2.53±0.36 1.85±0.22*组别 眼 口观察组对照组时间治疗前治疗后治疗前治疗后2.53±0.36 0.95±0.17*※2.48±0.32 1.94±0.25*2.68±0.37 0.83±0.15*※2.72±0.38 1.68±0.20*
2.3 两组治疗前后免疫功能指标水平变化:治疗前两组CD4+、CD8+、CD4+/CD8+、IgG、IgA水平比较差异无统计学意义(P>0.05);治疗后两组CD4+、CD4+/CD8+水平均明显升高,CD8+、IgG、IgA水平均明显下降,且观察组明显优于对照组,差异具有统计学意义(P<0.05)。详见 表3。
表3 两组治疗前后免疫功能指标水平变化(±s)
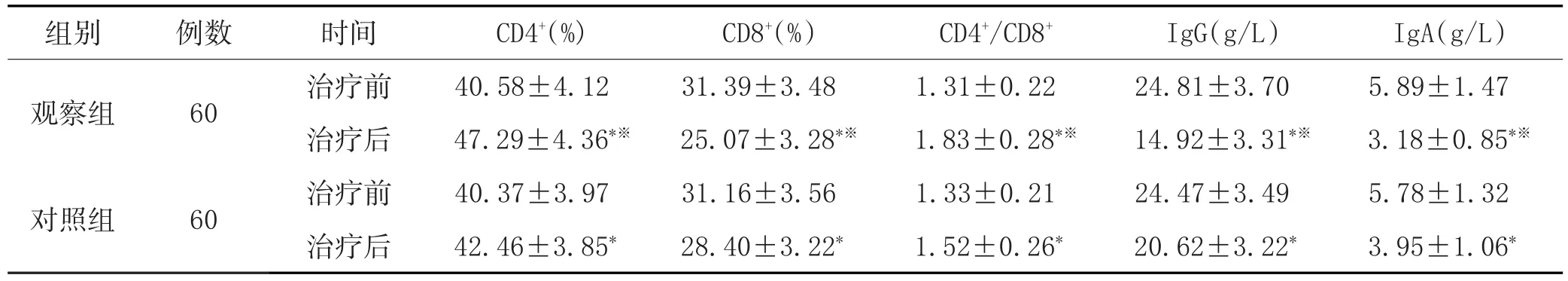
表3 两组治疗前后免疫功能指标水平变化(±s)
注:与治疗前比较,*P<0.05;与对照组比较,※P<0.05。
组别观察组60例数对照组IgA(g/L)5.89±1.47 3.18±0.85*※5.78±1.32 3.95±1.06*60时间治疗前治疗后治疗前治疗后CD4+(%)40.58±4.12 47.29±4.36*※40.37±3.97 42.46±3.85*CD8+(%)31.39±3.48 25.07±3.28*※31.16±3.56 28.40±3.22*CD4+/CD8+1.31±0.22 1.83±0.28*※1.33±0.21 1.52±0.26*IgG(g/L)24.81±3.70 14.92±3.31*※24.47±3.49 20.62±3.22*
3 讨论
PSS是临床常见的慢性自身免疫性疾病,以明显的口眼干燥为主要临床表现。本病起病隐匿,临床表现复杂多样,病情轻重不一,发病机制目前尚未明确,且无根治方法。有鉴于此,西医治疗PSS主要是以对症和替代治疗为主,其实际治疗效果并不理想。本病致病关键在于“津亏液燥”,涉及肺、脾、胃、肝、肾等多个脏腑。《素问·宣明五气》云:“五脏化液,心为汗、肺为涕、肝为泪、脾为涎、肾为唾。”《类证治裁》曰:“燥有外因、有内因……因于内者,精血夺而燥生。”中医理论认为,本病病机以虚为本、实为标,证属本虚标实。其虚当责之于阴虚、气虚,患者多为先天禀赋不足,或素体阴虚,津液亏少,或外感邪气,或长期情志不遂,或久病失养,消灼津液,致脏腑失于濡养,病久而致病[4-5]。中医辨证以气阴两虚证为多见[6]。因此,治疗上以养阴生津为基本治疗原则。
本研究采用滋阴布津汤颗粒剂治疗干燥综合征气阴两虚证患者,方中生地黄清热凉血,养阴生津;麦冬养阴润肺,益胃生津,清心除烦;生黄芪补中益气,固表止汗,化气运津,三药为君药,合用可养阴生津,畅利三焦,则阴生燥除。乌梅化津、止渴、润燥;白芍养血敛阴;山萸肉温补肝肾、收敛肾精;三药味酸均入肝经,共为臣药,助君药养阴生津。山药具有益气养阴,补脾肺肾,固精止带之功;玉竹养阴润燥、生津止渴;菊花疏风清热,清肝明目,清热解毒;丹参活血化瘀,凉血消痈,养血安神,以上共为佐药;甘草调和诸药。上述药物合用,共奏养阴润燥、益气生津之功;同时颗粒剂易吸收,进一步促进药效发挥。本研究结果显示,治疗后观察组在改善眼、口、皮肤3个方面中医证候评分及临床疗效方面均优于对照组,说明滋阴布津汤颗粒剂能够有效控制病情活动,提高患者临床疗效。
现代医学研究表明[6],PSS患者存在免疫功能紊乱,具体可分为T淋巴细胞和B淋巴细胞免疫调节。PSS发病中浸润外分泌腺的主要是T淋巴细胞(70%~80%),其能促进或诱导免疫抗体产生,进而形成免疫应答[7]。PSS患者B淋巴细胞功能亢进,导致产生大量的免疫球蛋白(IgG、IgA、IgM),引起泪腺、唾液腺及内脏等组织发生炎症和破坏性病变。胡伟等[8]采用流津润燥浓煎剂治疗PSS患者,结果显示治疗8周时患者IgG、IgA、IgM等免疫球蛋白指标明显改善。本研究结果显示,与对照组比较,治疗后观察组CD4+、CD4+/CD8+水平均明显升高,CD8+、IgG、IgA水平均明显下降。说明滋阴布津汤颗粒剂可通过调节PSS气阴两虚证患者的免疫功能,达到治疗的目的。
综上所述,在常规药物治疗基础上加用滋阴布津汤颗粒剂治疗PSS气阴两虚证患者疗效确切,能够有效改善PSS患者的临床症状,调节患者的免疫功能,且未发现明显不良反应,值得临床进一步研究应用。
