克罗恩病的治疗药物以及单药与联合治疗的抉择
2019-08-15欧阳春晖
欧阳春晖
克罗恩病(Crohn′s disease,CD)是一种好发于青壮年且病因不明确的肠道非特异性炎症。其发病机制比较复杂,通常认为是在有遗传易感性背景下,环境因素、感染因素、菌群失调、饮食因素等多方面原因最终导致肠道的黏膜免疫损害。CD可以累及全消化道任何部位,呈节段性分布,病变累及肠壁全层,往往呈透壁性发展,临床上可表现为腹痛、腹泻、腹部包块、肠瘘、不全性肠梗阻甚至穿孔。CD还可以并发许多肠外症状[1-2],最常见的如皮肤病变(结节性红斑、坏疽性脓皮病等)、关节病变,以及肝脏病变和眼部病变等。青少年患者常常伴有营养不良及生长发育迟缓[3]。
1 CD的诊断标准及分型
近年来,CD的全球发病率呈逐年上升趋势,中国的CD患者发病率也明显升高。一方面与饮食习惯及环境因素的改变有关,研究表明,高脂高糖低纤维素饮食可能与CD的发生有关。另一方面,随着包括小肠CTE、MRE检查及小肠镜技术的开展,包括小肠CD在内的许多小肠疾病逐渐被发现及认知。目前,CD的诊断尚无金标准,临床上常采纳WHO诊断标准:①非连续性或节段性病变;②铺路石样表现或纵行溃疡;③全壁性炎症病变;④非干酪性肉芽肿;⑤裂沟、瘘管;⑥肛门部病变。同时具有诊断要点①、②、③者为疑诊患者,若再具备④、⑤、⑥三者中任意1条者可确诊,若具备④者,只需要加上①②③中2条即可。
实际工作中往往需要通过临床表现、影像学及病理学特点的综合评估后才能诊断。关于CD的分类,目前,我们仍采取蒙特利尔分型(见表1)。
2 CD的治疗药物
CD是一种伴随终生的慢性疾病,大部分患者需要长期药物维持治疗。CD的治疗药物主要分为以下几类。
2.1 5-氨基水杨酸类 5-氨基水杨酸类药物可用于轻度结肠型CD患者,对于拒绝接受激素或者免疫抑制剂的中度回结肠CD患者也可以尝试使用[4-5],但一定要注意定期追踪复查,如果效果欠佳,应及时更换或升级治疗。5-氨基水杨酸类药物比较安全,部分患者可能出现过敏、白细胞下降。
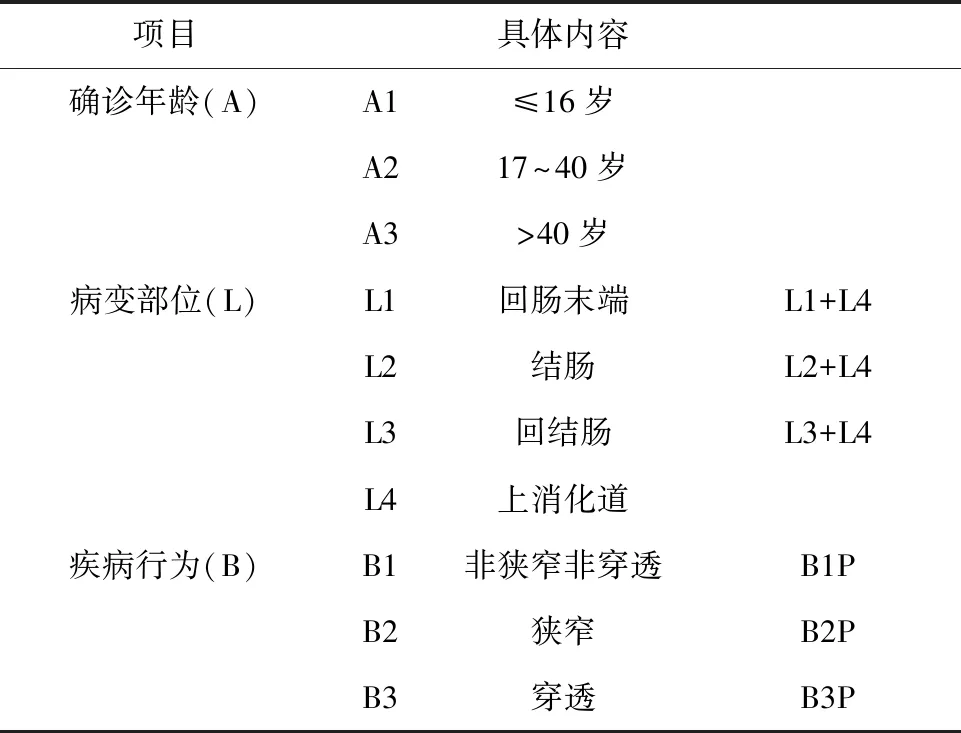
表1 CD的蒙特利尔分型
2.2 糖皮质激素 糖皮质激素是中度以上CD患者诱导缓解治疗的一线药物,但需要注意以下几点:①激素仅作为诱导缓解药物,药物总疗程一般不超过3个月,不能作为维持缓解用药。起始剂量为0.75~1 mg/(kg·d),起效后逐渐减停。②严密监测在激素服用过程中的各种不良反应,不能耐受的需要尽快减停。③并不是所有患者都适用激素治疗,要注意患者是否合并基础疾病(高血压、糖尿病、严重骨质疏松等),掌握药物使用适应证。
2.3 免疫抑制剂 此类药物主要包括硫唑嘌呤、甲氨蝶呤、他克莫司等。免疫抑制剂既可以作为CD的诱导缓解药物(如他克莫司、甲氨蝶呤),也可以作为维持缓解药物(如硫唑嘌呤)长期使用。其中,硫唑嘌呤是CD维持治疗的一线药物[6]。
免疫抑制剂在使用过程中亦有一定的不良反应,需要严密监测。其中,硫唑嘌呤引起的骨髓抑制导致的白细胞下降、粒细胞缺乏症最为常见,可以造成严重的感染,甚至导致死亡。目前,临床上可对患者进行嘌呤药物代谢相关基因检测(如NUDT15、TPMT基因),可以使临床医生更好地指导患者用药及监测,减少严重并发症的发生[7]。对于有生育要求的患者,不能使用甲氨喋呤。
2.4 生物制剂 生物制剂是CD治疗的一类划时代药物。自从生物制剂应用于临床以来,CD的临床缓解率和黏膜愈合率大大提高,患者的手术次数减少,生存质量得到提高[8]。最早进入国内的生物制剂是英夫利昔单抗。英夫利昔单抗是一种人鼠嵌合的抗肿瘤坏死因子抗体,其作用机制是中和体内抗肿瘤坏死因子(TNF-α),进一步抑制炎症反应。英夫利昔单抗还可用于治疗强直性脊柱炎、类风湿性关节炎、银屑病等免疫相关性疾病[9-11]。其治疗CD的使用剂量为5~10 mg/kg,疗程为0、2、6周,以后每8周使用1次。药物起效快,既可以作为诱导缓解药物,又可以作为维持缓解药物长期使用。其不良反应主要有过敏、皮肤改变及机会感染,长期使用要监测药物浓度及抗抗体产生,警惕继发性失效。
2.5 其他药物 治疗CD的二线药物包括沙利度胺、抗菌药物(术后患者)。沙利度胺可以部分抑制抗肿瘤坏死因子α(TNF-α),因此,对于生物制剂过敏或者经济上不能承担的患者,在医生全面评估下可以考虑使用[12]。沙利度胺起效较慢,通常为8周左右,因此不能作为诱导缓解药物。其不良反应为四肢麻木、疼痛,对于有生育要求的妇女严禁使用(海豹胎)。CD患者术后可使用抗菌药物,多推荐甲硝唑或奥硝唑,一般疗程不超过3个月。
2.6 肠内营养治疗 CD的营养治疗不是指一般意义上的营养支持治疗,而是指营养素的全胃肠内营养,营养方式有鼻饲和口服2种,一般疗程为3个月。肠内营养治疗一般适用于青少年患者,其疗效与激素相似,且有助于青少年生长发育[13]。其次,对于CD合并肠皮瘘或者腹腔脓肿的患者,肠内营养治疗也是一种非常重要的补充治疗方式。
3 CD药物的选择:单用vs.合用
CD的诊断明确后,应该进行全面的诊断描述,包括年龄(A)、部位(L)、生物学行为(B)、有无肛周病变(P)、活动程度(CDAI评分)。这样可以对患者制定个性化治疗方案。
在治疗方案的制定过程中,对于病情较轻、对诱导缓解方案有效患者,常常以单药进行维持治疗,但对于一些患者需要使用2种或2种以上的药物治疗。
3.1 激素与免疫抑制剂联用 这是最常见的一种联用方式。对于中度以上的CD患者,诱导缓解一线药物为激素。激素起效快,但不能长期使用(疗程不超过3个月),因此,激素的使用必须要有其他药物进行桥接,继续维持缓解。免疫抑制剂(硫唑嘌呤)是最常见的联用药物。硫唑嘌呤需要8~12周才能起效,因此在激素使用早期就联合使用硫唑嘌呤,能保证很好的桥接。
3.2 生物制剂与免疫抑制剂联用 无论是诱导缓解还是维持缓解,英夫利昔单抗通常是单独使用,但研究发现,硫唑嘌呤可以减少英夫利昔单抗的抗抗体的产生,联用可以减少生物制剂的继发性失效[14]。但也有报道,两者联用可能会增加机会感染和肿瘤的发生率,长期使用需要定期监测[15]。
3.3 免疫抑制剂和沙利度胺的联用 沙利度胺有一定的拮抗TNF-α作用,对于生物制剂过敏或者经济上不能承担的患者,可以考虑免疫抑制剂和沙利度胺的联用。但对于有生育要求的女性患者,沙利度胺是禁用的。
3.4 肠内营养治疗与其他治疗的联用 青少年活动期CD,尤其是累及小肠及伴有营养不良时,营养治疗可以作为一线诱导缓解治疗方案,疗程为3个月左右,其后可与免疫抑制剂、生物制剂、沙利度胺等治疗方案进行桥接,继续维持缓解治疗方案。
另外,成人CD患者合并腹腔脓肿或者腹腔瘘管病变时,暂时不适合免疫抑制剂或者生物制剂的治疗(会增加感染机会),可以使用全肠内营养和抗生素联合使用,待感染控制后再联用其他药物方案进行桥接。
3.5 妊娠期用药 妊娠是一个特殊时期,原则上来讲,妊娠期尽可能单药治疗。原本使用免疫抑制剂或者生物制剂单药维持的方案不变,妊娠中后期停用生物制剂。如果妊娠前使用生物制剂联用免疫抑制剂,且病情控制稳定,妊娠期可以考虑单用生物制剂维持。
3.6 其他 根据病情酌情停用联用药物,使用单药维持。如果患者已经达到黏膜愈合且维持相当长的时间,可以考虑停止联用,用单药维持(生物制剂或者免疫抑制剂),但这种情况需要医生与患者详细沟通后共同决定,且需要定期监测,以防止疾病的复发。
4 总结
CD是一种终生性疾病,在疾病的发生发展过程中,疾病累及的部位、活动程度、并发症都有可能发生变化。对药物的反应及不良反应在不同时期也有不同表现,因此,不能一概而论。我们要做到的是,针对不同时期、不同疾病生物学行为以及不同的并发症,结合患者既往对药物的效果及不良反应,进行针对性的个体化治疗。
