降钙素原、尿酸与脓毒症预后的相关性研究
2019-08-12杨素素徐建国潘景业
杨素素 李 钰 徐建国 潘景业
脓毒症被定义为由于宿主对感染的反应失调,进而引起导致危及生命的器官功能障碍,是一种医疗紧急情况。在全球范围内,每年估计有3150万例脓毒症和1940万例严重脓毒症病例,每年可能有530万例患者因脓毒症而死亡[1]。脓毒症引发复杂的免疫反应,其随时间变化,同时伴随促炎和抗炎机制的发生[2]。不同的生物学标志物有助于脓毒症患者预后的预测,同时预测器官衰竭并指导治疗。但尚未发现能够快速准确地确定脓毒症患者预后的一种或多种生物学标志物的组合。PCT已被确立为诊断脓毒症的有用生物学标志物,亦有研究报道尿酸与脓毒症患者预后存在明显相关性[3]。而在临床上可以较为便捷地检测到PCT和尿酸这两个指标。故本研究目的在于评估PCT和尿酸在预测脓毒症患者预后中的价值。
对象与方法
1.研究对象:回顾性分析了2016年1月~2018年5月期间住进笔者医院重症监护病房(ICU)的215例患者。从入院的第1天开始,追踪最多为28天。在实验室检测以及治疗措施方面,得到了研究对象或其家属充分的知情同意。同时,这项研究得到了笔者医院伦理学委员会的批准。(1)纳入标准:诊断脓毒症(包括严重脓毒症和感染性休克),诊断标准采用2001年美国危重病医学会/欧洲重症监护学会/美国胸科医师协会/美国胸科学会/外科感染学会(SCCM/ESICM/ACCP/ATS/SIS)联席会议修订的脓毒症诊断标准[4]。(2)排除标准:年龄<18周岁;患有恶性肿瘤、血液系统疾病;既往肝脏、肾脏功能不全史;接受化学药物治疗、免疫抑制剂或糖皮质激素治疗;营养不良;中断治疗、自动出院;不明死因。
2.治疗:给予抗生素的同时积极控制感染源,液体复苏,血管活性药及相应的支持治疗等。
3.分组:根据患者发病后28天的生存情况,将其分为存活组(n=159)和死亡组(n=56)。
4.基本资料:收集患者入院时年龄、基础疾病、合并症、用药史、原发感染部位等基本情况。
5.实验室检查及APACHE-Ⅱ评分:(1)标本获取:抽取外周静脉血3ml,离心10min (3000r/min,离心半径5cm),分离血清,于0℃冰箱内保存。所有标本均为患者使用抗生素前采集,并予24h内检测标本。(2)标本的检测:所有标本均为有检验经验的医生检测完成。①PCT水平的检测:电化学发光法(罗氏E620分析仪);②白细胞计数(WBC)、血细胞比容(Hct)及平均血小板体积(MPV)的检测:日本希森美康公司Sysmex-2100 血细胞分析仪;③尿酸、尿素、肌酐、血钠、血钾、肌钙蛋白I、D二聚体的检测:氧化酶法(西门子ADVIA2400全自动生化分析仪);④CRP检测:免疫比浊测量法检测。(3)APACHE-Ⅱ评分:在患者入院24h内进行APACHE-Ⅱ评分,该评分均由一定临床资质的医生完成。
6.统计学方法:采用SPSS 19.0统计学软件对数据进行分析。Kolmogorov-Smirnov检验用于测试每组数据的正态性。 方差检验的同质性用于检测每组的方差。使用Student′st检验或Mann-WhitneyU检验进行组间差异比较。死亡组定义为1,存活组定义为0,使用Logistic回归分析作为协变量评估PCT、尿酸、年龄、APACHE-Ⅱ评分等与脓毒症预后的关系,以P<0.05为差异有统计学意义。
结 果
1.一般资料比较:存活组和死亡组的基础疾病之间比较,差异无统计学意义(P>0.05);原发感染部位、需要辅助治疗之间的比较,差异有统计学意义(P<0.05),详见表1。
2.不同组各临床指标之间的比较:存活组与死亡组的年龄、APACHE-Ⅱ评分、MPV、CRP、D二聚体5个指标间比较,差异有统计学意义(P<0.05);存活组与死亡组的白细胞计数、血细胞比容、尿素、肌酐、钠、钾、肌钙蛋白I共7项指标间比较,差异无统计学意义(P>0.05),详见表2。
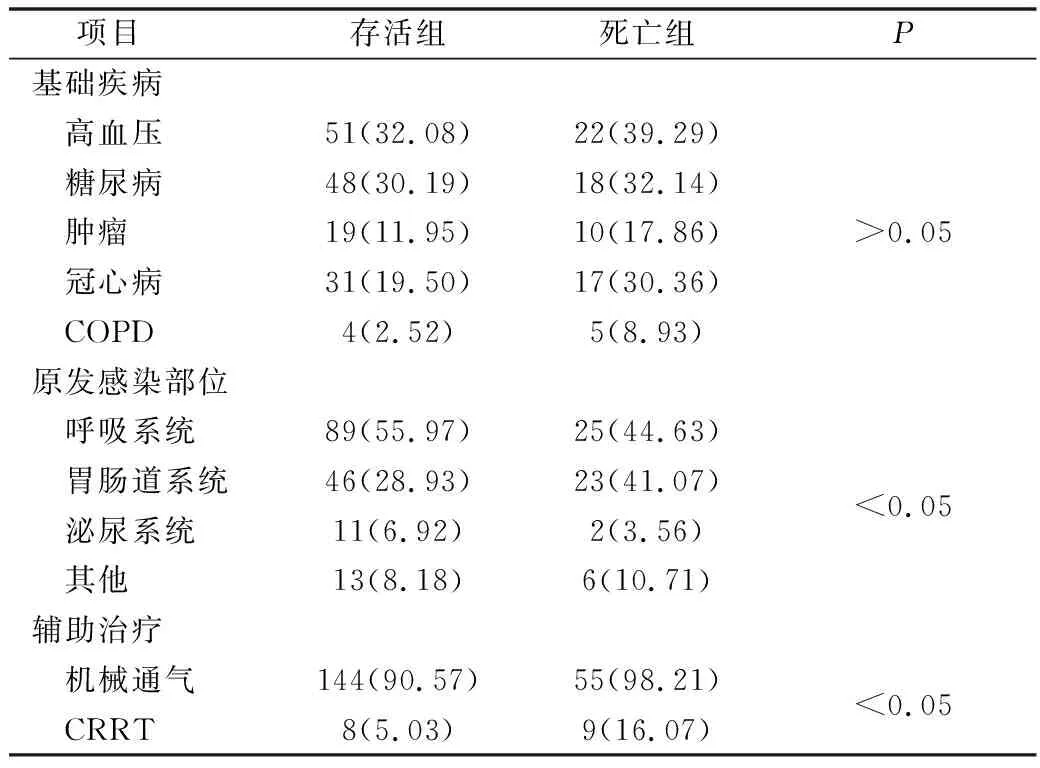
表1 两组一般资料比较[n(%)]
COPD.慢性阻塞性肺疾病;CRRT.连续肾脏替代

表2 存活组与死亡组临床指标比较
3.不同组PCT、尿酸水平之间的比较:根据患者不同预后,对患者PCT以及尿酸均值进行比较,死亡组的PCT水平明显高于存活组,差异有统计学意义(P<0.05)。死亡组的尿酸水平明显高于存活组,差异有统计学意义(P<0.05),详见图1。
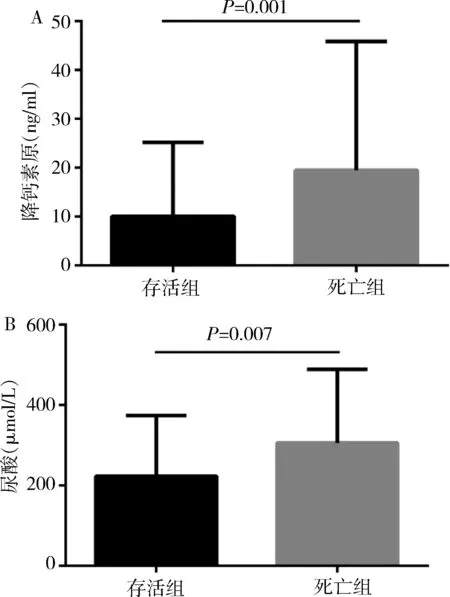
图1 脓毒症患者不同预后的PCT、尿酸水平比较A.PCT水平;B.尿酸水平
4.与预后相关的多因素分析:根据各单因素在脓毒症不同结局中的情况分析结果,选择PCT、尿酸、年龄、APACHE-Ⅱ评分、MPV、CRP、D二聚体(P<0.05)可能与脓毒症预后相关的因素。根据临床检验标准赋值,引入Logistic回归分析,并对潜在混杂因素进行调整,结果提示PCT和尿酸均是脓毒症患者预后的相关因素(P<0.05),详见表3。
讨 论
研究结果显示PCT、尿酸与脓毒症患者预后存在相关性。在健康人群中,PCT由CALC-1在甲状腺C细胞中产生,其基因位于11号染色体上,mRNA产物是被称为preprocalcitonin,它进一步修改为116个氨基酸降钙素原。最后它被分为3个不同的分子,即活性降钙素(32个氨基酸)、卡塔降钙素(21个氨基酸)和N-末端降钙素原(57个氨基酸)。1993年,研究者首次对使用PCT作为脓毒症和感染的生物学标志物进行报道[5]。目前PCT已成为欧洲感染和脓毒症治疗中使用最广泛的生物学标志物,同时也成为世界上大多数地区的最常用的生物学标志物。脓毒症患者血清的PCT水平比CRP水平上升更快速,并在很短的时间内达到峰值,如果患者得到适当的治疗,PCT水平比CRP水平更快地返回到正常范围,显示PCT可作为诊断脓毒症的更好的生物学标志物[6]。PCT可能是区分脓毒症严重程度的有用的早期标志物[7]。另外PCT似乎也有一定的潜力来区分病毒和细菌感染,并可能表明病毒性疾病患者存在细菌重复感染[8]。Gai 等[9]研究发现,早期脓毒症患者血清中PCT水平显著升高,对区分不同致病菌群具有诊断价值,并且能够提示脓毒症患者病情的严重程度,同时评估和预测患者的预后情况。值得一提的是,有研究者提出监测血PCT水平对脓毒症抗生素的应用具有指导意义[10]。
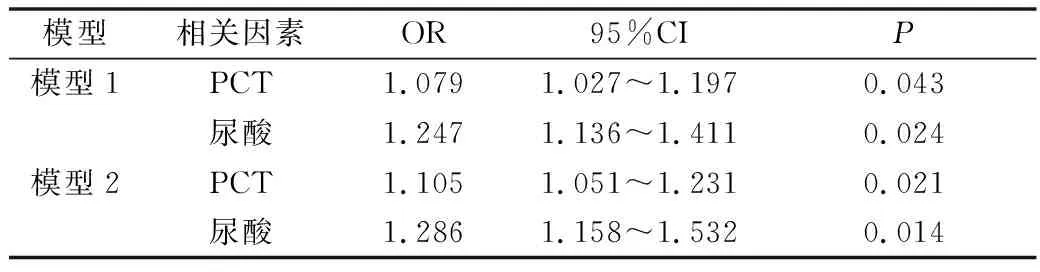
表3 脓毒症预后相关因素的Logistic回归结果
模型1包括PCT、尿酸、年龄、APACHE-Ⅱ评分、MPV、CRP、D二聚体;模型2包括PCT、尿酸、年龄、APACHE-Ⅱ评分、MPV、CRP、D二聚体、原发感染部位(呼吸系统、胃肠道系统、泌尿系统、其他)、辅助治疗(机械通气、CRRT)
尿酸是一种弱酸(pKa为5.75),在生理pH值下大部分以尿酸盐形式存在,由嘌呤代谢产生(内源性和外源性)[11]。血清尿酸水平由生成和肾和肠的再吸收或分泌的净平衡决定[12]。脓毒症时体内产生大量炎性因子,进而损伤血管内皮细胞, 激活黄嘌呤氧化酶, 使尿酸生成增多。而组织器官缺血、缺氧引起肾功能损伤, 减少尿酸从肾脏及肠道清除。故脓毒症时血尿酸水平升高。鉴于尿酸在生理浓度时具有抗氧化作用,而较高水平的尿酸具有促氧化特性[13]。因此,尿酸水平的升高可能加重了脓毒症患者的病情。随着对尿酸研究的深入,已有大量证据表明尿酸与许多疾病存在相关性,如有研究发现尿酸与肺动脉高压(PH)的严重程度相关,较高的尿酸水平是PH患者临床预后不良的重要预测指标[14]。尿酸水平升高与心血管不良后果,尤其是心源性猝死存在因果关系[15]。目前关于尿酸与脓毒症预后相关性的研究也有报道,发现较高的尿酸水平是脓毒症患者预后不良的附加危险因素[16]。有研究者提出血清尿酸浓度的监测对评估和判断脓毒症的病情和预后具有一定的意义[17]。
改善脓毒症结局的关键在于早期识别和诊断,与单一生物学标志物比较,生物学标志物的组合可以提高诊断和判断预后的准确率,从而降低病死率。将PCT与其他生物学标志物组合预测脓毒症患者病情预后,可优化预后的评估效能。生物学标志物需要可靠且具有成本效益的技术开发,故选择简单、低廉的生物学标志物是广泛应用于临床的基础[18]。本研究发现较高水平的PCT和较高水平的尿酸与脓毒症预后不良存在一定的相关性。因此,监测血清PCT和尿酸水平对于临床医生评估和判断脓毒症患者的预后具有一定的指导意义。
尽管笔者研究的样本量很小,但在候选生物学标志物(PCT和尿酸)与脓毒症患者的预后转归建立显著的关联。PCT和尿酸是评估和判断脓毒症预后的重要生物学标志物,较高水平的PCT以及较高水平的尿酸与脓毒症患者预后不良存在相关性。在临床上,使用这些较低成本的生物学标志物来评估和判断患者的预后尤为重要,特别是对于发展中国家的ICU。这些生物学标志物在日常临床检查中的应用可能会提醒临床医生关于脓毒症过程的这些患者可能出现的转归或结局。
