补肾活血祛浊法治疗慢性肾衰竭并发急性痛风临床观察※
2019-08-06车树强张新辉孙亚南
焦 剑 车树强 李 立 张新辉 孙亚南 孙 义
(天津市中医药研究院附属医院肾病科,天津 300120)
慢性肾功能衰竭(chronic renal failure,CRF) 患者常并发痛风(Gou)t。肾脏是尿酸排泄的重要器官,血肌酐清除率减少5%~25%就可导致高尿酸血症,而5%~12% 的高尿酸血症患者最终可发展为痛风[1]。急性痛风可见关节红肿热痛、昼轻夜重、疼痛难忍等典型症状,如果病情反复发作可使关节致畸致残。我们在临床中运用补肾活血中药内外合治慢性肾衰竭并发急性痛风[2],并进行临床研究。
1 资料与方法
1.1 一般资料 选取2016年9月1日—2017年9月1日天津市中医药研究院附属医院肾病科的就诊患者60例。按照随机数字表法将患者随机分为2组,各30例。治疗组男21例,女9例;年龄28~72岁,平均年龄52.47岁;慢性肾衰竭病程6~72个月,平均(33.33±19.16) 个月;急性痛风病程1~6 d,平均(3.10±1.16) d。对照组男18例,女12例;年龄29~69岁,平均年龄51.93岁;慢性肾衰竭病程2~66个月,平均(32.10±16.68)个月;急性痛风病程1~6 d,平均(3.23±1.41) d。2组在性别、年龄、病程方面,经统计学处理差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 参考王海燕主编《肾脏病学》第二版慢性肾功能衰竭的分期和美国肾脏病基金会(NKF)制定的慢性肾脏病临床实践指南(K/DOQI),拟定慢性肾功能衰竭的诊断标准:有慢性肾脏病史,且肾小球滤过率(GFR)为0~80 mL/(min·1.73 m2)。依据《美国风湿病协会关于痛风性关节炎的分类标准(1977年)》拟定急性痛风的诊断,具备以下12条中的6条即可。(1)急性关节炎发作1次以上;(2)炎症表现在1天内达高峰;(3) 单关节炎发作;(4) 患者关节皮肤呈暗红色;(5)第一跖趾关节疼痛或肿胀;(6)单侧发作累及第一跖趾关节;(7)单侧发作累及跗骨关节;(8) 有可疑痛风石;(9)高尿酸血症;(10)X线显示关节非对称性肿胀;(11) X线显示骨皮质下囊肿不伴骨质侵蚀;(12)关节炎发作期间关节液微生物培养阴性。慢性肾功能衰竭并发急性痛风的诊断标准:同时符合慢性肾功能衰竭诊断标准和急性痛风的诊断标准。
1.2.2 中医证候积分标准 根据《中药新药临床研究指导原则》治疗慢性肾竭制定的中医证候积分标准,主要临床表现为面色少华或晦暗,倦怠乏力,腰酸痛,少食纳呆,肢体困重,夜尿频,舌淡有齿痕或舌淡紫有瘀斑,苔腻,脉沉或涩等。并根据症状轻重评分,评分标准参考《中药新药临床研究指导原则》中“慢性肾功能衰竭症状分级量化表”制定,轻者为1分,中者2分,重者为3分。
1.2.3 痛风证候积分标准 参照1995年《中药新药临床研究指导原则》中《中药新药治疗痛风的临床研究指导原则》拟定,分别观察患病关节疼痛程度、肿胀程度、皮肤颜色、关节功能和累及部位。(1)疼痛:不痛为0分;隐约疼痛(或)酸楚不适为1分;疼痛较重但可忍受为2分;疼痛剧烈无法忍受为3分。(2)肿胀情况:关节无明显肿胀为0分;关节轻度肿胀为1分;关节显著肿胀为2分;关节高度肿胀为3分。(3)皮肤颜色:局部皮肤颜色正常为0分;局部皮肤颜色淡红为1分;局部皮肤颜色暗红为2分;局部皮肤颜色焮红发亮为3分。(4)关节功能:关节活动不受限,可做各种活动为0分;轻度受限,1个或多个关节不适或活动受限,但可从事正常活动为1分;明显受限,生活可自理,但不能从事一般活动为2分;卧床或坐卧,生活不能自理为3分。(5)受累部位:未累及任何关节为0分;仅累及1个关节为1分;累及2个关节为2分;累及2个以上关节为3分。
1.3 纳入标准 (1)同时符合慢性肾衰竭和急性痛风的诊断标准;(2) 年龄18~75岁;(3) 近1周内未使用过治疗痛风性关节炎的西药(非甾体抗炎药、皮质激素类药物、抗风湿类药物);(4)患者依从性强。
1.4 排除标准 (1)发作间歇期痛风和慢性痛风石性痛风;(2)晚期关节炎重度畸形、僵硬、丧失劳动能力者;(3)过敏体质;(4)合并急性心、脑血管疾病、精神病及肝损害者;(5)妊娠或哺乳期妇女。
1.5 剔除标准 (1)受试者依从性差,影响观察疗效;(2)发生严重的不良事件,不能继续接受实验;(3) 自行退出者。
1.6 治疗方法 2组均执行基础治疗:限制高嘌呤饮食;口服碳酸氢钠片碱化尿液;必要的对症处理(降血压、调血糖、控制感染等)。嘱患者抬高患肢,休息至关节疼痛缓解72 h后才可恢复活动。2组均观察15 d。
1.6.1 治疗组 内服加味清血汤,方药组成:生黄芪40 g,丹参20 g,醋五灵脂10 g,蒲黄炭10 g,茵陈20 g,大黄10 g,白花蛇舌草15 g,败酱草15 g,土茯苓20 g,萆薢15 g等。颗粒剂,由本院颗粒剂配方药房提供,每日1剂,分2次服。同时外敷止痛贴,方药组成:生黄芪60 g,全蝎20 g,丁香10 g,白芷20 g,制南星10 g,黄柏15 g,牡丹皮20 g,丹参30 g等研粉(200目),冰片5 g另研末后与上药混合均匀后阴凉密封备用。以上药物由本院饮片药房提供,由本院中药实验室加工。每次取适量用石蜡油调匀后涂在辅料上敷于患处,外敷面积大于肿胀范围1 cm,厚度约3 mm,每日2次,每次12 h。关节症状缓解后再继续外用止痛贴3 d后停用,加味清血汤继服。
1.6.2 对照组 美洛昔康7.5 mg,口服,每日1次,关节症状缓解后3 d停服美洛昔康。
1.7 观察指标
1.7.1 疗效指标 分别观察治疗组和对照组试验前后CRP、ESR、SUA、Scr、BUN、GFR等化验指标,统计2组试验前后中医证候积分、痛风证候积分,记录关节症状完全缓解所需时间。
1.7.2 安全指标 因试验中有可能出现肝损害、贫血、消化道出血及骨髓抑制等不良反应,分别观察2组试验前后谷丙转氨酶(ALT)、谷草转氨酶(AST)、γ-谷氨酰转肽酶(γ-GT)、血红蛋白(HGB)、血白细胞(WBC)、血小板计数(PLT)等化验指标,并记录不良反应。
1.8 疗效评定标准
1.8.1 急性痛风疗效标准 参照1995年《中药新药临床研究指导原则》第2辑拟定。临床痊愈:关节功能恢复正常,痛风证候积分<5分,CRP、ESR正常;显效:关节功能基本恢复正常,痛风证候积分5~7分,CRP、ESR基本正常;有效:关节功能较前有所恢复,痛风证候积分8~10分,CRP、ESR较前改善;无效:与治疗前相比,各方面无明显改善或加重,痛风证候积分>10分。
1.8.2 慢性肾衰竭疗效标准 参照2002年《中药新药临床研究指导原则》拟定。显效:中医证候积分减少≥60%,GFR升高≥30%或Scr降低≥30%;有效:中医证候积分减少≥30%并<60%,GFR增加≥15%并<30%或Scr降低≥15%并<30%;稳定:中医证候有所改善,但积分减少<30%,GFR无变化或增加<15%、Scr无变化或降低<15%;无效:中医证候无改善或加重,GFR降低或Scr增加。
1.8.3 治疗血尿酸疗效标准 显效:SUA降低≥20%;有效:SUA较前降低≥10%并<20%;稳定:SUA无变化或降低<10%;无效:SUA升高。
1.9 统计学方法 应用SPSS 20.0统计学分析软件进行统计处理,计量资料统计描述采用均数±标准差(x±s)表示,组内比较采用配对t检验,组间比较采用两独立样本t检验;计数资料组间比较采用х2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组慢性肾衰竭并发急性痛风患者疗效比较 对于急性痛风的治疗,治疗组总有效率96.7%高于对照组总有效率86.7%,差异有统计学意义(P<0.01)。对于慢性肾衰竭的治疗,治疗组总有效率73.3%高于对照组总有效率50.0%,差异有统计学意义(P<0.01)。对于血尿酸的治疗,治疗组总有效率73.3%高于对照组总有效率56.7%,差异有统计学意义(P<0.05)。表明从改善炎症指标、改善肾功能指标、降低血尿酸水平、改善中医证候及痛风证候等方面,治疗组总有效率优于对照组。见表1~3。

表1 2组慢性肾衰竭并发急性痛风患者痛风疗效比较 (例)
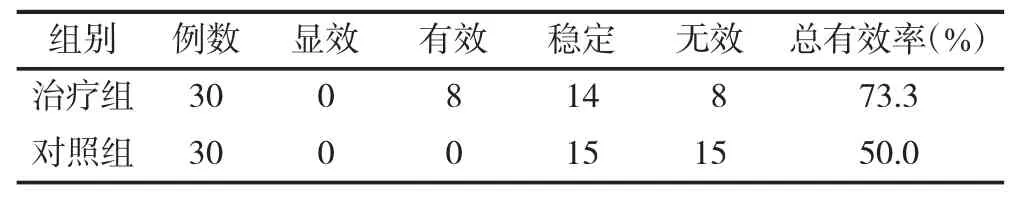
表2 2组慢性肾衰竭并发急性痛风患者慢性肾衰竭疗效比较(例)

表3 2组慢性肾衰竭并发急性痛风患者治疗后血尿酸疗效比较(例)
2.2 2组慢性肾衰竭并发急性痛风患者观察指标变化比较治疗组治疗后Scr、BUN降低,与治疗前相比差异有统计学意义(P<0.05);SUA、CRP、ESR降低,GFR升高,中医证候积分及痛风证候积分减少,与治疗前相比差异有统计学意义(P<0.01)。对照组治疗后GFR升高,与治疗前相比差异有统计学意义(P<0.05);CRP、ESR降低,痛风证候积分减少,与治疗前相比差异有统计学意义(P<0.01)。2组治疗后比较,治疗组 BUN、SUA、CRP降低,与对照组相比差异有统计学意义(P<0.05);ESR降低、中医证候积分及痛风证候积分减少,与对照组相比差异有统计学意义(P<0.01)。痛风证候缓解时间治疗组较对照组减少,差异有统计学意义(P<0.01)。表明治疗组可以改善慢性肾衰竭并发痛风患者的肾功能、降低血尿酸及炎性指标,并能改善慢性肾衰竭及痛风的证候。对照组对肾功能指标中Scr、BUN及中医证候积分的影响无统计学意义(P>0.05),只有GFR升高有统计学意义,尚不能明确表明对照组可以改善肾功能;对照组对SUA影响无统计学意义(P>0.05)。而对照组可以改善痛风导致的炎症指标及证候。治疗组在降低血尿酸水平、改善炎症指标、减少中医证候积分、减少痛风证候积分及缓解痛风时间方面较对照组有优势。见表4~5。

表4 2组慢性肾衰竭并发急性痛风患者Scr、BUN、SUA、GFR、中医证候积分比较 (x±s)

表5 2组慢性肾衰竭并发急性痛风患者CRP、ESR、痛风证候积分、痛风缓解时间比较 (x±s)
2.3 2组慢性肾衰竭并发急性痛风患者安全性及不良反应分析 试验过程中,治疗组未见明显不良反应及安全性观察指标异常改变;对照组未见明显不良反应及安全性观察指标异常改变。说明两种治疗方法均安全。
3 讨论
慢性肾衰竭患者常并发痛风,其中有痛风性肾病累及肾功能衰竭并发急性痛风者,有因慢性肾衰竭致持续高尿酸血症并发急性痛风者,以男性及绝经后女性为主要发病人群。
慢性肾衰竭是指因各种原因导致的进行性肾实质损害,以代谢产物潴留、水电及酸碱平衡失调为主,全身各系统均可受累,临床可见面色少华或晦暗,倦怠乏力,腰酸痛,恶心呕吐,少食纳呆,肢体困重,浮肿,夜尿频多等症状,多属于中医学“关格”“虚劳”“腰痛”“水肿”“下消”等范畴,其病机为本虚标实,本虚以肾虚、脾虚为主,标实多为血瘀、湿浊、湿毒、湿热等。痛风是因嘌呤代谢障碍,尿酸合成增加或尿酸排出减少造成高尿酸血症,当单钠尿酸盐沉积在关节、软骨引起组织异物炎性反应时出现急性痛风表现,如局部关节红肿热痛,中医学称其为“白虎历节”,属“痹证”范畴,其病机为湿热瘀毒客于患部,关节红肿热痛、疼痛剧烈并有定处是寒湿热邪夹杂,阻闭经络气血,日久则郁而化火所致。
我们经过多年的临床实践发现,慢性肾衰竭并发急性痛风与原发性痛风虽然都存在湿、瘀病机,但本病虚证明显,不仅有肾虚血瘀、湿浊内蕴的整体病变,还有湿热、寒湿、寒热错杂并与瘀血相合的局部关节病变,所以以肾虚血瘀、湿浊内蕴为主要病机,治疗要虚实兼顾,整体与局部并重。我们采用内服加味清血汤,健脾补肾、活血化瘀、祛湿降浊,纠正患者的整体病变,改善肾功能、降低血尿酸;外用止痛贴,补肾活血、消肿止痛,治疗急性痛风。
有研究显示,清血汤能减轻肾性高尿酸血症的临床症状,改善肾功能,降低血尿酸水平[3-4],方中大剂量生黄芪配丹参补肾健脾、活血化瘀,茵陈失笑散[5]清热利湿、活血祛瘀,大黄清热活血、通腑降浊,败酱草及白花蛇舌草清热利湿、活血止痛,针对脾肾两虚、浊瘀内停证而设,加味清血汤即清血汤加萆薢、土茯苓,加强祛风除湿作用,共奏补肾活血祛浊之功效。止痛贴是我们临床治疗急性痛风的外用药,方中生黄芪健脾补肾,全蝎搜风通络,白芷祛风燥湿,丹参、牡丹皮凉血活血,黄柏清热解毒,丁香温肾散寒,冰片芳香走窜、清热止痛,制南星燥湿化痰、消肿散结,止痛贴可补肾活血、祛浊通络,寒温并用。本研究结果提示具有补肾活血祛浊作用的加味清血汤和止痛贴,内外合用,可以改善慢性肾衰竭并发急性痛风患者的肾功能指标Scr、BUN、GFR,改善急性炎症指标CRP、ESR,降低血尿酸水平,缓解临床症状。
