ABO血型与鼻咽癌生存预后的相关性分析
2019-08-01李果郑荣辉邱波黄赖机夏云飞
李果 郑荣辉 邱波 黄赖机 夏云飞
1广州医科大学附属肿瘤医院放疗科(广州510095);2中山大学附属肿瘤医院放疗科(广州510060)
鼻咽癌(nasopharyngeal carcinoma,NPC)是一种发生在鼻咽上皮黏膜的恶性肿瘤[1],是我国南方及东南亚国家最常诊断的恶性肿瘤之一[2]。放疗后局部复发和远处转移仍是NPC患者治疗的主要难题,寻找具有个体化特征的NPC预后因素,区分高危NPC患者是进行个体化治疗的前提[3-5]。ABO血型是人类的内在属性,大量的临床和实验数据表明,不同血型的患者会产生不同的生物学特征,O型血和非O型血在很多方面存在很大差异[6-7]。已有不少文献报道过肿瘤的发生、发展及预后与ABO血型之间存在相关性[8]。如WOLPIN等[9]发现非O型血人群胰腺癌的发生率较高,分析原因考虑是由不同血型人群发生的与胰腺癌相关的遗传变异的不同引起;BEN等[10]通过大规模回顾性分析发现在中国汉族人群中非O型血胰腺癌患者的肿瘤分期较O型血患者更晚,且预后更差;HANPRASERTPONG等[11]发现非O型血的接受宫颈癌根治术的早期宫颈癌患者的无局部复发生存比O型血患者差。目前血型对NPC患者预后的影响尚不完全清楚,因此本回顾性研究通过对398例接受根治性放疗的NPC患者进行长期随访,尝试探讨ABO血型对NPC预后的影响。
1 资料与方法
1.1一般资料随机选取2002年6月1日至2003年10月31日间在中山大学肿瘤防治中心经病理确诊且接受根治性放疗的550例非转移的初治NPC患者。全部550例NPC患者中,排除139例患者未进行血型测定患者,排除13例患者随访时间过短(<6个月)患者,最终398例NPC患者被纳入本研究统计分析。所有患者在放疗前接受鼻咽和颈部CT或MR检查,并接受胸腹部影像学检查排除远处转移。使用常规体外血细胞凝集技术进行ABO血型测定。本研究根据国际癌症控制联盟/美国癌症联合委员会(UICC/AJCC)2009年发布的第7版分期标准对所有患者进行了重新分期;按病变的不同程度共分4期,从轻到重,分别为Ⅰ、Ⅱ、Ⅲ、Ⅳ期;并根据世界卫生组织(WHO)鼻咽癌分型对所有患者进行分型:WHOⅠ型,角化鳞状细胞癌;WHOⅡ型,分化型非角化性癌;WHOⅢ型,未分化型非角化性癌。
1.2治疗方法所有患者均接受了NPC的根治性放疗。对于Ⅰ~Ⅱ期患者进行单纯放疗;对于Ⅲ~Ⅳ期患者,进行放疗和化疗联合治疗。患者接受了高能量6~8 MV X射线的连续分次放疗。采用3种放射治疗技术:(1)常规二维放疗(2DRT);(2)三维适形放射治疗(3DCRT);(3)调强放疗(IMRT)。采用头颈肩热塑膜+标准头枕固定。三维或调强放疗定位均采用增强CT定位,层厚3~5 mm,扫描范围上界为头顶,下界为肩锁关节下2 cm。放疗靶区包括原发灶及相应的淋巴结引流区。对于原发肿瘤予以70~68 Gy的处方剂量,受累淋巴结予以66~68 Gy的处方剂量,CTV1高危区域予以60 Gy的处方剂量,CTV2预防区域予以54 Gy的处方剂量。常规二维放疗和三维放疗分35次给予,调强放疗分31~32次给予。化疗主要采用诱导化疗和(或)同期化疗。诱导化疗采用PF方案,顺铂80~100 mg/m2第1天静滴,氟尿嘧啶500~1 000 mg/m2第2~5天静脉滴注,每3周1次;同期化疗在放疗的第1、22、43天给药,采用单药顺铂80~100 mg/m21天静滴。
1.3随访随访开始时间为放射治疗的开始日期,通过门诊、电话、信件等方式进行随访。前3年每3个月进行1次随访,3年后间隔从6个月逐渐增加到1年。随访过程中记录患者总生存(OS)、无局部复发生存(LRFS)、无远处转移生存(DMFS)等状态。
1.4统计学方法应用SPSS 13.0统计软件包进行统计分析。通过Kaplan-Meier方法和对数秩检验进行单变量生存比较,通过Cox比例风险模型进行多变量分析以确定存活的独立预后因素。所有统计学检验均为双侧,以P<0.05为差异具有统计学意义。
2 结果
2.1患者的一般临床特点及随访结果398例入组NPC患者的基本特征见表1。A、B、AB和O四种血型所占的比例分别为23.8%、30.7%、7.8%和37.7%。中位随访时间为83个月(3~98个月)。3年和5年随访率分别为96.5%和92.2%。3、5和7年的总生存率(OS)分别为78%、73%和62%;无局部复发生存率(LRFS)率分别为91%、88%和87%;无远处转移生存率(DMFS)率分别为87%、85%和83%。
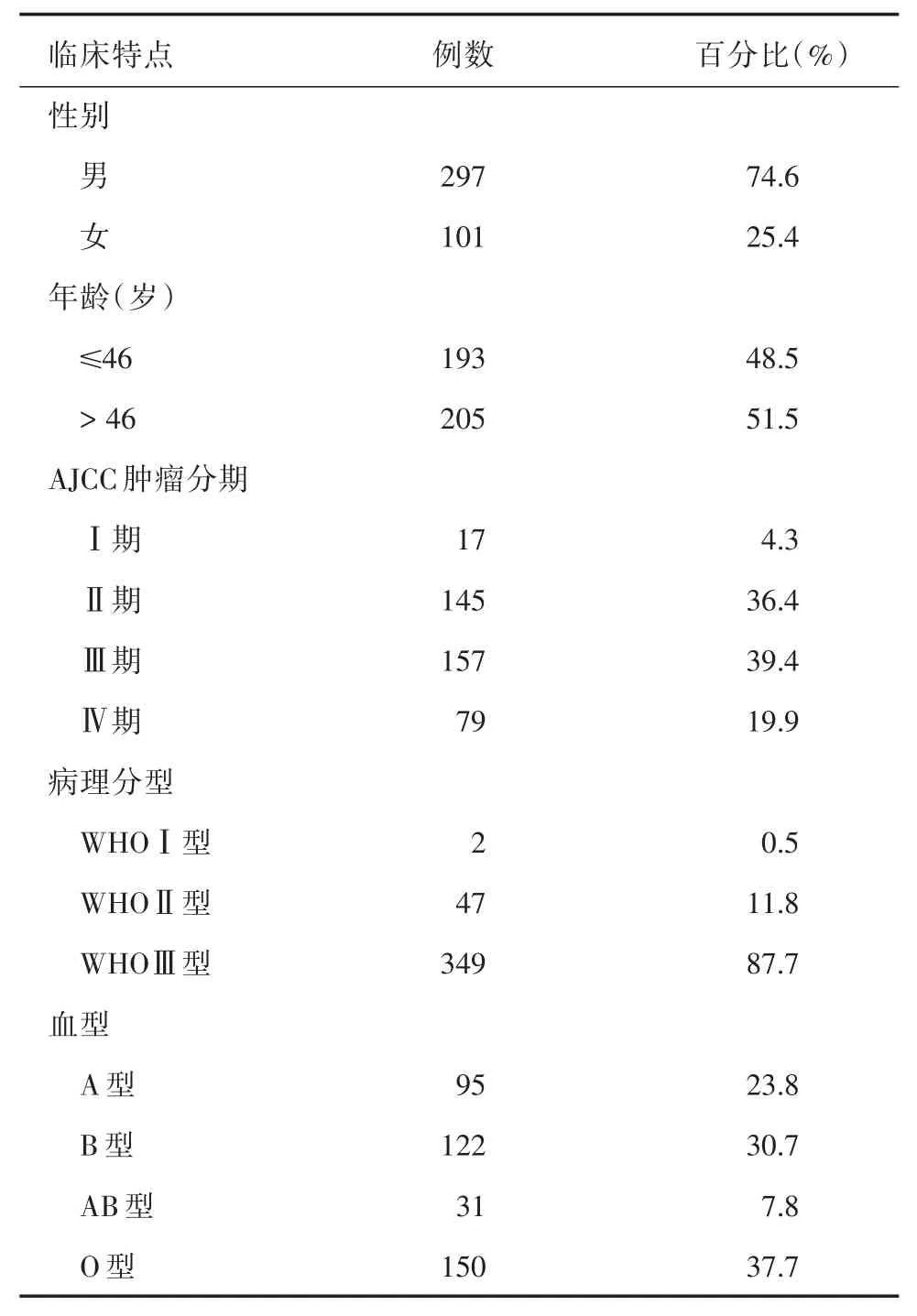
表1 398例初治鼻咽癌患者的一般临床特点Tab.1 Clinical characteristics of 398 patients of nasopharyngeal carcinoma
2.2单因素生存分析结果A、B、AB和O四种血型组患者的OS,LRFS和DMFS曲线见图1。OS和DMFS曲线各组差异无统计学意义(图1A,1B);但LRFS曲线中四个血型组患者差异存在统计学意义(χ2=9.123,P=0.028,图1C),其A、B、AB和O四个血型组的5年LRFS率分别为90%、92%、100%和82%。O型血患者的LRFS较非O型血患者差,5年LRFS率分别为82.0%和92%(χ2=7.235,P=0.007,图2)。
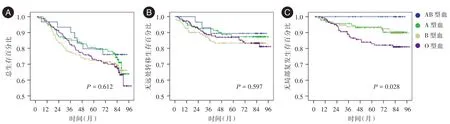
图1 A、B、AB和O四种血型患者生存曲线比较Fig.1 Survival curves comparison among four blood groups of A,B,AB and O
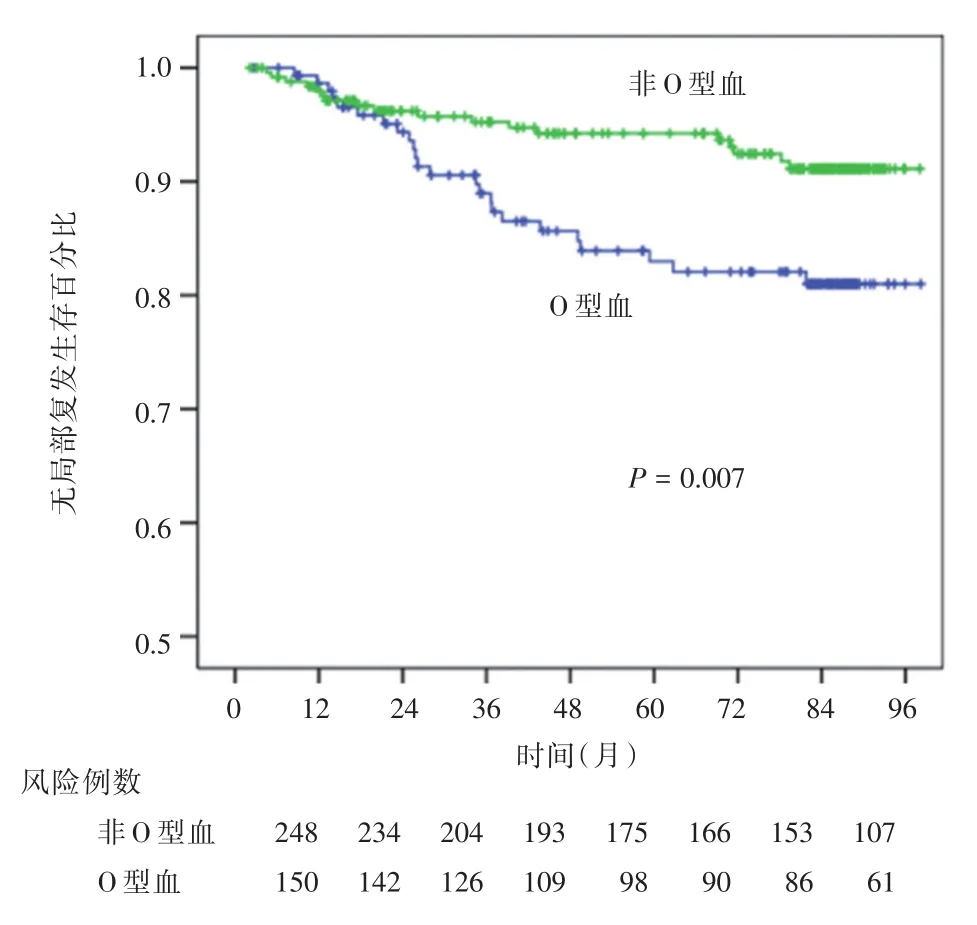
图2 O型血与非O型血患者LRFS比较Fig.2 Comparison of local recurrence free survival between type O blood group and non-type O blood group
2.3 多因素生存分析结果多因素生存分析纳入因素包括:肿瘤T分期(T3~T4 vs.T1~T2)、肿瘤N分期(N2~N3 vs.N0~N1)、年龄(>46岁vs.≤46岁)和血型(O型vs.非O型)等因素,结果显示:血型最终留在LRFS的COX回归模型中(HR=2.431,P <0.05),而未能留在OS、DMFS的COX多因素回归方程中。留在LRFS的COX回归模型中除血型分组外,还包括T分期和年龄分组;留在OS的COX多因素模型中包括T分期、N分期和年龄分组;留在DMFS的COX模型中有N分期和年龄分组。见表2。
3 讨论
从本研究的统计分析结果:在LRFS的单因素生存曲线中,O型血患者的LRFS最差,A型和B型的LRFS曲线非常接近,而全部31例AB型血患者无局部复发;在O型血和非O型血患者的单因素LRFS分析比较中这种差异更加明显;多因素风险回归模型提示:O型血是NPC复发的独立影响因素。这些结果提示NPC患者的血型可能影响NPC的预后,O型血患者局部复发风险高。但BEN等[10]与HANPRASERTPONG等[11]却分别在胰腺癌和早期宫颈癌患者中报道了与本研究截然相反的结果。其原因可能是上述两项研究未涉及到放射治疗,而本研究鼻咽癌病例首选放射治疗,与先前研究在治疗方式上存在本质差异。本研究发现O型血是鼻咽癌放疗后局部复发的独立危险因素,究其原因可能与O型血患者肿瘤的放射抗拒有关,真实情况有待深入研究确认。
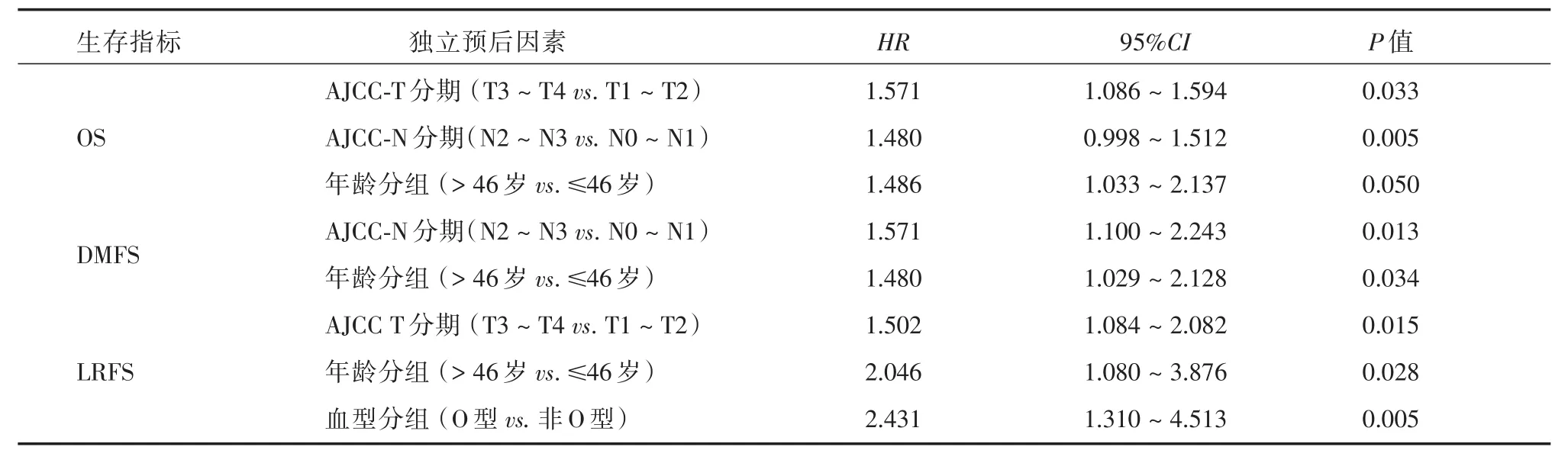
表2 Cox比例风险回归模型多因素分析影响鼻咽癌患者生存的独立预后因素Tab.2 Multivariate analysis of local recurrence free survival by the Cox proportional hazards regression model
值得一提的是,有研究结果显示血型为O的个体对某些感染因子的炎症反应可能增加[12]。众所周知,炎症在肿瘤对放射线敏感性方面起着关键作用,持续和严重的炎症通常与肿瘤的放射性抗拒相关,由此可能增加肿瘤复发的风险[13]。NPC是一种炎症相关性的恶性肿瘤,EB病毒感染与NPC的发生、发展和预后密切相关[14-15]。最近,有研究发现EB病毒通过抑制p53介导的凋亡途径或通过DNA-PK/AMPK信号通路抑制DNA损伤反应导致NPC的放射性抗拒,从而引起复发率的升高[16]。笔者就O型血、炎症和NPC复发之间的关联提出以下问题:O型血患者是否往往有更严重的炎症,导致放射抗性,从而引起复发风险的增高?但是,由于本研究是回顾性的研究,并未能收集到足够的NPC与炎症相关的临床指标,如NPC患者治疗前中后的EB病毒DNA定量动态检测结果。另外,鼻咽癌是一种与基因相关的肿瘤,不同血型患者肿瘤相关性遗传变异之间的差异也可能影响鼻咽癌的预后和发展[17],由于本研究是临床性研究,无法分析不同血型与鼻咽癌相关的基因遗传变异因素之间的相关性。因此,下一步需要同时开展前瞻性的临床和基础两方面研究以明确血型与鼻咽癌复发相关的具体原因。
综上所述,本研究发现患者血型影响鼻咽癌患者的无复发生存,O型血可能是鼻咽癌放疗后局部复发的独立危险因素,对此深入探索将可能为鼻咽癌放射增敏研究提供一种新的思路与方向。
