甲状腺结节选择甲状腺腺叶切除术治疗的临床观察
2019-07-29张义龙
张义龙
甲状腺结节是由增生性结节性甲状腺肿、囊肿、肿瘤性结节、炎症性结节等多种病因诱发的常见疾患,作为甲状腺内肿块,可随吞咽动作上下移动,多见于中年女性,常影响受孕,导致肌肉萎缩、情绪变化、呼吸困难等不良事件。甲状腺结节病因复杂且多与遗传及环境因素存在相关性,男性甲状腺结节患病率为11.8%,女性患病率为21.2%,严重结节可发展为恶性,压迫气管,影响呼吸[1-2]。甲状腺腺叶切除术和甲状腺次全切除术均为甲状腺结节治疗常见术式[3-4],但手术疗效尚有异议,为选择安全、高效的手术治疗方案,保证治疗效果的同时提高手术安全性,减少医疗纠纷,本文旨在分析甲状腺腺叶切除术的治疗效果,现报告如下。
1 资料与方法
1.1 临床资料 选取2016年4月至2018年4月我院外科收治的78例甲状腺结节患者,采用随机数表法将其分为研究组和对照组,各39例。所有参选患者均自愿参与研究,经血清促甲状腺素、超声检查确诊,排除心肝肾功能不全、凝血功能障碍者。研究组男15例,女24例;平均年龄(45.6±1.8)岁。对照组男17例,女22例;平均年龄(45.8±1.9)岁。两组病例资料比较,差异无统计学意义(P>0.05)。
1.2 研究方法 研究组患者实施甲状腺腺叶切除术,术前评估患者身体状态,患者取仰卧位,给予颈丛麻醉或全身麻醉,软枕垫高肩部,保持头部后仰,充分暴露颈部,头部两侧用小沙袋或头圈固定,防止患者术中躁动导致头部左右移动污染切口,取胸骨柄切迹上1.5~2横指或取适当颈部皮肤褶皱处作弧形切口,忌切口过低,保证切口两侧对称,于颈阔肌深面、颈前静脉前面电刀分离皮瓣,上皮瓣分离至甲状软骨切迹,下皮瓣分离至胸骨柄切迹,电凝打开颈白线,暴露甲状腺峡部,分离颈前肌群,游离腺叶,上级游离完毕,暴露喉返神经,离断甲状腺下动脉,保护喉返神经,避免手术误伤,紧贴甲状腺切断甲状腺下静脉游离下极,贴近甲状腺切断并结扎悬韧带,电刀切断甲状腺及峡部与气管前疏松组织,“8”字缝合结扎,彻底切除腺叶和峡部,用温生理盐水冲洗术野,吸尽积液后保证无出血点,缝合颈阔肌及皮肤并放置引流管。
对照组实施甲状腺次全切除术,取仰卧位,给予气管内插管麻醉,肩部垫高,头部后仰,置沙袋或头圈固定,于胸骨上切迹上方2横指处,沿皮纹作弧形切口直至胸锁乳突肌外缘,若腺体过大切口适当延长,依次切开皮肤、皮下组织、颈阔肌,牵拉皮瓣,分离疏松组织,无菌纱布保护切口,切断甲状腺前肌群,暴露甲状腺,处理甲状腺上极,处理甲状腺下极及峡部,楔状切除甲状腺,引流并缝合切口。
1.3 观察指标 ①手术指标:观察两组患者手术时间、术中出血量、术后引流量、出院时间。②观察术后恶性事件发生情况(喉返神经麻痹、咽喉水肿、出血、声音嘶哑)。③比较甲状腺功能,选择RIA法测定血清游离三碘甲状腺原氨酸(FT3)和血清游离甲状腺素(FT4),正常值分别为2.63~5.7 pmol/L、9~25 pmol/L。
1.4 统计学处理 使用SPSS 20.0软件处理数据,并用t和χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者手术指标比较(表1) 研究组手术时间短于对照组、术中出血量及术后引流量均少于对照组,出院时间早于对照组,差异有统计学意义(P<0.05)。
表1 两组患者手术指标比较(±s)
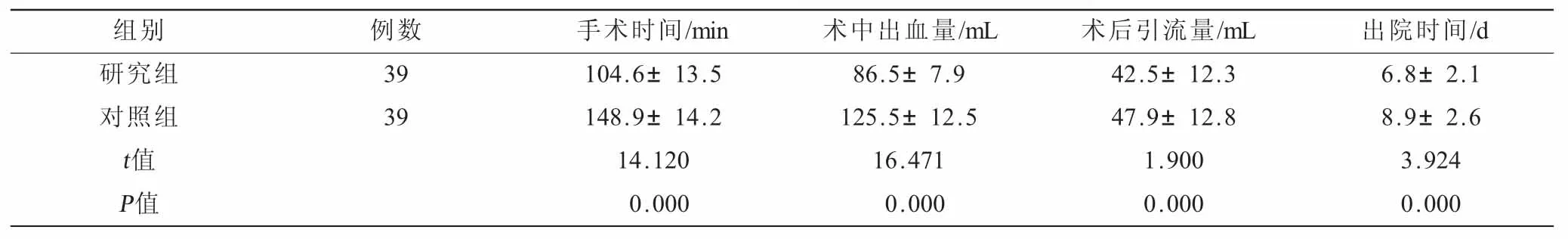
表1 两组患者手术指标比较(±s)
组别 例数 手术时间/min 术中出血量/mL 术后引流量/mL 出院时间/d研究组 39 104.6±13.5 86.5±7.9 42.5±12.3 6.8±2.1对照组 39 148.9±14.2 125.5±12.5 47.9±12.8 8.9±2.6 t值 14.120 16.471 1.900 3.924 P值 0.000 0.000 0.000 0.000
2.2 两组患者术后恶性事件发生率比较(表2)治疗期间,研究组术后恶性事件发生率低于对照组,组间比较,差异有统计学意义(P<0.05)。
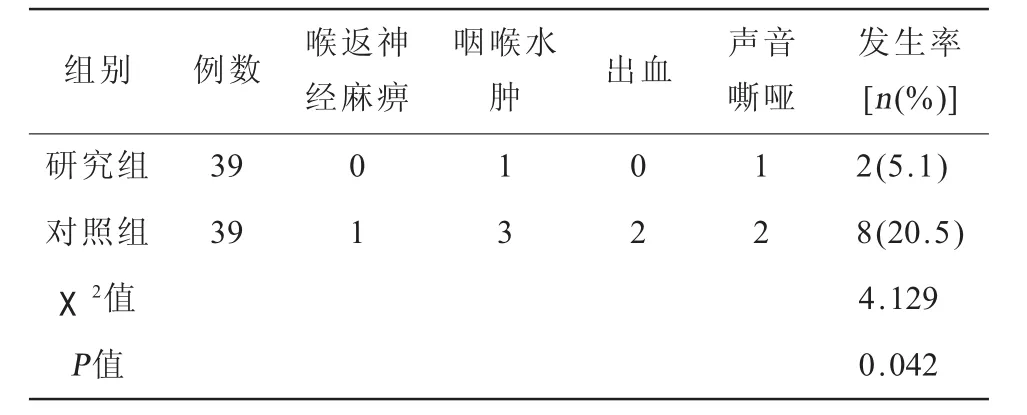
表2 两组患者术后恶性事件发生率比较(n)
2.3 两组患者甲状腺功能比较(表3) 术后,研究组FT3和FT4值均低于对照组,差异有统计学意义(P<0.05)。
表3 两组患者甲状腺功能比较(±s) 单位:pmol/L
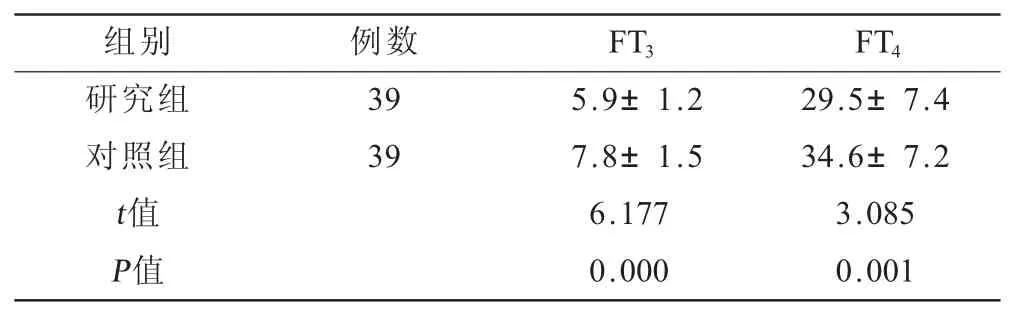
表3 两组患者甲状腺功能比较(±s) 单位:pmol/L
组别 例数 FT3 FT4研究组 39 5.9±1.2 29.5±7.4对照组 39 7.8±1.5 34.6±7.2 t值 6.177 3.085 P值 0.000 0.001
3 讨论
甲状腺结节多为良性,临床以颈部肿块、颈部胀闷、憋气、咽部闭塞感、声音嘶哑为典型症状,根据病因可将其划分为炎症性结节、囊肿性结节、增生性结节及肿瘤性结节,作为临床发病率最高的内分泌疾患,疾病危害大,多需手术治疗以根除病灶,维持机体健康状态,改善生存质量[5-6]。甲状腺腺叶切除术作为甲状腺结节患者常用术式较之甲状腺次全切除术不仅能获取同样手术效果,同时可保护甲状旁腺功能,减少医疗器械对侧喉返神经的损伤及术后并发症发生风险,近期疗效更佳。实践证实,研究组手术时间短于对照组,术中出血量及术后引流量均少于对照组,出院时间早于对照组,术后并发症发生率及FT3、FT4值均低于对照组,差异有统计学意义(P<0.05),甲状腺结节选择甲状腺腺叶切除术可改善手术指标,缩短住院时间,减少术后并发症,同时可保留甲状腺功能,利于病情好转,安全高效,更具推广前景。侯化森等[7]学者对比甲状腺腺叶全切术与次全切除术临床应用效果,证实甲状腺腺叶全切术不仅能快速改善甲状腺功能,同时可降低疾病复发率,减少因遗留病灶带来的再入院,减轻医患负担。此外,多数学者于研究中指出甲状腺腺叶切除术在甲状腺结节治疗中的优势,即不同年龄段患者实施该手术均可获取良好疗效,同时可改善预后,维持残余甲状腺功能,促进术后功能恢复,但老年患者因身体机能退化需加强看护,以防范恶性事件,获取最佳经济效益和社会效益[8-10]。
手术作为有创医疗虽可帮助患者重获健康身心,但破坏性治疗,易导致甲减、甲亢复发问题。甲状腺次全切除术常出现切除不彻底,术后复发或甲亢危象,危及患者生命安全。甲状腺腺叶切除术可弥补甲状腺次全切除术的不足,在完全切除病灶的同时,减少对甲状腺周围神经及血管组织的破坏,可规避二次手术对患者身心的侵害,安全高效。总之,甲状腺结节选择甲状腺腺叶切除术治疗效果显著,值得推广应用。
