胸腔镜下肺楔形切除与解剖性肺段切除对IA1期非小细胞肺癌治疗效果的比较
2019-07-25刘昌平钟一鸣
刘昌平,钟一鸣
(江油市人民医院,四川 绵阳 621700)
肺癌目前已成为严重威胁人类健康的恶性肿瘤之一,其发病率与死亡率逐年增高[1-2],其中非小细胞肺癌(non-small cell lung cancer,NSCLC)是肺癌最常见的病理类型。随着高分辨率CT的普及与人们健康体检意识的提高,越来越多的早期NSCLC被发现。传统的早期NSCLC手术方式为肺叶切除及系统性淋巴结清扫[3]。近年来,多项研究[4-5]表明胸腔镜下肺段切除较肺叶切除有相似的预后,且创伤更小,越来越多的胸外科医生青睐于应用解剖性肺段切除治疗早期NSCLC。但这也引起我们的思考:对于某个阶段的早期NSCLC,肺楔形切除是否即可达到与解剖性肺段切除相似的预后。本文就胸腔镜下肺楔形切除与解剖性肺段切除对IA1期NSCLC治疗效果进行比较分析。现报告如下。
1 资料与方法
1.1 一般资料
选取2015年1月至2018年5月在江油市人民医院胸外科接受胸腔镜下肺楔形切除或解剖性肺段切除、术后病理分期不超过IA1期(IASLC第八版TNM分期[6])的NSCLC患者94例,根据手术方式分为楔形切除组(n=50)与肺段切除组(n=44)。 纳入标准:(1)术前胸部CT检查为周围型单发肺结节;(2)肿瘤直径≤1 cm;(3)肺部结节磨玻璃成分成份>50%的或随访肿瘤倍增时间≥400 d;(4)患者既往无其他恶性肿瘤病史,无长期服用免疫抑制剂病史。排除标准:(1)术后病理不为NSCLC的患者;(2)术后病理证实分期>pT1aN0M0 IA1期(IASLC第八版TNM分期)的NSCLC的患者;(3)意识障碍或精神异常,无法配合治疗者;(4)术中中转开胸患者;(5)术后接受化疗患者。患者一般资料比较见表1。两组患者年龄、性别、吸烟史及肺部肿瘤直径比较,差异均无统计学意义(P>0.05),具有可比性。
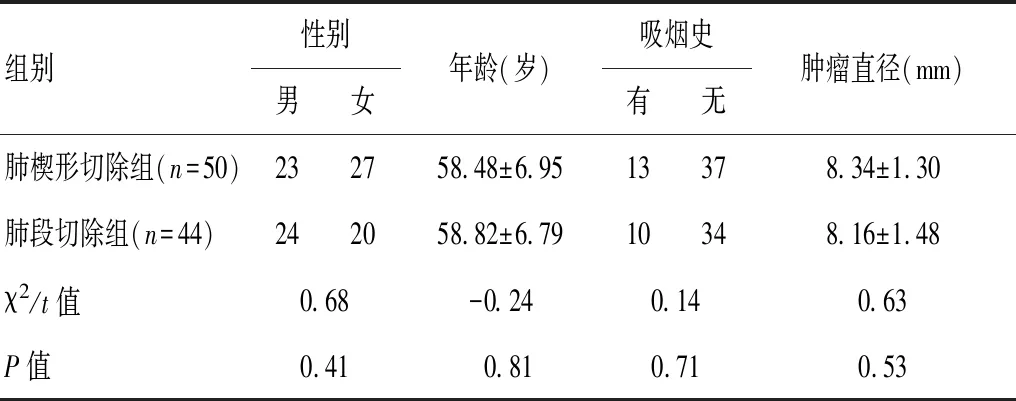
表1 两组患者的一般资料比较
1.2 手术方式
1.2.1 体位与切口选择 胸腔镜下肺楔形切除与解剖性肺段切除均采用相同的体位和手术切口。全麻插管后,选择健侧卧位,腋下垫枕或加用折刀体位,术侧上臂固定于头侧,取腋中线第7肋间切口,长约1~1.5 cm,单肺通气,置入胸腔镜,在胸腔镜监视下于腋前线第4或第5肋间作2~3 cm切口作为主操作孔,选择肩胛下角线第8或第9肋间作1.5 cm切口作为副操作孔,用超声刀及电凝钩分离胸腔黏连。
1.2.2 肺楔形切除术 首先对病灶所在肺叶进行探查,距离病灶边缘≥2 cm或>肿瘤直径行楔形切除肺结节,切除物送术中快速冰冻病理检查,若病理回报为恶性肿瘤,进一步行N1、N2淋巴结采样,其中包括至少3个纵膈引流区淋巴结[7]。如采样淋巴结冰冻结果阴性,常规处理后结束手术;如采样淋巴结任意一组阳性,进一步行肺叶切除及系统性淋巴结清扫,患者出组。止血,冲洗胸腔,确定无肺部漏气及活动性出血后留置胸引管、关胸。
1.2.3 解剖性肺段切除术 若术前影像学显示病灶位置较深,或术中无法直接用手指探及,则直接行解剖性肺段切除术。若病变部位靠近肺表面,手指可探查触及,则先行肺楔形切除术中送快速冰冻病理检查;若病理回报为恶性肿瘤,再行解剖性肺段切除术.对不同肺段。手术操作流程略有不同:一般情况下,先游离静脉切断目标段静脉,在进一步游离切断肺段动脉及段支气管,采样膨胀-萎陷法及段间静脉辨认段间平面[8],沿段间平面切除该目标靶段,注意病灶离切缘≥2 cm或≥肿瘤直径,必要时可牺牲临近肺段少量肺组织以保证切缘肿瘤组织阴性。切除标本送快速冰冻病理检查,若病理回报为恶性肿瘤,且切缘阴性;进一步行N1、N2淋巴结采样,其中包括至少3个纵膈引流区淋巴结。如采样淋巴结冰冻结果阴性,常规处理后结束手术;如采样淋巴结任意一组阳性,进一步行肺叶切除及系统性淋巴结清扫,患者出组;止血,冲洗胸腔,确定无肺部漏气及活动性出血后留置胸引管、关胸。
1.3 观察指标
分析两组的手术时间、术中出血量、术后引流量、术后住院时间、术后并发症、术后局部复发率、累积生存率等,并进行统计学分析。
1.4 统计学分析
2 结果
2.1 两组患者治疗情况比较
肺楔形切除组患者手术时间、术中出血量、术后住院时间均小于肺段切除组患者,差异均具有统计学意义(P<0.01)。见表2。
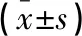
表2 两组患者的治疗情况比较
2.2 两组患者术后并发症比较
肺楔形切除组患者术后肺漏气的发生率少于肺段切除组,差异具有统计学意义(P<0.05),肺楔形切除组术后肺不张、心律失常的发生率也少于肺段切除组,但差异无统计学意义(P>0.05)。见表3。
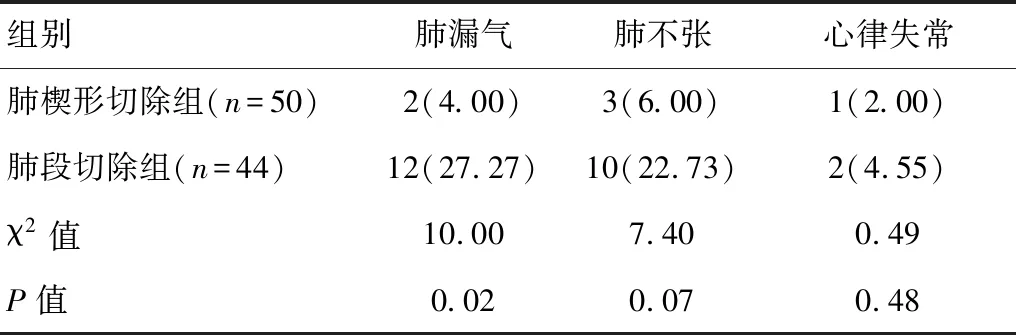
表3 两组患者的术后并发症比较[n(%)]
2.3 预后情况
12~24个月随访期间,肺楔形切除组内局部复发1例(2.00%),肺段切除组无局部复发患者,组间比较差异无统计学意义(χ2=0.89,P=0.35)。肺楔形切除组和肺段切除组患者均无死亡,两组患者累积生存率100%。
3 讨论
随着外科微创理念逐步深入人心,胸外科医生们越来越注重在根治性切除肺癌的同时设法保留更多健康肺组织[9-10]。理论上,胸腔镜下肺楔形切除较胸腔镜下解剖性肺段切除保留了更多肺功能,同时手术时间及创伤更少,这对心肺功能不全的患者尤为重要,也为术后局部肿瘤复发或其他部位新发肺结节的患者提供类良好的二次手术机会。
已有部分研究[11-12]报道胸腔镜下解剖性肺段切除较肺楔形切除预后更优,但并未对肿瘤直径进行细分并进一步分析。本研究根据最新的肺癌TNM分期,选择了肿瘤直径≤1 cm的IA1期病例作为研究对象,探究在早期肺癌中的某个阶段,肺楔形切除是否即可达到肺癌根治性切除的效果。收集数据中提示,二者12~24个月内局部复发率和累积生存率无差异。提示胸腔镜下肺楔形切除的短期预后与解剖性肺段切除相似。术后,局部肺内淋巴结肺楔形切除组的手术时间、术中出血量、术后住院时间均小于肺段切除组,认为这受术者操作熟练度影响,随着操作者熟练度提高,解剖性肺段切除的手术时间、出血量等可能会逐步减少。术后并发症的对比分析提示肺楔形切除组术后肺漏气的发生率低于肺段切除组,考虑到胸腔镜下解剖性肺段切除手术步骤较楔形切除繁琐困难,术中牵拉暴露等操作可能损伤其他健康肺组织造成术后漏气,肺段切除时处理段间平面也增加了手术后漏气的可能[13],但随着术者操作熟练度的提升和手术时间缩短,此并发症发生率可进一步降低。
肺楔形切除组钟存在1例局部复发患者,本例患者于随访第20个月出现手术区域实性结节,且双肺出现多发磨玻璃结节,第23个月复查手术区域实性结节有所增大,PET/CT提示恶性病变。分析原因:(1)肺楔形切除较肺段切除对肺内淋巴结清扫更不彻底,术后淋巴结转移存在假阴性,即本例患者真实分期可能大于IA1期;(2)患者随访期间出现双肺多发磨玻璃结节,不除外局部原发肺癌。
本研究提示胸腔镜下肺楔形切除与解剖性肺段切除治疗IA1期NSCLC有相似短期预后,但肺楔形切除具有手术时间短、术中出血少、术后住院时间短、术后并发症少的优势,对于心肺功能差、需多次手术的NSCLC患者具有更实际意义。但其长期预后需更大样本量、更长随访时间的随机对照研究进一步证实。
