体外膈肌起搏器对AECOPD伴谵妄患者的疗效观察及护理体会
2019-07-17罗健玲刘翔毛洁花刘惠玲蒋红云邓道喜
罗健玲,刘翔,毛洁花,刘惠玲,蒋红云,邓道喜
(1.粤北人民医院重症医学科; 2.粤北人民医院康复科, 广东 韶关 512000)
体外膈肌起搏器(External diaphragm pacemaker,EDP)是一种新型的呼吸辅助设备,可通过体表电极刺激膈神经,促使膈肌有规律地收缩,从而改善呼吸运动,是目前肺康复广泛运用的辅助设备[1]。随着重症康复理念的普及和推广,EDP已成为ICU开展重症肺康复必不可少的仪器,广泛运用于需在监护下进行医疗护理和康复治疗的慢性阻塞性肺疾病急性加重(Acute exacerbation of chronic obstructive pulmonary disease,AECOPD)患者。AECOPD患者由于肺泡持续性扩张、通气血流比异常等原因导致肺通气、换气功能障碍,这些患者往往伴有低氧血症和二氧化碳潴留,因此AECOPD患者常伴有不同程度的肺性脑病,特别是入住ICU的患者,由于病房环境封闭,监护噪音嘈杂,持续灯光照射及频繁的侵入性操作等特点,ICU内的AECOPD患者谵妄发生率非常高。为推广EDP在重症康复中的运用,分享本中心护理经验,现将粤北人民医院ICU开展EDP治疗AECOPD伴谵妄患者的治疗经验汇报如下。
1 资料与方法
1.1 一般资料
纳入标准:患者均符合中国《慢性阻塞性肺疾病诊治指南(2013年修订版)》关于AECOPD的诊断标准;并伴有不同程度的以谵妄为主要表现的肺性脑病,具体可表现为胡言乱语、错觉、幻觉、情绪失常、兴奋、激动等。排除标准:冠状动脉支架或心脏起搏器置入术后患者;不能耐受膈肌起搏器刺激或活动性肺结核患者;呼吸循环不稳定患者。
选取2017年12月1日至2018年12月1日我院收治的40例AECOPD伴谵妄患者作为研究对象,随机分为常规治疗组(20例)和EDP组(20例)。
1.2 研究方法
1.2.1常规治疗组 予以机械通气、抗炎、平喘、祛痰等治疗措施。
1.2.2EDP组 在常规治疗的基础上,使用EDP-II体外膈肌起搏器(广州雪利昂生物科技有限公司),体表刺激电极置于双侧胸锁乳突肌外缘下1/3处,起搏频率 12~18次/min,脉冲频率40 Hz,刺激强度10~15单位,根据患者耐受情况进行调整。每日治疗1次,每次30 min。
1.2.3观察指标 记录所有入组患者转出ICU前的谵妄持续时间、ICU停留时间、治疗前后PaO2、PaCO2和住院费用指标。
1.3 统计学方法

2 结 果
2.1 两组患者基线资料比较
常规治疗组男17例,女3例;平均年龄(73.55±8.66)岁;EDP组男18例,女2例;平均年龄(73.40±9.38)岁,两组患者性别、年龄、体质量指数(BMI)、病程等基线资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。
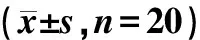
表1 两组患者基线资料比较结果
2.2 两组患者疗效比较
与常规治疗组相比,EDP治疗可明显缩短患者谵妄持续时间和ICU停留时间,提升PaO2,降低PaCO2,降低住院费用,上述指标比较,差异均有统计学意义(P<0.05)。见表2。
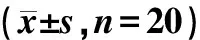
表2 两组患者疗效指标比较结果
3 讨 论
膈肌是人体最大的呼吸肌,由于缺氧、能量代谢障碍、酸中毒等因素影响使AECOPD患者常常伴有不同程度的膈肌疲劳[2]。EDP通过体外电极对膈肌给予低频电脉冲,调节膈肌的运动节律和收缩强度,模拟生理情况下呼吸运动节律,从而起到很好的增加潮气量,改善通气功能的作用,再加上EPD操作和撤机简单,属于无创性辅助治疗,使得EDP广泛运用于肺康复中。AECOPD合并谵妄发生率非常之高,特别是入住ICU的患者发生率更高,据统计,ICU的AECOPD患者发生谵妄后可使误吸、二次损伤等并发症发生率大大增加,造成脱机困难或拔管后再插管等,导致死亡率和住院费用增高[3]。药物镇静是控制谵妄最直接、最有效的手段,但是过度的镇静也带来脱机困难,呼吸道、泌尿道感染风险增加等一系列问题,因此目前还缺乏针对AECOPD合并谵妄患者的有效治疗手段[4]。
本中心于2017年底开展EDP重症肺康复,结果证实,EDP对AECOPD合并谵妄患者疗效明显,与常规治疗相比,EDP可明显减少患者谵妄持续时间,缩短ICU停留时间,提升PaO2,降低PaCO2,降低住院费用,可作为AECOPD合并谵妄的一种有效控制手段。
在EDP治疗中,需要注意以下几点:首先,治疗前要加强对患者和家属的解释说明,强调EDP治疗是无创性的辅助治疗,治疗过程可能会出现局部酸麻感觉但不会造成强烈的疼痛不适,消除患者不必要的心理负担,获得患者配合。
其次,关于EDP治疗强度的选择,一般认为在患者可耐受的范围内刺激强度越大,膈肌活动度也越大。但许多ICU患者由于镇静药物的影响故不能正确向护理人员反映刺激耐受问题,我们中心的经验是根据患者的体型、呼吸频率、心率和血压情况综合判断,刺激强度范围一般在10~15单位之间,最大不建议超过18单位[5]。在EDP治疗过程要加强病情监护,严密观察患者意识、生命体征、呼吸运动变化,做好治疗前后血气标本的采集。再次,要特别加强手卫生和EDP物表消毒,避免交叉感染。参与治疗的医护人员要加强手卫生,最好有专人负责EDP参数的设置以避免一人操作接触患者后触摸EDP把病原菌带到EDP再传播给其他患者;治疗结束后EDP要加强物表消毒,EDP起搏电极做到“一人一用一弃”。
