改良外侧“L”型切口治疗Sanders Ⅳ型跟骨骨折的效果观察
2019-07-15张道前邵卫东周业松刘开祥
张道前,邵卫东,周业松,刘开祥
跟骨骨折约占足部骨折的29.8%,临床常分为未波及距下关节的关节外骨折和波及距下关节的关节内骨折两类, Sanders Ⅳ型是波及距下关节的关节内骨折,是一种严重的粉碎性骨折[1],手术治疗Sanders Ⅳ型跟骨骨折已得到临床广泛认可。进行手术时传统的“L”型切口存在切口较长、创伤较大、术后感染、皮肤坏死等并发症较多,且手术暴露效果不好,给手术增加了难度[2]。目前有学者提出一种改良外侧“L”型切口,据报道可降低术后并发症发生率,提高疗效[3]。笔者科室对Sanders Ⅳ型跟骨骨折患者68例部分采用改良外侧“L”型切口,取得了较好效果。
临床资料
1 一般资料
根据外科学第8版跟骨骨折诊断标准[1],笔者科室对2014年6月—2017年6月行手术治疗的Sanders Ⅳ型跟骨骨折患者68例采用改良外侧“L”型切口(改良组)和传统“L”型切口进行手术治疗(传统组),每组34例。纳入标准:(1)年龄18~75岁,男女不限;(2)符合Sanders Ⅳ型跟骨骨折诊断标准;(3)受伤至住院时间<24h。排除标准:(1)病理性骨折;(2)伤后已接受其他治疗;(3)合并其他跗骨骨折;(4)患者有心肝肾等重要脏器器质性病变或心理疾病;(5)妊娠期妇女。两组患者一般资料差异均无统计学意义(P>0.05),见表1。本研究经医院伦理委员会同意,所有患者知情并签署同意书。

表1 两组患者一般资料比较
2 手术方法
患者均采用硬膜外麻醉或腰麻。传统组:传统外侧“L”形切口起自外踝上4cm处,沿腓骨后缘与跟腱前缘连线的后1/3纵行向下,至足背与足底皮肤交界处下方1cm,再弧形折向第5跖骨基底近侧1cm。切开皮下组织, 直达骨膜,向足背锐性剥离皮瓣,逐渐显露跟骨外侧壁及跟距、跟骰关节及距下关节面。矫正Böhler角、Gissane角,恢复跟骨长度、高度及宽度,骨块缺损>2cm3者予以自体髂骨植入。于跟骨外侧壁放置跟骨钢板固定。
改良组:改良跟骨外侧“L”型切口起源于跟骨前结节,经外踝尖下方2cm处,向后外侧弧形延伸,止于跟腱前缘(见图1),长度约9cm。切开皮肤及皮下组织,暴露跟骨外侧壁、跟距关节及跟骰关节,充分暴露距下关节面。注意保护腓肠神经和腓长短肌肌腱。固定方式和传统组相同。两组均在C型臂X线机透视确定跟骨形态恢复良好,关节面平整后缝合切口,留置皮片引流,棉垫包扎,石膏固定。见图1、2。
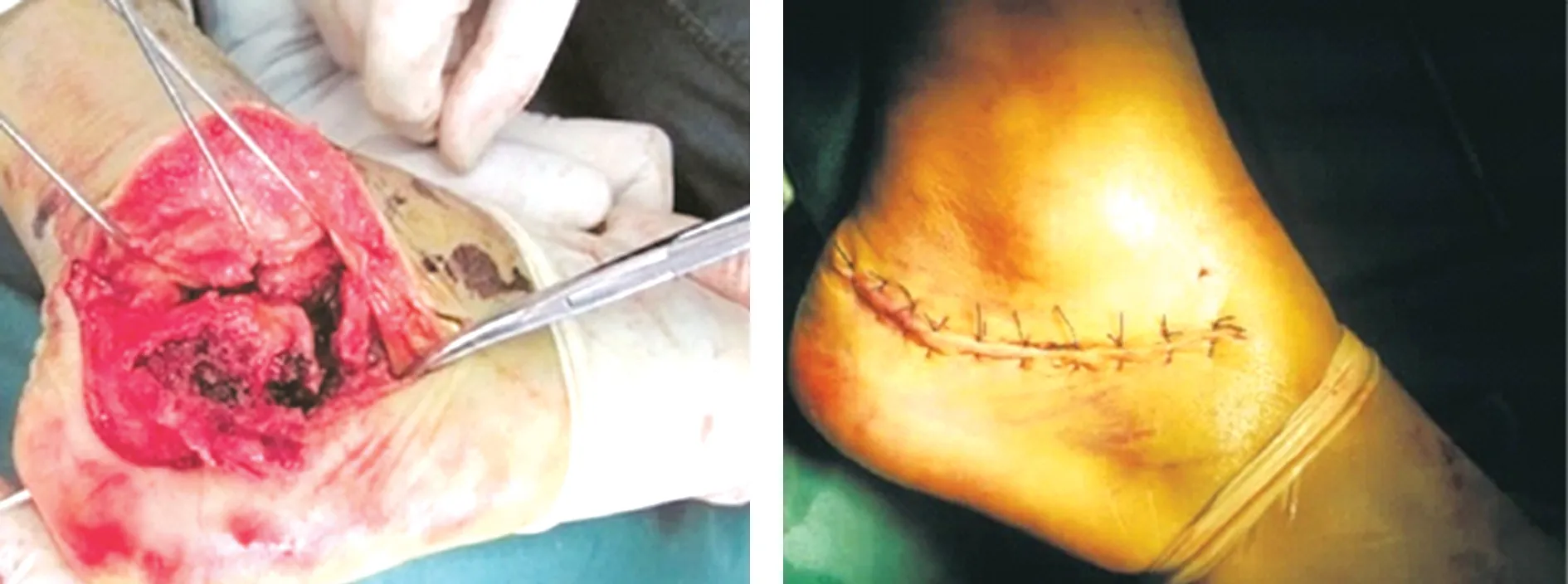
图1 术中切开皮肤与皮下组织,暴露跟骨 图2 术后改良切口外观
3 术后处理
两组患者予以相同术后处理。术后抬高患肢,预防性应用抗生素3d,术后48h内予以创面换药,无明显渗出后拔除皮片,定期换药。术后6周时拆除石膏,进行主动性功能训练,术后8周进行部分负重训练,并根据恢复情况逐渐进行全负重训练。术后1、3、6个月,1年至门诊复查或电话随访。
4 观察指标
记录所有患者的手术时间、术中出血量、切口长度,术前、术后1d和术后1年的Böhler角、Gissane角、跟骨高度及宽度。对患者并发症进行统计,结果进行统计学分析。疗效评价采用AOFAS评分标准,90~100分为优,75~89分为良,50~74分为可,50分以下为差。
5 统计学分析
结 果
1 两组患者术中情况比较
改良组手术时间、切口长度、术中出血量均小于传统组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者术中情况比较
2 两组患者Böhler角、Gissane角、跟骨高度及宽度对比
术前两组患者Bother角、Gissane角、跟骨高度及宽度差异无统计学意义(P>0.05),术后1d及1年较术前均有明显改善,差异有统计学意义(P<0.05)。改良组术后1d及1年Böhler角、Gissane角、跟骨高度较传统组改善更显著,差异有统计学意义(P<0.05),跟骨宽度差异无统计学意义(P>0.05)。见表3。

表3 两组患者Bother角、Gissane角、跟骨高度及宽度对比
与术前比较:*P<0.05;与传统组比较:#P<0.05
3 两组患者术后AOFAS评分对比
术后1年随访,改良组优良率为94.1%,高于传统组的76.5%,差异有统计学意义(P<0.05)。见表4。
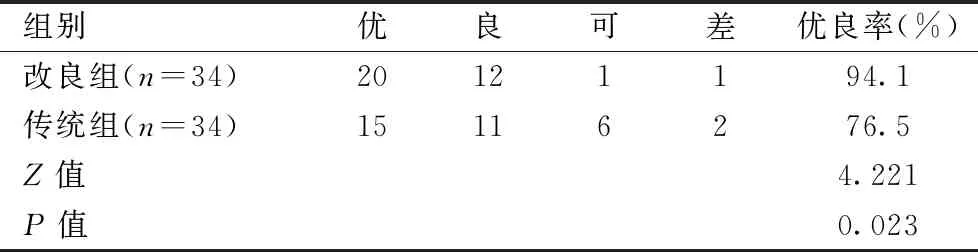
表4 两组患者术后AOFAS评分比较
4 两组术后并发症对比
术后3个月,改良组出现切口感染渗出1例,总发生率为2.9%;传统组出现切口感染4例,切口坏死2例,总发生率为17.6%,差异有统计学意义(χ2=3.981,P<0.05)。
讨 论
Sanders Ⅳ型跟骨骨折手术治疗时,提高疗效的关键因素一是充分暴露的视野,能让术者在直视下完成复位,复位效果好;二是切口两侧皮肤血供良好,减少术后切口皮肤坏死、感染等并发症[4-5]。跟骨外侧皮肤由外侧跟骨动脉、外侧距骨动脉、外踝动脉提供血液供应,足底皮肤由胫后动脉的分支足底外侧动脉提供血液供应[6-7]。采用传统外侧“L”型切口治疗Sanders Ⅳ型跟骨骨折时横型切口横跨于这两套血供系统的交界处,影响皮肤及软组织血供,而且足底外缘皮肤移行度较大,缝合时与跟骨外侧缘皮下软组织各层对应不明确,易导致切口感染或坏死[8-10]。本研究中采取的改良外侧“L”型切口源于跟骨前结节,经外踝尖下方2cm处,向后外侧弧形延伸,止于跟腱前缘,其横行部分位于外侧跟骨动脉与外踝动脉、外侧距骨动脉之间,对皮瓣的血液供应影响较小,利于切口愈合。而且“L”型转角达150°左右,使得纵行部分尽可能接近跟腱外侧,这样切口总体较传统切口稍向后上方移动,避开了足底与跟骨外侧交界处,使切口两侧皮肤及皮下组织层次相近,术后缝合时对应较好,从而减少感染、坏死等并发症[11-13]。
本研究中,改良组手术时间、切口长度、术中出血量均少于传统组;术后1d及1年两组患者Böhler角、Gissane角、跟骨高度及宽度较术前均有明显改善,而改良组术后1d及1年Böhler角、Gissane角、跟骨高度较传统组改善更显著。说明改良外侧“L”型切口较传统外侧“L”型切口操作更加简便,可利用长度更小的切口取得更好的治疗效果,且术中出血量少,笔者分析这与改良后切口位置和走形有关。改良切口横行部分起源于跟骨前结节,止于外踝尖下方2cm处,与传统“L”型切口的横行段相比,对于跟距关节和跟骰关节暴露更加充分,术者可在直视条件下复位关节面,恢复跟骨Böhler角和Gissane角,手术效果更好[14]。而且改良后,“L”型转角增大,在不减小术野的情况下缩短了切口长度。术后1年随访,改良组优良率高于传统组;术后3个月,改良组切口感染、坏死等并发症少于传统组,结果与程千等[15]研究结果一致。手术时尽量避免使用电刀可减少切口并发症发生,而且应尽量避免用血管钳钳夹皮瓣,分析改良组中发生并发症的1例患者可能就是未注意上述事项所致。由于本研究样本量较少,研究结果可能存在误差,而且随访时间较短,对于远期疗效还需进一步观察探究。
综上所述,采用改良外侧“L”型切口对Sanders Ⅳ型跟骨骨折手术治疗疗效显著,且手术时间短,术中出血量少,切口长度短,并发症发生率低,值得临床推广应用。
