临床路径管理对早期胃癌根治术后患者胃肠道功能恢复及并发症的影响
2019-07-09张生梅郭起贤王成
张生梅,郭起贤,王成
青海大学附属医院肿瘤外科,西宁8100010
在中国,胃癌的发病率仅次于肺癌,居全部肿瘤的第2位,而且其病死率也较高,居全部肿瘤的第3位,严重威胁患者的生命健康[1]。因此,对胃癌患者的早诊断、早治疗成为目前临床的首要目的。手术治疗是临床根治胃癌的主要方法[2]。随着内镜技术的不断发展,腹腔镜下胃癌局部切除术及胃癌根治术在临床上的应用越来越广泛[3]。目前,中国、日本、韩国等国家已将胃癌D2淋巴结清扫术作为进展期胃癌的标准根治术式,且已有研究表明,该术式可以提高胃癌患者的生存率,但同时也会引发多种并发症,如胃排空障碍、切口感染、切口瘘等[3-5]。为了降低胃癌患者术后并发症的发生率,改善患者的生活质量,临床采取了各种措施对胃癌根治术后患者进行了不同程度的干预,但治疗效果各不相同。临床路径管理是一种标准化的诊疗程序,适用于一般规律的疾病,能够使患者得到标准的治疗管理[6]。1996年美国乔治梅森大学吴袁剑云博士向护理界引入临床路径这一概念。2009年12月,中华人民共和国卫生部颁布了《关于开展临床路径管理试点工作的通知》,临床路径管理的推广工作正式开展[7]。目前,临床路径管理是肿瘤患者术后较好的一种干预方式。本文对行常规管理措施干预和临床路径管理干预的早期胃癌根治术后患者进行研究,并对术后患者的胃肠道功能恢复情况和并发症发生情况进行分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年6月至2017年6月青海大学附属医院收治的行胃癌根治术的早期胃癌患者。纳入标准:①确诊为早期胃癌,且无远处淋巴结转移;②行腹腔镜胃癌根治术;③术后随访时间大于12个月或12个月内死亡。排除标准:①合并其他严重疾病;②病历资料不完整。根据纳入和排除标准,本研究共纳入早期胃癌患者120例。根据临床管理办法的不同将患者分为常规组和观察组,每组60例。常规组患者接受常规管理措施干预,观察组患者接受临床路径管理措施干预。两组患者的性别、年龄、手术时间、术中出血量比较,差异均无统计学意义(P>0.05)(表1),具有可比性。

表1 两组患者的基本临床特征
1.2 干预方法
两组患者均接受腹腔镜胃癌根治术治疗。常规组患者给予常规管理措施干预,具体方法:①给予患者针对性健康教育。②重视情感交流,主动接近老年患者,多说亲切话语,多做关爱性动作,使老年患者感受到关爱和温暖。③加强防护,防止意外,不要让老年患者单独外出,在口袋内放置或在衣服上缝上带有姓名、地址、联系电话的安全卡。④合理安排日常生活,由于老年患者自理能力较差,因此生活上应给予老年患者体贴入微的照顾。⑤避免各种负面的心理刺激。⑥监督患者按医嘱用药,缓解患者的疼痛。⑦对于卧床不起的老年患者须加床档,每2小时翻身1次,预防褥疮,定时进行肢体被动运动以防肌肉萎缩及关节僵直。⑧术前进行营养干预。⑨指导患者做术前和术后心肺功能锻炼。观察组患者在常规组患者的基础上给予临床路径管理干预,具体方法:对医护人员进行临床路径基础理论、管理方法和相关制度培训,使其完全能够掌握临床路径的主要内容(包括具体用药、辅助检查等)、实施方法和评价制度。管理过程中,严格按照临床路径管理进行,从接诊患者开始至患者出院,每一个诊疗及护理过程均按照路径进行管理,临床路径的变异是指患者在接受诊疗服务的过程中,出现偏离临床路径程序或在根据临床路径接受诊疗过程中出现偏差的现象。变异的处理应当遵循以下步骤:①记录,医务人员应当及时将疾病情况记录在临床路径表单中和病程记录中,记录应当真实、准确、简明。②分析,经治医师应当与个案管理员交换意见,共同分析原因并制订处理措施。③报告,经治医师应当及时向实施小组报告变异原因和处理措施,并与科室相关人员交换意见,并提出解决或修正方法。④讨论,对于较普通的变异,可以组织科内讨论,找出变异的原因,提出处理意见;也可以通过讨论、查阅相关文献资料探索解决或修正变异的方法。对于临床路径中出现的复杂而特殊的变异,应当组织相关的专家进行重点讨论。
1.3 观察指标
观察并比较两组患者的并发症发生情况、术后胃肠道功能恢复情况(开始进食时间、肠鸣音出现时间、首次排气时间和首次排便时间)及生存情况。采用电话及门诊的方式对所有患者进行为期12个月的随访。
1.4 统计学方法
采用SPSS 17.0统计软件对数据进行分析。计数资料以例数和率(%)表示,组间比较采用χ2检验;计量资料以均数±标准差(±s)表示,组间比较采用t检验;采用Kaplan-Meier法绘制生存曲线,生存情况的比较采用Log-rank检验。以P<0.05为差异有统计学意义。
2 结果
2.1 术后并发症发生情况的比较
常规组和观察组患者术后均有胃肠功能不全、伤口感染等并发症发生。常规组患者的并发症总发生率为25.0%(15/60),高于观察组患者的10.0%(6/60),差异有统计学意义(χ2=4.675,P<0.05)。(表2)

表2 两组患者的并发症发生情况[ n(%)]
2.2 术后胃肠道功能恢复相关指标的比较
术后,观察组患者的开始进食时间、肠鸣音出现时间、首次排气时间、首次排便时间均明显短于常规组,差异均有统计学意义(t=3.006、7.240、7.325、6.448,P<0.01)。(表3)
表3 两组患者术后胃肠道功能恢复相关指标(h± s)

表3 两组患者术后胃肠道功能恢复相关指标(h± s)
指标开始进食时间肠鸣音出现时间首次排气时间首次排便时间6.4±1.3 24.6±3.6 36.7±4.6 39.7±5.2 7.2±1.6 29.7±4.1 43.7±5.8 46.5±6.3观察组(n=60) 常规组(n=60)
2.3 生存情况的比较
截至随访结束,观察组患者中,12例患者死亡,48例患者生存;常规组患者中,16例患者死亡,44例患者生存。观察组患者的生存情况优于对照组,差异有统计学意义(χ2=5.392,P=0.020)(图1)。
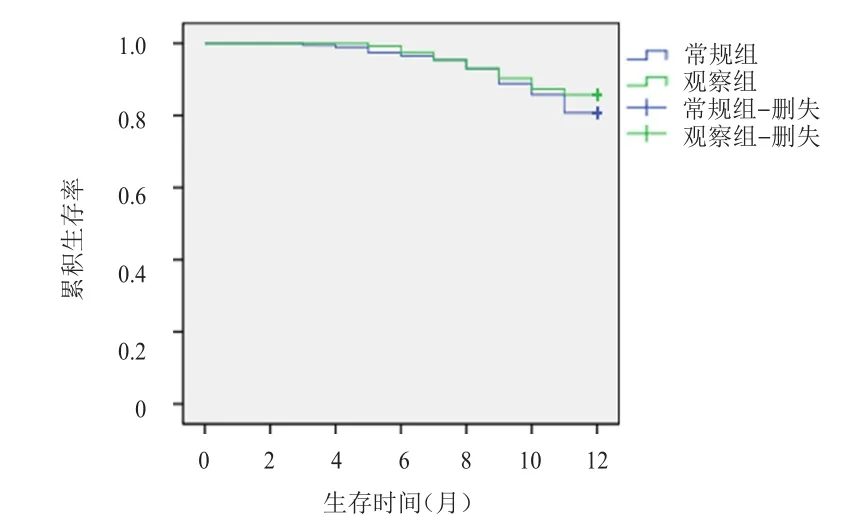
图1 常规组(n=60)和观察组(n=60)患者的总生存曲线
3 讨论
胃癌是全球较为常见的恶性肿瘤之一。尽管胃癌的发病率在20世纪全球范围内呈下降趋势,但其仍然是影响人类健康的主要疾病之一[8]。目前,胃癌根治术是临床治疗早期胃癌的有效手段,其主要治疗目的为延长患者的生存时间,但术后并发症发生率较高,患者的生活质量仍有待改善[9-10]。临床路径分析是确保专业化、标准化、规范化和复杂化治疗程序的关键,在医学信息学领域受到越来越多的关注。临床路径模式挖掘是临床路径分析中最重要的组成部分,随着全球临床路径的发展,有必要建立依从性测量方法,以便了解具体实施中的困难,最大限度地减少治疗差异,提高治疗有效率,从而改善患者的治疗效果及生活质量[6]。相关研究表明,临床路径管理干预在医学背景下是有效的[11]。为此,本研究针对临床路径管理干预对胃癌根治术后早期胃癌患者的疗效进行分析,结果显示,观察组患者的生存情况优于常规组(P<0.05),与相关研究结果一致[12-13]。但本研究并未针对患者更长时间的生存情况进行调研,因此结果仍有待更进一步的研究证实。手术治疗能够提高胃癌患者的生存率,但同样也不可避免地引发并发症[10]。其主要原因为胃部结构相对较为复杂,胃体周围分布较多的血管与神经,因此尽管腹腔镜手术的创伤较小,其仍然会对病变部位和非病变部位带来不同程度损伤[14]。吻合口瘘、胃肠功能不全等是胃癌术后常见的并发症[15],其中胃肠功能不全对胃癌患者生活质量的影响较大[16]。本研究结果显示,两组患者均出现了胃肠功能不全、伤口感染、淋巴瘘等并发症,观察组患者的术后并发症总发生率低于常规组,术后进食时间、肠鸣音出现时间、首次排气时间、首次排便时间均短于常规组,差异均有统计学意义(P<0.05)。表明与常规干预比较,临床路径管理干预对胃癌根治术后早期胃癌患者具有较好的临床效果。综上所述,临床路径管理干预能够降低早期胃癌根治术后胃癌患者的并发症发生率,缩短胃肠道功能恢复时间,延长患者的生存时间,值得临床推广应用。
