胃癌伴糖尿病病人术后应用肠内营养的护理配合方式
2019-07-08陆月华
陆月华
[摘要] 目的 了解胃癌伴糖尿病患者术后应用肠内营养的护理配合方式。 方法 选择该院2015年4月—2018年1月的100例胃癌伴糖尿病患者,随机分组,对照组给予常规护理,肠内营养护理组进行了肠内营养护理配合。比较两组满意占比;胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者术后住院时间;护理前后血糖情况、生存质量、营养水平;感染率。 结果 肠内营养护理组满意占比、血糖情况、生存质量、营养水平、胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者术后住院时间、感染率对比对照组有优势,差异有统计学意义(P<0.05)。 结论 胃癌伴糖尿病患者实施肠内营养护理配合可获得良好效果。
[关键词] 胃癌伴糖尿病患者术后;肠内营养;护理配合方式
[中图分类号] R473 [文献标识码] A [文章编号] 1672-4062(2019)04(b)-0124-02
胃癌是源自胃粘膜上皮的肿瘤,胃癌和糖尿病患者的创伤后应急反应导致身体处于高分解代谢状态,这加剧了葡萄糖代谢紊乱,延缓了伤口愈合,降低了身体抵抗感染的能力,免疫力下降,术后感染风险加大。手术后,由于能量消耗巨大,患者非常虚弱[1-2]。因此,需要术后营养护理。但是,如果患有胃癌的糖尿病患者,摄入不当的营养素会增加体内血糖代谢负荷导致紊乱,但不利于康复。因此,对于这些患者的临床护理,有必要实施不间断的血糖监测并加强对患者的營养支持。该研究选择该院2015年4月—2018年1月的100例胃癌伴糖尿病患者,随机分组,对照组给予常规护理,肠内营养护理组进行了肠内营养护理配合,分析了胃癌伴糖尿病患者术后应用肠内营养的护理配合方式,报道如下。
1 资料与方法
1.1 一般资料
选择该院的100例胃癌伴糖尿病患者,随机分组,肠内营养护理组年龄41~78岁(56.24±10.78)岁。男占38例,女占12例。对照组年龄41~77岁(56.01±10.71)岁。男占37例,女占13例。两组资料可比。
1.2 护理方法
对照组给予常规护理,肠内营养护理组进行了肠内营养护理配合。(1)给予胃癌根治术后给予肠内营养支持的方法。胃癌伴糖尿病患者被置于半卧位。按照逐步进展的原则,在手术后第二天给予生理盐水 250 mL的鼻肠。在第3天,以20 mL/h的速率开始以1∶3的比例注射YPF-D和生理盐水;在第4天,开始以1∶2的比例注射YPF-D和生理盐水,速度设定为40 mL/h;第5天,注射YPF-D原液1 500~2 000 mL,速度设定为50 mL/h,高于电解质和补水,温度始终在37°C,胃癌伴糖尿病患者的血液连续测试葡萄糖和尿糖水平(每1~2 h)以确保血糖水平。(2)护理并发症。①胃肠道不适:患有恶心和呕吐,腹泻,腹胀和其他并发症的胃癌伴糖尿病患者应立即停止输注营养液,直至胃癌伴糖尿病患者症状消失,然后再继续输液。②异常血糖护理:对于高血糖胃癌伴糖尿病患者需要持续监测胃癌伴糖尿病患者的意识变化(这是因为手术伤口容易导致胰高血糖素分泌上调,胰岛素分泌减少),观察有无酮症酸中毒,一旦发现立即采取措施;如果胃癌伴糖尿病患者出现低血糖症状,如面色苍白,出汗,烦躁等,一方面可以及时测量血糖水平,另一方面,准备静脉注射20~40 mL高糖。③误吸护理:如果在输注营养液期间给予营养液过快而胃排空过慢,则容易引起误吸。因此,立即停止营养液,帮助胃癌伴糖尿病患者切换到右侧卧位并且鼓励胃癌伴糖尿病患者咳嗽以咳出误吸的营养液。胃癌伴糖尿病患者在输注营养液时可以采取35°仰卧位,这样可以避免营养液回流,并在结束后保持上述位置超过50 min输液。同时,医务人员应定期检查营养液输注的速度以及胃癌伴糖尿病患者的体征是否正常。③护理胃痉挛:正常情况下,胃癌伴糖尿病患者术后通常使用多潘立酮,甲氧氯普胺可促进胃动力药物。如果胃癌伴糖尿病患者的胃部症状不足,就必须停止输注肠内营养液,帮助胃肠有效减压以减少胃的功能,同时给予胃癌伴糖尿病患者适量的腹部按摩,以肚脐为中心。从内到外顺时针按摩直到胃功能正常。④食管反流的护理:如果有食道反流,胃癌伴糖尿病患者有呼吸急促,咳嗽有胃内容,嘴唇发绀。有必要及时帮助胃癌伴糖尿病患者消除吸入物并确保呼吸道的顺畅。为了避免食道反流的发生,将营养液以少量方式给予胃癌伴糖尿病患者。在营养液完成后,半躺卧位置保持50 min以上,睡眠时床升高50°。(3)心理护理。治疗前与胃癌伴糖尿病患者充分沟通,鼓励胃癌伴糖尿病患者表达心理支持和鼓励,促使其做好心理准备,建立信心,积极配合[3-4]。
1.3 观察的指标
比较两组满意占比;胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者术后住院时间;护理前后血糖情况、生存质量、营养水平;感染率。
1.4 统计方法
采用SPSS 22.0统计学软件处理数据,用t检验、χ2检验计量资料(x±s)与计数资料[n(%)],P<0.05为差异有统计学意义。
2 结果
2.1 满意占比
对照组满意40例,不满意10例,满意占比40(80.00%);肠内营养护理组满意50例,无不满意,满意占比50(100.00%),肠内营养护理组对比对照组满意占比更高,差异有统计学意义(χ2=5.672,P=0.021,P<0.05)。
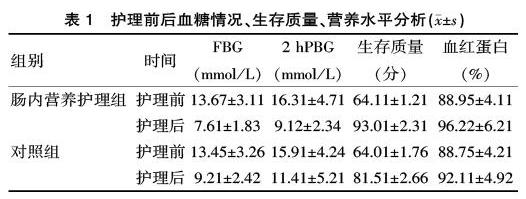
2.2 血糖情况、生存质量、营养水平
护理前两组血糖情况、生存质量、营养水平接近,差异无统计学意义(P>0.05);护理后肠内营养护理组血糖情况、生存质量、营养水平的改善幅度更大,差异有统计学意义(P<0.05),见表1。
2.3 胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者术后住院时间
肠内营养护理组胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者术后住院时间更具优势(P<0.05),肠内营养护理组胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者術后住院时间分别是(5.57±2.25)d以及(9.23±2.25)d。对照组胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者术后住院时间分别是(7.51±2.57)d以及(12.78±2.7 1)d。
2.4 感染率
对照组感染发生率10例(20.00%);肠内营养组护理组感染发生率1例(2.00%),肠内营养护理组感染率更少,差异有统计学意义(χ2=5.913,P=0.021,P<0.05)。
3 讨论
胃癌的根治性切除对于胃癌患者的生命和健康是必要且重要的,手术后的营养失衡是不可避免的。它需要外部营养补充来满足身体的需要,促使营养平衡[5-6]。输注营养液是主要的治疗方法。肠内营养的输注可有效改善免疫指标和营养指标,改善抵抗力,降低感染率,但需要做好营养支持过程的护理,积极预防并发症的发生[7-8]。
该研究中,对照组给予常规护理,肠内营养护理组进行了肠内营养护理配合。数据显示,肠内营养护理组满意占比、血糖情况、生存质量、营养水平、胃癌伴糖尿病患者术后营养改善时间、胃癌伴糖尿病患者术后住院时间、感染率对比对照组有优势,差异有统计学意义(P<0.05)。
综上所述,胃癌伴糖尿病患者实施肠内营养护理配合可获得良好效果。
[参考文献]
[1] 苗苗.胃癌伴糖尿病患者术后早期肠内营养的护理体会[J].糖尿病新世界,2018,21(9):156-157.
[2] 苏越祥,何玲玲,何鲤穗,等.肠内营养应用于糖尿病患者腹部手术后的效果观察[J].糖尿病新世界,2018,21(4):29-50,33.
[3] 任贵兵,毛中鹏,王磊,等.个性化营养指导在胃癌伴糖尿病术后的应用效果观察[J].人民军医,2016,59(7):704-706.
[4] 苏艳.42例胃癌伴糖尿病病人术后早期肠内营养的护理[J].全科护理,2016,14(8):820-821.
[5] 孔春兰,包新慈.胃癌伴糖尿病病人术后早期肠内营养的护理[J].肠外与肠内营养,2015,22(2):127-128.
[6] 潘锋锷.胃癌合并糖尿病患者术后早期肠内营养与全肠外营养对术后恢复的影响比较[J].中国实用医药.2016,10(11):103-105.
[7] 苏艳.42例胃癌伴糖尿病病人术后早期肠内营养的护理[J].全科护理.2016,13(8):820-821.
[8] 卯竹,温大翠,赵高平,等.合并糖尿病消化道肿瘤患者术后早期肠内营养支持的护理研究[J].护理实践与研究.2010, 6(1):12-14
(收稿日期:2019-01-27)
