复杂性阑尾炎的影响因素及与术前延误的关系*
2019-07-06李建胥润胡登敏张尧龚土平
李建,胥润,胡登敏,张尧,龚土平
[绵阳市第三人民医院(四川省精神卫生中心)普通外科,四川 绵阳 621000]
急性阑尾炎是一个全世界范围内非常常见的急腹症,其终生累积发病率约为9.0%,阑尾切除术是普外科最常见的腹部急诊手术之一[1]。尽管目前在急性阑尾炎的诊断和治疗上已取得很大的进展,复杂性阑尾炎包括坏疽和穿孔仍是普外科医生普遍面临的难题[2],其术后并发症发生率仍在9%~18%[3]。急性阑尾炎发展至坏疽穿孔的原因目前仍没有定论,最被认可的学说是阑尾炎始发于梗阻,导致黏膜缺血和细菌入侵,随着时间的延长,最终出现坏疽和穿孔。那么,术前延误是否是阑尾炎坏疽穿孔的原因显得十分重要,因为阑尾梗阻及肠源性细菌感染是不可控因素,而及早诊治则是可主动选择的。因此,本研究对急性阑尾炎患者的临床特征及术前延误进行总结,分析复杂性阑尾炎的影响因素,探讨手术延误与复杂性阑尾炎的关系,以期为提高急性阑尾炎的治疗效果提供理论依据。
1 资料与方法
1.1 研究对象
选取2016年11月—2017年12月绵阳市第三人民医院确诊为急性阑尾炎的患者562 例。纳入标准:年龄≥18 岁;入院确诊为急性阑尾炎并行阑尾切除术者;患者或有监护人能配合完成调查者;患者或监护人同意参加该研究,并签署知情同意书。排除标准:既往诊断急性阑尾炎保守治疗后行择期手术者;因其他疾病在住院期间发生急性阑尾炎或其他腹腔手术偶发急性阑尾炎行阑尾切除术者;不能提供感觉症状开始的具体时间者;其他因任何原因不愿意参加或不能完成研究者。
1.2 延误定义
研究组对患者感觉症状开始,直至接受阑尾切除术的各个环节进行全程计时,将各个时间段进行分解及梳理后分为3 个部分:①院前延误,患者从感觉症状开始至医院挂号的时间段;②院内延误,患者从医院挂号至手术开始的时间段;③总体延误,院前和院内延误的总和。延误时间以小时计算并向下取整。根据2015年世界急诊外科协会(world society of emergency surgery,WSES)《急性阑尾炎的诊断和管理》[4]的建议,将总体延误分成≤24 h,>24~48 h,>48~72 h,>72 h 4 个时段,将院内延误分为≤6 h,>6~12 h,>12 h 3 个时段。
1.3 观察指标
记录入选患者年龄,性别,最终阑尾炎诊断分型,起病时距医院距离,医疗保险,工作日或节假日起病,慢性病情况,术前CT 检查,体温>38℃,转移性腹痛,入院时疼痛程度,右下腹反跳痛,入院时白细胞总数(white blood cell count,WBC)、中性粒细胞百分比(neutrophil percentage,NE%),高敏C-反应蛋白(high sensitivity C-reactive protein,hs-CRP),阑尾长度及有无粪石嵌顿。阑尾炎诊断分型依靠手术、病理、影像学或临床表现分为复杂性阑尾炎(包括穿孔性阑尾炎,阑尾周围脓肿,化脓性以及坏疽性阑尾炎伴弥漫性腹膜炎)及非复杂性阑尾炎(包括单纯性阑尾炎,化脓性以及坏疽性阑尾炎伴局限性腹膜炎);入院时疼痛程度采用疼痛数字评分法(numerical rating scale,NRS)评估,并将1~3 归类为轻度疼痛,4~6 为中度疼痛,7~10 为重度疼痛[5]。纳入统计的慢性病包括高血压、糖尿病、慢性肾功能衰竭、肝硬化、恶性肿瘤、心脏病等。将患者按最终诊断分为复杂性阑尾炎和非复杂性阑尾炎两组,比较组间上述人口学、症状体征、辅助检查及术前延误时间等临床特点的差异。
1.4 统计学方法
数据分析采用SPSS 19.0 统计软件。计量资料如不符合正态分布,以M(P25,P75)表示,比较采用Mann-WhitneyU检验,如符合正态分布,则以均数±标准差(±s)表示,比较采用t检验。计数资料以例(%)表示,比较采用Pearson χ2检验,通过非条件Logistic回归对复杂性阑尾炎的影响因素进行多因素分析。P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料
562 例急性阑尾炎患者,符合本研究纳入标准的共426 例。中位年龄43 岁,最小18 岁,最大90 岁;男性228 例,女性198 例。临床最终诊断复杂性阑尾炎178 例,非复杂性阑尾炎248 例。总体延误中位时间为33 h(25~48 h),最短4 h,最长140 h。院内延误中位时间为5 h(4~5 h),330 例(77.5%)在6 h内开始手术,只有20 例(4.7%)在12 h 后开始手术。其中腹腔镜手术377 例,开腹手术49 例。
2.2 两组人口学及临床特征分布比较
两组患者性别、起病时距医院距离、医疗保险、转移性腹痛、入院时疼痛程度以及院内延误时间比较,差异无统计学意义(P>0.05)。而年龄、工作日起病、术前CT检查、合并慢性病、体温>38℃、右下腹反跳痛、WBC、NE%、hs-CRP、粪石嵌顿、阑尾长度及总体延误时间比较,差异有统计学意义(P<0.05)。见表1。
2.3 复杂性阑尾炎影响因素多因素分析
将阑尾炎类型作为因变量(复杂性阑尾炎=1,非复杂性阑尾炎=0),以单因素分析中存在差异并可能促进阑尾炎病情发展的因素包括年龄、合并慢性病、粪石嵌顿、阑尾长度及总体延误作为自变量进入Logistic 回归分析,进入标准:α入=0.05,α出=0.10。其结果显示年龄≥60 岁、合并慢性病、粪石嵌顿、阑尾长度>10 cm、总体延误>24 h 是复杂性阑尾炎的危险因素。见表2。
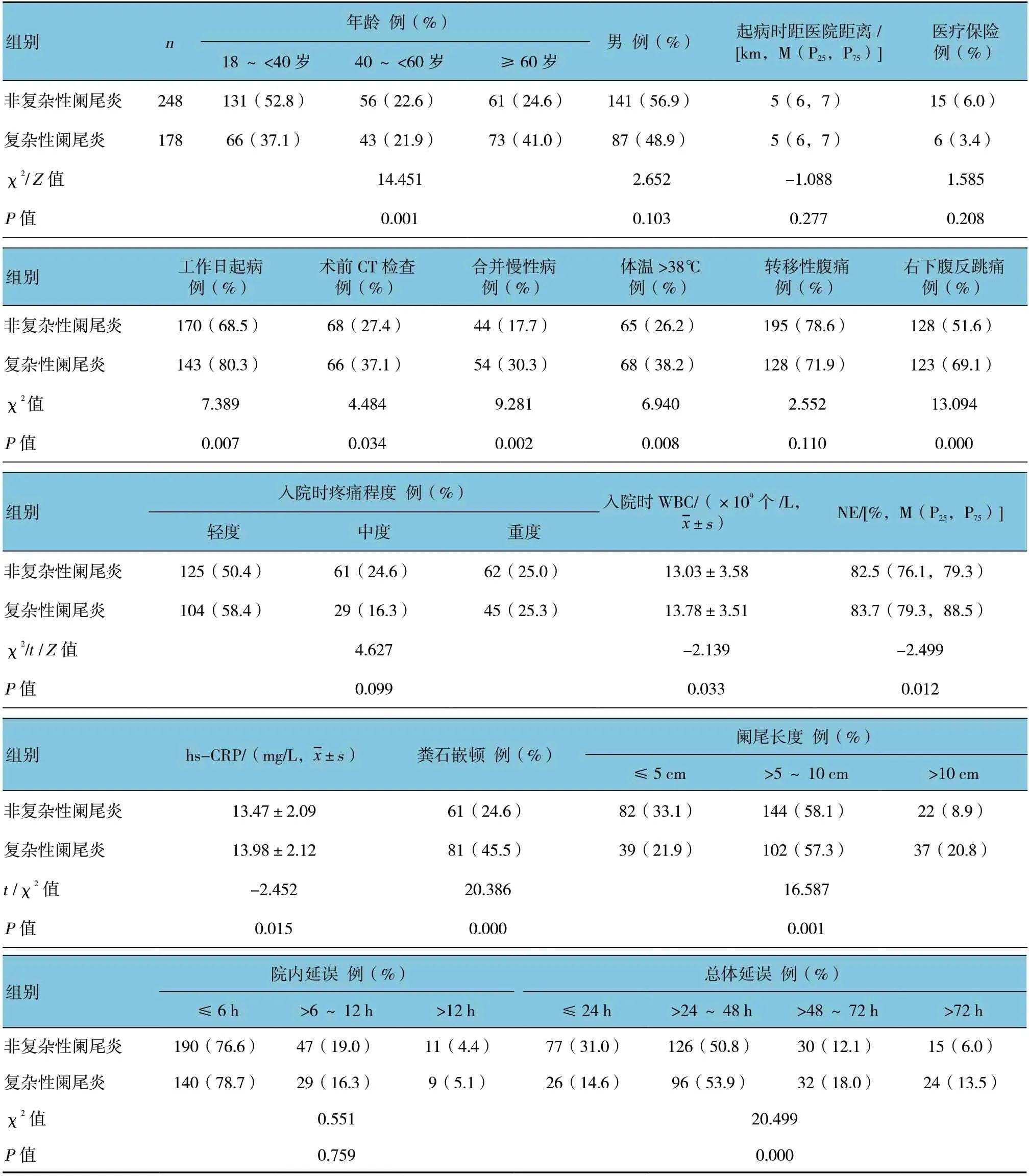
表1 两组人口学及临床特征分布比较
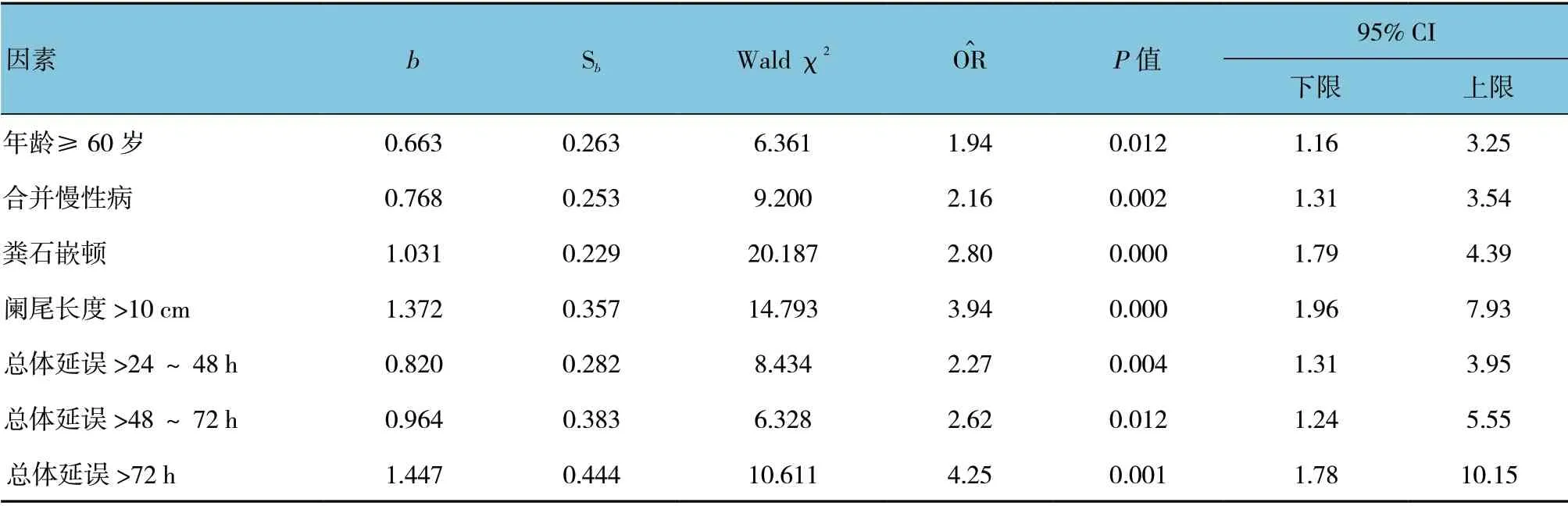
表2 复杂性阑尾炎影响因素Logistic 回归分析相关参数
3 讨论
促进急性阑尾炎发展至坏疽穿孔的因素目前仍没有定论,关于急性阑尾炎的病因学说认为,阑尾炎始发于梗阻,导致腔内压力增高,继而黏膜损伤和细菌入侵,随后阑尾血流和淋巴回流受阻,最终出现坏疽穿孔[6]。因而梗阻、感染、术前延误似乎是主要的因素,但目前的研究特别是关于术前延误是否会对急性阑尾炎的病程产生影响方面,存在不同的观点[7-8]。
在本研究中,复杂性阑尾炎患者在工作日起病偏多(80.3% VS 68.5%),主要原因可能是不愿放弃工作而推迟就诊时间。复杂性阑尾炎患者行术前CT 检查比例较高(37.1% VS 27.4%),这是因为复杂性阑尾炎病情往往不典型造成诊断困难,让医生选择进一步的影像学检查,相应地会延长诊断和手术的时间[8]。临床表现如体温>38℃、右下腹反跳痛、WBC、NE%、hs-CRP 在复杂与非复杂性阑尾炎患者间有差异,但这已是急性阑尾炎严重程度的表现,可以用来判断患者是否存在诸如坏疽穿孔的可能,但不是促成坏疽穿孔的原因。关于性别与急性阑尾炎的关系,本结果与AUGUSTIN 等[9]的结果不同,这可能与患者群体不同有关。另外,本研究发现粪石嵌顿和阑尾长度>10 cm 是复杂性阑尾炎的危险因素,这是因为粪石嵌顿可迅速增加阑尾腔内的压力,而阑尾过长导致扭曲会加重阑尾的缺血,均可以促进阑尾炎的进展。而起病时距医院距离、医疗保险在两组患者间无差异,因为随着医疗保险的普及和交通的发达,急性阑尾炎的诊治不再是费时、费力的过程。
Logistic 回归多因素分析显示,年龄≥60 岁以及合并慢性病分别具有1.94 倍(95% CI:1.16,3.25)和2.16 倍(95% CI:1.31,3.54)倍的复杂性阑尾炎发生风险,表明复杂性阑尾炎在老年及具有慢性病的患者中更易发生。在FRANZ[10]和HUI 等[11]的研究中,老年患者具有更高的阑尾穿孔和脓肿形成的比例,将其归因于老年患者的就诊延迟。但在本研究中,调整其他因素的影响后,年龄因素仍有意义,因此,老年急性阑尾炎患者更易发生穿孔可能还与合并慢性病以及与年龄相关的生理改变有关,比如血管的硬化导致急性阑尾炎时对缺血更加敏感[12]。
目前有不少关于院内延误与急性阑尾炎患者临床结局关系的研究报道,但存在相反的结论。BUSCH等[13]观察到院内延误大于12 h 将增加穿孔及并发症的发生率。同样,TEIXEIRA 等[14]在分析4 529 例阑尾切除术后指出,院内延误大于6 h 是手术部位感染的独立危险因素。然而,在SHIN 等[15]的研究中,入院8 h 内和8 h 后行阑尾切除术的患者间临床结局无差异。在另一个大型的临床观察实验中,研究者未发现院内延误和阑尾穿孔发生率存在相关性[16]。在本研究中,同样未发现院内延误时间在复杂与非复杂性阑尾炎患者间有差异。
但这并不能证明术前延误对急性阑尾炎患者的临床结局无影响,因为患者入院以后接受手术的时机可能会因临床医师进行病情判断后做出不同的选择,对病情较重者可能在较早的时间内安排手术,而对相对较轻的患者适当延长入院后的手术等待时间。因此,院前延误和总体延误在患者的术前延误中应该具有更重要的意义。然而,关于这方面的研究却很少,DITILLO 等[6]报道急性阑尾炎的病理严重程度和并发症发生率是时间依赖性,总体延误大于71 h,其晚期阑尾炎发生风险将增加13 倍。另外2 项报道也表明总体延误与阑尾穿孔存在相关性[17-18]。与前述的几个研究相同,笔者也发现术前症状持续时间的延长预示着临床结局的加重,穿孔、脓肿形成及弥漫性腹膜炎的发生率在总体延误>24 h 的患者中增加。与在起病后24 h 内接受手术比较,在>24~48 h,>48~72 h和>72 h 接受手术,复杂性阑尾炎发生风险分别增加2.27(95% CI:1.31,3.95),2.62(95% CI:1.24,5.55),4.25(95% CI:1.78,10.15)倍,相较于DITILLO 等[6]的报道偏低,这可能与对阑尾炎分类的定义不同有关,本研究将坏疽性阑尾炎未导致弥漫性腹膜炎者归类于非复杂性阑尾炎。
近年来,有报道指出并不是所有的急性阑尾炎都会发展至坏疽穿孔,特别是随着抗感染治疗的进展,急性阑尾炎似乎不再需要急诊手术,甚至发现急性阑尾炎存在普遍的自发缓解现象[7-8,19]。正如Lancet 杂志的文章指出,从正常到坏疽穿孔是否为急性阑尾炎的自然病程并不明确,但一部分急性阑尾炎显示对抗生素治疗的良好反应甚至自发缓解,而另一部分却常常在患者入院前即发生穿孔[4]。然而,目前无法对一个急性阑尾炎患者属于何种类型做出正确的判断,因此,尽早完成诊断及在穿孔发生之前完成手术这一古老的观点仍然正确。
