腹腔镜下肝癌切除术对患者免疫功能和肝功能的影响
2019-07-01刘玲辉陈志伟刘晓岚许斌
刘玲辉,陈志伟#,刘晓岚,许斌
湖北恩施州民族医院1手术室,2普外科,湖北 恩施4450000
流行病学研究证实,2010—2017年中国部分地区肝癌的平均发病率可达(384~593)/10万[1]。肝癌可导致患者多器官功能衰竭的发生,进而导致患者短期内死亡的风险增加[2-3]。目前,手术治疗仍是肝癌的主要治疗方式,对于临床分期较早或局限于肝叶一侧的肝癌患者,采用肝癌切除术能够通过切除原发肿瘤病灶明显改善患者的预后,提高患者的生存转归情况。腹腔镜手术具有微创、损伤小的特点,其能够减少肝癌手术过程中的出血量,促进肝癌患者术后的肝功能恢复,在肝癌的手术治疗过程中发挥重要作用[4]。相关研究探讨了腹腔镜下肝癌切除术在肝癌整体性治疗中的应用价值,认为腹腔镜下肝癌切除术能够促进肝癌患者术后胃肠道功能的恢复,缩短患者的肛门排气时间和住院时间[5],但对于腹腔镜术后肝癌患者免疫功能的分析研究尚少。因此,本研究对腹腔镜下肝癌切除术治疗肝癌的临床效果进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
收集2015年1月至2017年12月湖北恩施州民族医院收治的行手术治疗的肝癌患者。纳入标准:①肝癌的诊断标准参考《原发性肝癌诊疗规范(2017年版)解读》中的标准[3];②TNM分期为Ⅰ~Ⅱ期;③肝功能Child-Pugh分级为A~B级。排除标准:①合并甲状腺功能疾病;②转移性肝癌;③伴有全身感染性疾病;④有类风湿、结缔组织疾病;⑤有心肺功能疾病;⑥有凝血系统疾病。根据纳入和排除标准,本研究共纳入肝癌患者80例。根据手术方法的不同将患者分为微创组和开腹组,每组40例。微创组患者中,男23例,女17例;年龄45~75岁,平均(58.4±7.0)岁;病灶直径(5.39±1.85)cm;TNM分期:Ⅰ期25例,Ⅱ期15例;肝功能Child-Pugh分级:A级28例,B级12例。开腹组患者中,男25例,女15例;年龄45~72岁,平均(56.7±6.6)岁;病灶直径(5.25±1.64)cm;TNM分期:Ⅰ期29例,Ⅱ期11例;肝功能Child-Pugh分级:A级30例,B级10例。两组患者的性别、年龄、病灶直径、TNM分期、肝功能Child-Pugh分级比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 手术方法
开腹组患者行传统开腹手术,具体方法:患者取仰卧位,常规腹部消毒铺单,连续硬膜外麻醉,采用腹直肌纵切口,拟定切除范围,然后对血流进行阻断,病灶切除后尽快解除血流的阻断。腹腔镜组患者行腹腔镜下肝癌切除术,具体方法:患者取仰卧位,常规消毒铺单,脐孔置入光镜,观察病变组织范围及分布情况,其余Trocar孔或者操作孔的布位原则是围绕病变肝叶(段)呈扇形分布,进腹后给予二氧化碳膨腹,维持腹内压力在12 mmHg(1 mmHg=0.133 kPa)左右,于脐以上1 cm处置入腹腔镜探头,解剖肝十二指肠韧带,套入血管阻断带,必要时阻断肝门血供,在距肿瘤2 cm左右的距离勾画出标记线,沿着相关线切开肝脏。对于手术过程中3 mm以上的血管或微桥可采用吸收夹或Hem-O-Lok处理。其中26例患者行规则性肝叶切除术,14例患者阻断肝门血流后行不规则性肝切除术。
1.3 观察指标及检测方法
观察并记录两组患者的手术时间、术中出血量、切口长度、引流管留置时间、住院时间。比较两组患者术前、术后1天、术后3天的血清丙氨酸转氨酶(alanine aminotransferase,ALT)、天冬氨酸转氨酶(aspartate aminotransferase,AST)、总胆红素(total bilirubin,TBIL)、间接胆红素(indirect bilirubin,DBIL)水平及外周血 CD3+、CD4+、CD8+水平。采用FACS calibur流式细胞仪双标法进行外周血CD3+、CD4+、CD8+T细胞检测,Treg检测试剂盒购自罗氏检测公司。采用全自动生化法检测血清ALT、AST、TBIL、DBIL水平。
1.4 统计学方法
采用SPSS 16.0统计软件对数据进行分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验或重复测量方差分析;计数资料以例数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 手术相关指标的比较
微创组患者的手术时间明显长于开腹组,切口长度、引流管留置时间、住院时间均明显短于开腹组,术中出血量明显少于开腹组,差异均有统计学意义(P<0.01)。(表1)

表1 两组患者手术相关指标的比较
2.2 肝功能指标的比较
两组患者血清ALT、AST水平组间比较,差异均有统计学意义(F组间=41.629、59.382,P组间<0.01)。两组患者不同时间点血清ALT、AST水平比较,差异均有统计学意义(F时间=82.556、114.058,P时间<0.01);其中,术前,两组患者的血清ALT、AST、TBIL、DBIL水平比较,差异均无统计学意义(P>0.05);术后1天、术后3天,微创组患者的血清ALT、AST水平均低于开腹组患者,差异均有统计学意义(P<0.05)。两组患者血清ALT、AST水平在时间与组间存在交互作用(F时间×组间=23.052、34.753,P时间×组间<0.01)。(表2)
表2 两组患者手术前后肝功能指标的比较(±s)
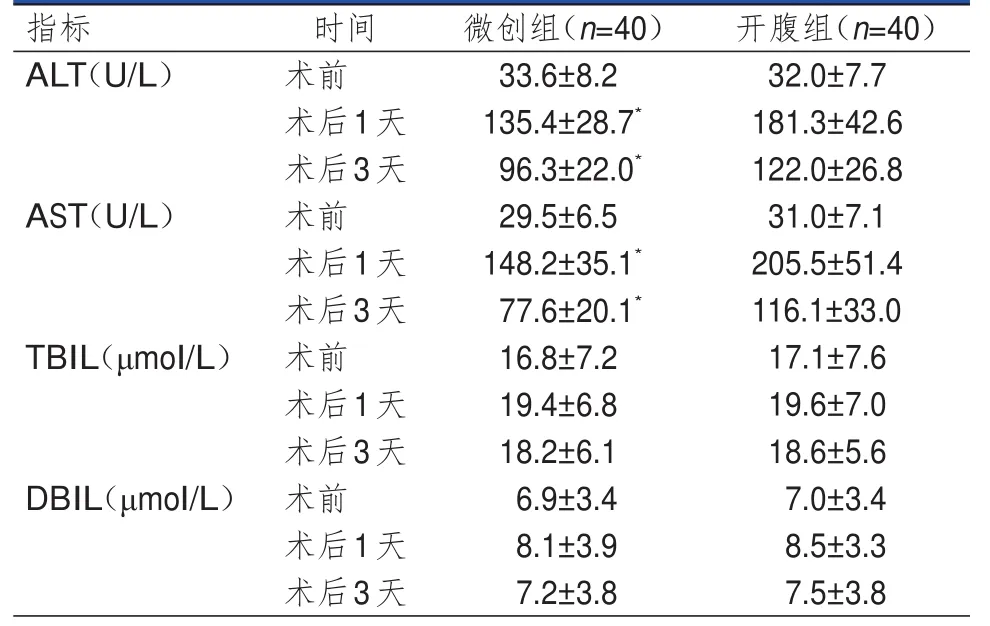
表2 两组患者手术前后肝功能指标的比较(±s)
注:*与同时间点开腹组比较,P<0.05
指标ALT(U/L)AST(U/L)TBIL(μmol/L)DBIL(μmol/L)时间术前术后1天术后3天术前术后1天术后3天术前术后1天术后3天术前术后1天术后3天微创组(n=40)33.6±8.2 135.4±28.7*96.3±22.0*29.5±6.5 148.2±35.1*77.6±20.1*16.8±7.2 19.4±6.8 18.2±6.1 6.9±3.4 8.1±3.9 7.2±3.8开腹组(n=40)32.0±7.7 181.3±42.6 122.0±26.8 31.0±7.1 205.5±51.4 116.1±33.0 17.1±7.6 19.6±7.0 18.6±5.6 7.0±3.4 8.5±3.3 7.5±3.8
2.3 外周血 T淋巴细胞水平的比较
两组患者外周血CD3+、CD4+、CD8+、CD4+/CD8+水平组间比较,差异均有统计学意义(F组间=26.694、9.364、5.064、4.729,P组间<0.01)。两组患者不同时间点外周血 CD3+、CD4+、CD8+、CD4+/CD8+水平比较,差异均有统计学意义(F时间=33.750、24.757、13.780、15.007,P时间<0.01);其中,术前,两组患者的外周血 CD3+、CD4+、CD8+、CD4+/CD8+水平比较,差异均无统计学意义(P>0.05);术后第1天、术后第3天,微创组患者的外周血CD3+、CD4+、CD4+/CD8+水平均高于开腹组患者,CD8+水平低于开腹组患者,差异均有统计学意义(P<0.05)。两组患者外周血 CD3+、CD4+、CD8+、CD4+/CD8+水平在时间与组间存在交互作用(F时间×组间=18.864、13.005、6.114、7.382,P时间×组间<0.01)。(表3)
表3 两组患者手术前后外周血 T淋巴细胞水平的比较(±s)
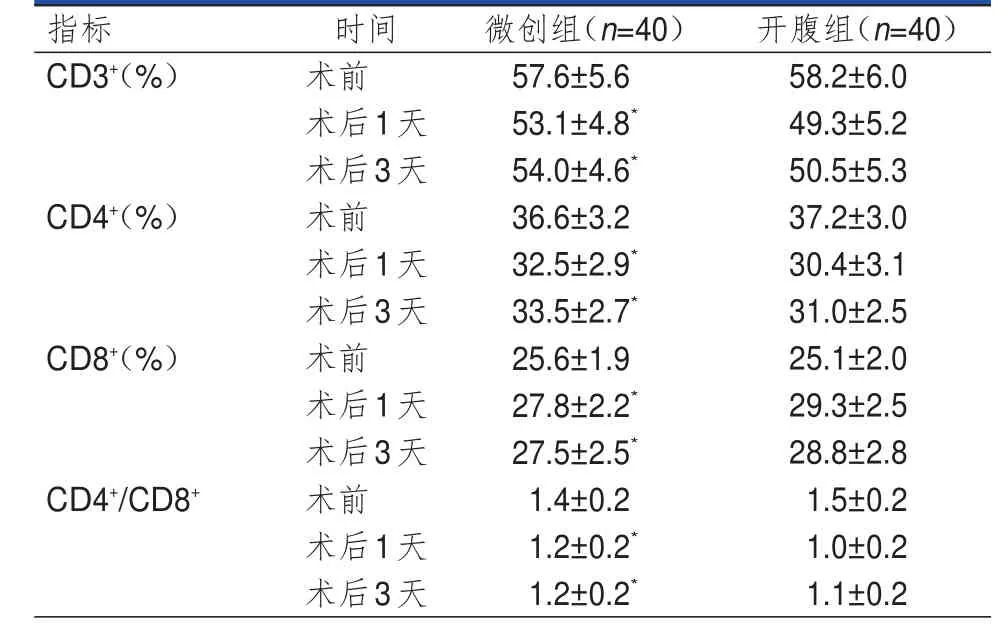
表3 两组患者手术前后外周血 T淋巴细胞水平的比较(±s)
注:*与同时间点开腹组比较,P<0.05
指标CD3+(%)CD4+(%)CD8+(%)CD4+/CD8+时间术前术后1天术后3天术前术后1天术后3天术前术后1天术后3天术前术后1天术后3天微创组(n=40)57.6±5.6 53.1±4.8*54.0±4.6*36.6±3.2 32.5±2.9*33.5±2.7*25.6±1.9 27.8±2.2*27.5±2.5*1.4±0.2 1.2±0.2*1.2±0.2*开腹组(n=40)58.2±6.0 49.3±5.2 50.5±5.3 37.2±3.0 30.4±3.1 31.0±2.5 25.1±2.0 29.3±2.5 28.8±2.8 1.5±0.2 1.0±0.2 1.1±0.2
3 讨论
长期饮食习惯的改变、胆道系统的先天性疾病等,均能够促进肝癌的发生,特别在合并有乙型肝炎病毒感染的患者中,肝癌的发病率可进一步上升。有研究显示,综合治疗后肝癌患者的病情进展风险仍然较高[6]。手术治疗能够通过根治性切除肿瘤病灶,抑制肿瘤细胞的持续性增殖过程,改善肝癌患者的高肿瘤负荷表现。但开腹手术下行肝癌部分切除术后患者发生免疫功能紊乱的风险超过5%,相对于肝脏良性病变手术患者,术后肝功能不全的发生率也明显升高[7]。本研究对不同手术方式治疗后肝癌患者的疗效进行研究,旨在能为临床上肝癌患者的治疗提供参考。
腹腔镜手术的创伤较小、术中出血较少,能够通过双极电凝、辅助超声刀等方式,较为彻底地止血,在相同的病灶切除效果的基础上,能够降低对机体炎性反应的刺激,稳定细胞炎性因子水平[8]。腹腔镜手术对于肿瘤病灶的机械性牵拉程度较低,可以避免开腹手术过程中术者操作导致的肿瘤细胞膜表面的肿瘤相关分子的释放,降低了肝癌患者的远期复发风险[9]。相关研究探讨了腹腔镜下肝癌切除术对肝癌患者总体生存预后的改善作用,认为腹腔镜下相关手术能够延长患者的生存时间,提高患者的5年生存率[10-12],但对于腹腔镜术后T淋巴细胞等免疫功能的分析研究不足。
本研究结果显示,微创组患者的手术时间明显长于开腹组,切口长度、引流管留置时间、住院时间均明显短于开腹组,术中出血量明显少于开腹组(P<0.01),这主要由于腹腔镜手术的精细程度较高,手术难度偏大,从而延长了手术时间;腹腔镜组患者术后引流管留置时间、住院时间明显缩短,提示了腹腔镜下肝癌切除术能够促进患者术后机体的恢复,提高胃肠道功能的恢复速度。ALT、AST、TBIL、DBIL是评估肝癌患者术后肝功能的指标,本研究结果显示,术后1天、术后3天,微创组患者的血清ALT、AST水平均低于开腹组患者(P<0.05),提示腹腔镜下肝癌切除术能够改善患者的术后肝功能,认为这主要由于腹腔镜肝癌手术的下列两个方面的优势[13-15]:①腹腔镜下肝癌手术能够缩短肝脏血流阻断时间,减轻肝脏上皮细胞的缺血性坏死程度;②腹腔镜下肝癌切除术能够减轻手术过程中对于肝脏组织的机械性损伤程度,降低肝脏上皮细胞膜完整性的破坏程度,进而保护肝功能。CD3+、CD4+、CD8+、CD4+/CD8+淋巴细胞是评估患者免疫功能的指标,本研究结果显示,术后第1天、术后第3天,微创组患者的外周血CD3+、CD4+、CD4+/CD8+水平均高于开腹组患者,CD8+水平低于开腹组患者(P<0.05),提示腹腔镜肝癌手术能够降低对T淋巴细胞的损伤程度,这主要由于腹腔镜手术能够减轻对机体的应激性损伤,保护机体的免疫屏障。
综上所述,腹腔镜下行肝癌切除术,具有损伤小、术后机体恢复快的特点,同时其能够保护肝癌患者术后免疫功能和肝功能。
