结肠癌行胰十二指肠切除术一例报道
2019-06-21汪毅赵志勋王锡山
汪毅 赵志勋 王锡山
右半结肠癌侵犯胰腺时需要进行胰十二指肠切除术联合右半结肠切除术,但技术难度大,并发症风险高,对患者和医师都是一个严峻的考验。如果手术不能达到根治性切除,导致肿瘤残留,将严重影响患者的预后。随着化疗的进步,进展期结肠癌往往可以经过新辅助治疗后进行根治性手术。但是,在特殊的情况下,患者不能进行新辅助化疗,或者化疗后仍然需要进行这样一个难度高、风险大的手术。本文就中国医学科学院肿瘤医院一例结肠肝曲癌侵犯胰腺行胰十二指肠切除术的病例进行汇报。
一、病例资料
患者,女性,67岁。入院前2个月时无明显诱因出现腹痛、以中上腹为主,厌食,进食减少;消瘦、乏力。到当地医院就诊,查肠镜提示结肠癌、贫血,输血800 mL。止血治疗后仍有鲜血排出。来本院就诊收入院。发病以来体重下降7 kg。既往史无特殊。查体:双锁骨上无肿大淋巴结,腹部平坦,无压痛反跳痛、无肌紧张,右侧腹可隐约扪及包块,肝肋下未及,移动性浊音阴性,肠鸣音3~5次/分。直肠指诊:直肠黏膜光滑,未触及明确肿物,退指指套染血。内窥镜检查:插镜至横结肠近肝曲,距肛门68 cm见巨大Borrmann Ⅰ型肿物,表面有渗出坏死。质地脆,易出血,占肠腔全周,内镜不能通过。病理:(距肛门68 cm)腺癌。CT:升结肠至结肠肝曲处肠壁不规则增厚,管腔狭窄,局部形成软组织肿物,病变长径约8.7 cm,浆膜面毛糙,部分与十二指肠降段关系密切,肿物周围可见多发结节,部分融合成团,大者短径约1.7 cm(见图1)。CEA:11.19 ng/mL(参考值 0~5);TPS:159.63 U/L(参考值0~110)。入院诊断:结肠癌,不全肠梗阻,消化道出血。
二、手术方法
常规消毒、铺巾,右侧旁正中切口,长约20 cm。术中见:腹腔内无腹水,盆腔未见转移结节,肿瘤位于结肠肝曲,直径约7 cm,肉眼见已侵透浆膜,侵犯十二指肠及胰头,不能分离。探查肝脏、大网膜、腹膜及盆腔未见明显转移灶。行右半结肠切除及胰十二指肠切除术,切除标本包括末段回肠、右半结肠、胰头、胆总管下段、远端胃、十二指肠球部降部及水平部。手术过程顺利,术中出血约100 mL。

图1 术前CT。可见结肠肝曲肿瘤,侵及十二指肠
三、结果
手术顺利,手术时间持续4 h。术后出现胃瘫,经中医针灸及中药外敷治愈。目前,术后1年,患者一般状况良好。术后病理:右半结肠及胰十二指肠切除标本:回肠长10 cm,周径4 cm,结肠长26 cm,周径7.5 cm;距结肠切缘7 cm,见一局限溃疡型肿物,大小6 cm×5 cm×0.5 cm,肿物切面灰白实性质硬,侵透肠壁全层及浆膜,累及十二指肠肠壁肌层,黏膜尚光,浆膜侧与部分胃及十二指肠黏连;部分胃面积6 cm×6 cm;十二指肠长10 cm,周径5 cm;阑尾长5 cm,直径0.7 cm;部分胰腺组织大小5 cm×2.5 cm×1.5 cm,肿物紧邻局灶胰腺组织;附网膜组织,大小15 cm×10 cm×1 cm,未见明显质硬区;于回结肠周、十二指肠周及胃周脂肪中找到结节数枚,直径0.1~1.2 cm。镜下诊断(图2):结肠浸润溃疡型中分化腺癌,肿瘤侵达浆膜,累及十二指肠壁肌层及胰腺组织,可见神经侵犯,未见明确脉管瘤栓;肿瘤未累及回盲瓣、回肠及阑尾;结肠切缘、回肠切缘、胃壁切缘、十二指肠壁切缘及胰腺切缘未见肿瘤。淋巴结转移性癌(1/42):胰腺周围淋巴结(1/2),回肠周淋巴结(0/17),结肠周淋巴结(0/4),十二指肠周淋巴结(0/5),胃周淋巴结(0/14)。pTNM分期:pT4bN1aM0,ⅢC期。免疫组化结果显示:BRAFV600E(-),HER2(-),MLH1(+),MSH2(+),MSH6(+),PMS2(+),c-MET(1+)。
四、讨论
右半结肠癌侵犯十二指肠或胰腺需要行右半结肠切除和胰十二指肠切除术。有研究表明,局部进展期右半结肠癌进行胰十二指肠切除术不仅安全,疗效也非常好,但是,必须是根治性的整块切除[4]。对于外科医师来讲,结肠癌联合胰十二指肠切除术的确是一种挑战,能否行胰十二指肠切除术,几乎均要在术中探查后才能确定;手术创伤大、吻合口多,术后并发症发生几率高,因此,常使外科医师进退两难。医疗设施和手术者的经验、以及患者的经济承受能力等,一系列问题均影响手术的实施。
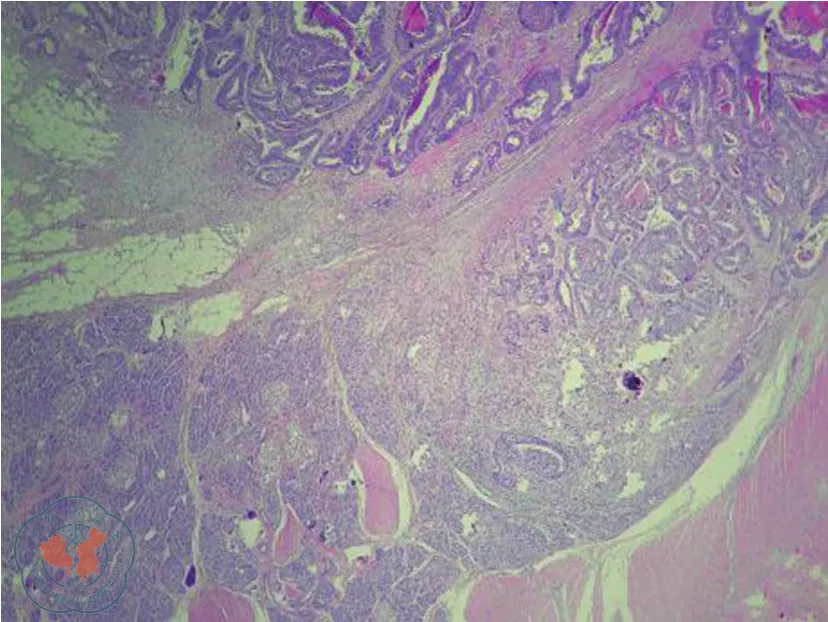
图2 术后病理可见结肠癌侵及胰腺
鉴于右半结肠切除术联合胰十二指肠切除术风险高,手术要有明确的适应证。首先,要有明确的病理诊断,一般来讲,通过肠镜获得病理诊断并不难,但没有明确的病理证据不宜进行如此大范围的手术。而且,对于淋巴瘤、间质瘤是否需要进行这种大范围的手术需要结合病情讨论。其次,要对患者的分期进行准确的评估。随着影像学技术的提高,结直肠癌的分期诊断更加准确,大大减少了术前对病情的误判,使手术更有针对性。既不能进行没有意义的扩大范围的手术,例如没有胰腺或十二指肠受侵而进行了胰十二指肠切除术,也不能因为没有行胰十二指肠切除而导致肿瘤残留。更常见的是,由于术前评估不足,术中发现胰腺或十二指肠受侵,因为技术原因或欠缺充足的准备,不能进行胰十二指肠切除术,致肿瘤残留。第三,如果能够通过术前新辅助化疗使肿瘤缩小,实现降期,不进行胰十二指肠切除术也能达到根治性切除,无疑对患者更有利。第四,对于已经有远处转移,而不能进行根治性手术的病例,就没有必要进行右半结肠切除联合胰十二指肠切除术。本例患者的特点:(1)术前有腹痛、进食减少等上消化道梗阻症状;有消化道出血,并且由于血色素低进行输血治疗,手术前难以进行新辅助化疗。(2)局部晚期肿瘤,侵犯十二指肠与胰腺,无肝脏、肺等远处转移,行右半结肠切除+胰十二指肠切除,是合适也是恰当的。
结肠癌行胰十二指肠切除术,由于手术创伤大、风险高,术前应进行完善的术前检查。首先,必须有明确的病理诊断,通过CT、MRI、内镜祥细了解病变的范围,与邻近脏器的关系,是否有变异的血管,能否进行根治性切除[5]。其次,应做好充分的术前准备。向患者及其家属充分交流病情,让患方对手术方式及其风险有充足的心理准备。由于患者病史较长,往往有不同程度的贫血、营养不良和电解质紊乱等,应尽可能在术前予以纠正。
在术中要做到解剖层次清楚,在正确的层面分离,既能做到不损伤临近器官及血管,又能达到淋巴结清扫彻底。该手术吻合口多,吻合时既要注意各个吻合口的距离,吻合组织的血供,还要做到吻合确实可靠。在本病例中,进行胆肠和胰肠吻合时,预先放入支架管,沿支架进行缝合,确保缝合无死角,术后无胆漏及胰漏。
近年来,尽管化疗、靶向治疗进展很快,但是对于进展期结肠癌来说,手术仍然是唯一可能治愈的手段。足够的切缘(R0切除)是取得最佳治疗效果的必备条件。手术切除不彻底而致肿瘤残留的非根治性手术是导致肿瘤复发和预后差的重要原因。右半结肠切除联合胰十二指肠切除术是安全的、有效的。在目前腹腔镜右半结肠切除普及到基层医院的情况下,广大医师尤其要重视结肠癌侵犯十二指肠或胰头的病例,既要避免肿瘤残留的非根治性手术,又要防止术中术后的严重并发症。
