不同营养支持方式对慢性阻塞性肺疾病急性加重并呼吸衰竭患者营养状态、肺功能及炎性因子影响的对比研究
2019-06-14赵辉
赵辉
据统计,慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)患者营养不良发生率为47.6%~71.0%[1],急性加重患者营养不良发生率更高[2]。目前研究表明,COPD患者营养不良与长期缺氧、心力衰竭、胃肠淤血等因素有关[3]。营养支持可为患者提供机体代谢所需的能量及营养物质,以维持组织器官功能正常运行,调节机体代谢紊乱,改善机体免疫功能[4]。因此,早期营养支持是遏制COPD患者营养流失、减少营养不良发生的关键措施。临床常用的营养支持方式包括肠内营养支持、肠外营养支持及序贯肠内外营养支持等,但目前不同营养支持方式对慢性阻塞性肺疾病急性加重(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)并呼吸衰竭患者影响的相关研究报道较少。本研究旨在比较不同营养支持方式对AECOPD并呼吸衰竭患者营养状态、肺功能及炎性因子的影响,为AECOPD并呼吸衰竭患者选择营养支持方法提供参考。
1 资料与方法
1.1 一般资料 选取2016年10月—2018年10月北京市顺义区医院呼吸与危重症医学科收治的AECOPD并呼吸衰竭患者135例,均符合《慢性阻塞性肺疾病急性加重(AECOPD)诊治中国专家共识(草案)》[5]中AECOPD的诊断标准,且动脉血氧分压(PaO2)<60 mm Hg(1 mm Hg=0.133 kPa)和/或动脉血二氧化碳分压(PaCO2)>50 mm Hg。采用随机区组法将所有患者分为A、B、C 3组,每组45例。3组患者性别、年龄、合并症及急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分比较,差异无统计学意义(P>0.05,见表1),具有可比性。排除标准:(1)合并消化道恶性肿瘤、胃肠功能衰竭、慢性疾病终末期器官功能障碍者;(2)APACHE Ⅱ评分<10分者;(3)伴有恶病质者;(4)伴有肠道出血、肠梗阻、肠穿孔等不适合肠内营养支持者。本研究经北京市顺义区医院医学伦理委员会审核批准,所有患者知情并签署知情同意书。
1.2 治疗方法 3组患者均给予抗感染、化痰、解痉平喘等常规治疗及有创呼吸机辅助通气治疗。在此基础上,3组患者均于入院后24 h内进行营养支持,合并糖尿病者不改变营养配方,但应加强血糖监测和控制,血糖升高者及时采用药物或胰岛素治疗。

表1 3组患者一般资料比较Table 1 Comparison of general information in the three groups
1.2.1 A组 A组患者单独给予肠内营养支持,具体如下:营养剂为肠内营养混悬液(纽迪希亚制药生产,国药准字H20030012),通过留置鼻胃管或空肠管专用营养泵泵入,泵速从20 ml/h逐渐增加至80~100 ml/h,每4 h暂停泵入0.5~1.0 h,定期测量胃残留量,评估胃肠道耐受情况。残留量≤100 ml且无反流、腹泻、腹胀等不良反应者,可逐渐增加泵速至 80~100 ml/h,1 000~1 500 ml/d;残留量 >100 ml者给予多潘立酮片(江苏豪森药业集团有限公司生产,国药准字H1999010)管饲,并由专业护师进行管道护理。
1.2.2 B组 B组患者单独给予肠外营养支持,具体如下:经中心静脉置管泵注营养液,肠外营养液由50%葡萄糖注射液、复方氨基酸注射液18AA-Ⅱ、中/长链脂肪乳注射液、脂溶性维生素、水溶性维生素、氯化钾等电解质及微量元素配制而成,总量 700~1 500 ml,泵速 50~80 ml/h。
1.2.3 C组 C组患者给予序贯肠内外营养支持,具体如下:患者首先采用肠内营养支持,肠内营养支持方案同A组,能量补充标准参照《危重病人营养支持指导意见(2006)》[6]中的104.5 kJ·kg-1·d-1执行。肠内营养支持不足部分由肠外营养支持提供,肠外营养支持方案同B组,完全满足能量补充标准时停止肠外营养支持。
1.3 观察指标
1.3.1 营养指标 营养支持前及营养支持1周、2周,分别采用ADVIA 1800全自动生化分析仪(德国Siemens生产)检测3组患者血清白蛋白(albumin,ALB)、前白蛋白(prealbumin,PA)水平,采用ADVIA 120全自动血细胞分析仪(德国Bayer生产)检测3组患者血清血红蛋白(hemoglobin,Hb)水平,采用ARRAY 360特种蛋白分析仪(美国Beckman生产)及其配套试剂检测3组患者血清转铁蛋白(transferrin,TRF)水平,并测量3组患者上臂三头肌肌围(arm muscle circumference,AMC)。
1.3.2 肺功能指标 采用Vmax 229肺功能仪(美国森迪斯公司生产)检测3组患者营养支持前及营养支持1周、2周第1秒用力呼气容积(forced expiratory volume in one second,FEV1)、第1秒用力呼气容积占预计值百分比(FEV1%pred)及第1秒用力呼气容积与用力肺活量比值(FEV1/FVC)。
1.3.3 炎性因子 采用酶联免疫吸附试验检测3组患者营养支持前及营养支持1周、2周血清肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)、 降 钙 素 原(procalcitonin,PCT)、白介素10(interleukin 10,IL-10)水平。
1.3.4 其他 记录3组患者机械通气时间、ICU入住时间、住院期间并发症及死亡情况,主要并发症包括腹胀、应激性溃疡、呼吸机相关性肺炎(VAP)、心力衰竭等。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据分析,采用Shapiro-Wilk法和Levene法分别进行正态检验和方差齐性检验,符合正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析,组间两两比较采用q检验,重复测量数据采用重复测量方差分析;不符合正态分布的计量资料以M(QR)表示,组间比较采用非参数检验;计数资料比较采用χ2检验。检验水准(双侧)α=0.05。
2 结果
2.1 营养指标 时间与方法在血清ALB、PA、Hb、TRF水平上存在交互作用(P<0.05);时间、方法在血清ALB、PA、Hb、TRF水平上主效应显著(P<0.05)。营养支持1、2周,B、C组患者血清ALB、PA、Hb、TRF水平高于A组,C组患者血清ALB、PA、Hb、TRF水平高于B组,差异有统计学意义(P<0.05)。营养支持前3组患者AMC比较,差异无统计学意义(P>0.05)。营养支持1、2周,3组患者AMC比较,差异有统计学意义(P<0.05);B、C组患者AMC长于A组,C组患者AMC长于B组,差异有统计学意义(P<0.05,见表2)。
2.2 肺功能指标 时间与方法在FEV1、FEV1%pred、FEV1/FVC上存在交互作用(P<0.05);时间、方法在FEV1、FEV1%pred、FEV1/FVC上主效应显著(P<0.05)。营养支持1、2周,C组患者FEV1大于A、B组,FEV1%pred、FEV1/FVC高于A、B组,差异有统计学意义(P<0.05,见表3)。
2.3 炎性因子 时间与方法在血清TNF-α、hs-CRP、PCT、IL-10水平上存在交互作用(P<0.05);时间、方法在血清TNF-α、hs-CRP、PCT、IL-10水平上主效应显著(P<0.05)。营养支持1、2周,C组患者血清TNF-α、hs-CRP、PCT、IL-10水平低于A、B组,差异有统计学意义(P<0.05,见表4)。
2.4 机械通气时间、ICU入住时间 A组患者机械通气时间为(4.6±1.2)d,B组患者为(4.2±1.2)d,C组患者为(2.0±0.5)d;A组患者ICU入住时间为(11.3±3.4)d,B组患者为(10.4±3.3)d,C组患者为(5.6±2.7)d。3组患
者机械通气时间、ICU入住时间比较,差异有统计学意义(F值分别为10.649、7.189,P<0.01);C组患者机械通气时间、ICU入住时间短于A、B组,差异有统计学意义(P<0.05)。
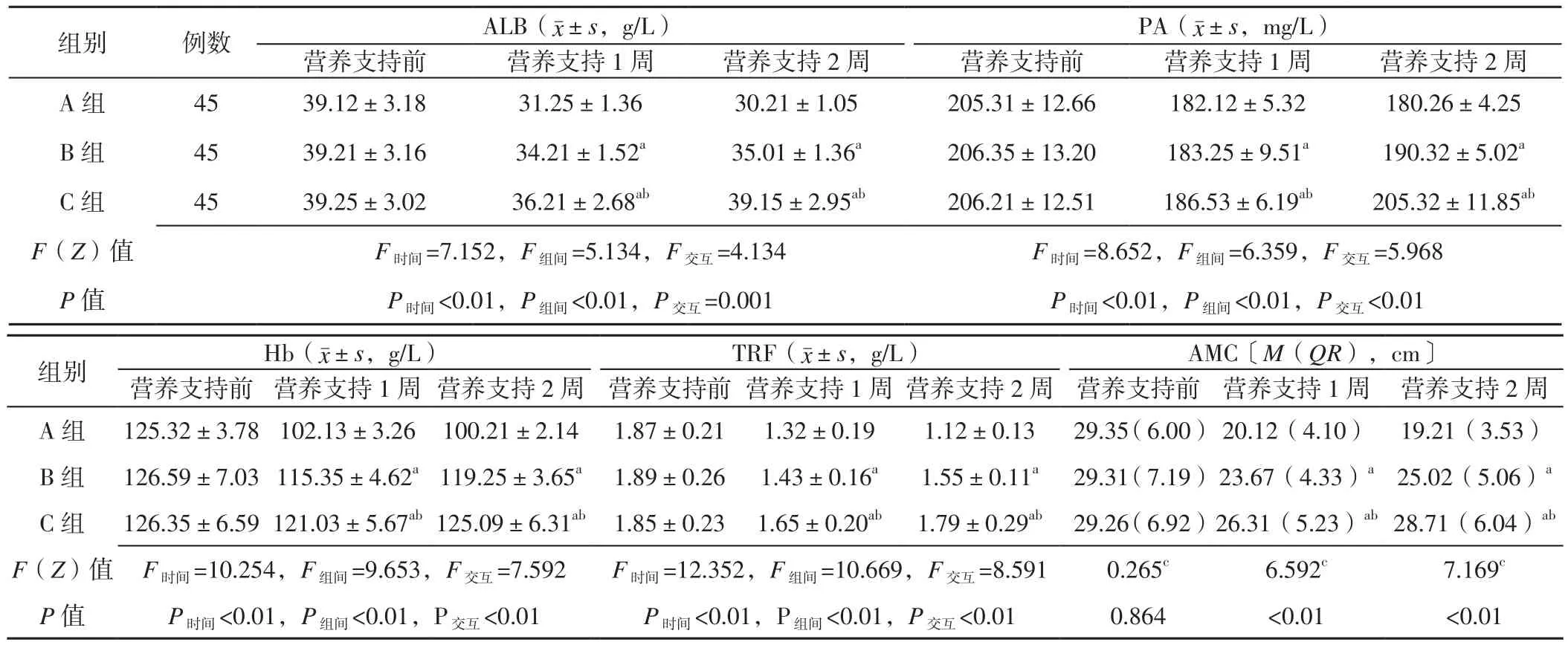
表2 3组患者营养支持前后营养指标比较Table 2 Comparison of nutritional indicators in the three groups before and after nutritional support
表3 3组患者营养支持前后肺功能指标比较(±s)Table 3 Comparison of index of pulmonary function in the three groups before and after nutritional support

表3 3组患者营养支持前后肺功能指标比较(±s)Table 3 Comparison of index of pulmonary function in the three groups before and after nutritional support
注:FEV1=第1秒用力呼气容积,FEV1%pred=第1秒用力呼气容积占预计值百分比,FEV1/FVC=第1秒用力呼气容积与用力肺活量比值;与A组比较,aP<0.05;与B组比较,bP<0.05
组别 例数 FEV1(L) FEV1%pred(%) FEV1/FVC(%)营养支持前 营养支持1周 营养支持2周 营养支持前 营养支持1周 营养支持2周 营养支持前 营养支持1周 营养支持2周A 组 45 1.62±0.35 1.69±0.39 1.71±0.42 56.82±2.39 59.25±2.43 66.02±6.02 49.25±6.35 53.12±8.51 62.15±7.15 B 组 45 1.63±0.37 1.68±0.35 1.73±0.41 56.90±2.47 59.33±2.46 65.35±5.39 49.30±6.51 54.12±8.69 63.25±8.52 C 组 45 1.63±0.33 1.82±0.49ab 1.93±0.50ab 56.61±2.24 63.21±5.21ab 72.15±8.56ab 49.32±6.57 69.27±9.62ab 72.35±10.54ab F值 F时间=8.251,F组间=5.621,F交互=5.772 F时间=7.265,F组间=5.326,F交互=4.987 F时间=6.954,F组间=5.674,F交互=7.152 P值 P时间<0.01,P组间<0.01,P交互<0.01 P时间<0.01,P组间<0.01,P交互<0.01 P时间<0.01,P组间<0.01,P交互<0.01
表4 3组患者营养支持前后炎性因子比较(±s)Table 4 Comparison of inflammatory cytokines in the three groups before and after nutritional support

表4 3组患者营养支持前后炎性因子比较(±s)Table 4 Comparison of inflammatory cytokines in the three groups before and after nutritional support
注:TNF-α=肿瘤坏死因子α,hs-CRP=超敏C反应蛋白,PCT=降钙素原,IL-10=白介素10;与A组比较,aP<0.05;与B组比较,bP<0.05
组别 例数 TNF-α(ng/L) hs-CRP(mg/L)营养支持前 营养支持1周 营养支持2周 营养支持前 营养支持1周 营养支持2周A 组 45 135.64±29.68 115.26±16.32 109.25±13.27 13.62±3.85 10.21±2.36 8.35±2.51 B 组 45 135.04±28.05 114.02±16.08 108.21±12.56 13.22±3.05 11.02±2.50 9.21±2.57 C 组 45 136.14±29.87 101.02±12.02ab 95.32±9.54ab 13.61±3.94 8.21±2.31ab 6.24±1.32ab F值 F时间=8.596,F组间=9.352,F交互=8.475 F时间=10.251,F组间=9.675,F交互=11.035 P值 P时间<0.01,P组间<0.01,P交互<0.01 P时间<0.01,P组间<0.01,P交互<0.01 IL-10(ng/L)营养支持前 营养支持1周 营养支持2周 营养支持前 营养支持1周 营养支持2周A 组 6.02±2.97 5.21±2.05 4.31±1.75 311.25±42.05 305.21±32.15 273.62±18.26 B 组 6.43±2.57 5.36±2.34 4.45±1.96 310.75±42.02 308.12±33.72 274.12±18.24 C 组 6.35±3.02 3.32±1.04ab 2.30±0.58ab 312.74±40.65 253.21±21.15ab 202.35±15.94ab F 值 F时间=9.642,F组间=10.254,F交互=7.654 F时间=12.564,F组间=15.347,F交互=13.551 P 值 P时间<0.01,P组间<0.01,P交互<0.01 P时间<0.01,P组间<0.01,P交互<0.01组别 PCT(μg/L)
2.5 并发症发生率及病死率 住院期间3组患者腹胀、应激性溃疡、VAP、心力衰竭发生率及病死率比较,差异有统计学意义(P<0.05);B组患者腹胀、应激性溃疡发生率高于A、C组,A、B组患者VAP、心力衰竭发生率及病死率高于C组,差异有统计学意义(P<0.05,见表5)。

表5 3组患者住院期间并发症发生率及病死率比较〔n(%)〕Table 5 Comparison of incidence of complications and fatality rate in the three groups during hospitalization
3 讨论
COPD患者长期应用广谱抗生素导致胃肠道菌群紊乱,进而影响消化吸收功能;此外,COPD患者过度通气导致膈肌收缩功能下降,呼吸做功增加,呼吸消耗能量增多[7];再者,反复感染使气道长期处于应激反应状态,机体营养物质分解代谢增加,最终导致营养不良。既往研究表明,AECOPD患者营养风险筛查量表(nutrition risk screening,NRS)评分均>3分,且59.65%的COPD患者存在营养不良[8]、78.9%的AECOPD患者会因营养不良导致预后不良[9],分析其原因可能如下:长期营养不良导致COPD患者骨骼肌代谢和结构改变,呼吸肌群重量减轻、呼吸肌易疲劳,进而影响肺通气功能,易形成呼吸机依赖;此外,营养不良还可严重损伤机体防御和免疫功能,进而影响患者预后[10]。因此,AECOPD并呼吸衰竭患者尽早给予营养支持对改善患者预后具有重要意义。
本研究结果显示,营养支持1、2周,B、C组患者血清ALB、PA、Hb、TRF水平高于A组,AMC长于A组;C组患者血清ALB、PA、Hb、TRF水平高于B组,AMC长于B组,提示与单独肠内/肠外营养支持相比,序贯肠内外营养支持能更有效地改善AECOPD并呼吸衰竭患者营养状态。研究表明,早期肠内营养能促进胃肠道功能恢复,更符合生理需求[11],分析其对AECOPD并呼吸衰竭患者短期营养状态改善效果不佳的原因可能如下:AECOPD并呼吸衰竭患者多为老年人,常合并消化道基础疾病或伴有不同程度消化道功能障碍,肠内营养支持可能导致患者消化道不适,且早期完全肠内营养支持患者耐受率较低,仅为15%~19%[12]。因此,单独肠内营养支持可能导致患者能量与蛋白质摄入不足、低蛋白血症、免疫功能降低、机械通气时间及住院时间延长等[13]。而肠外营养支持可有效保证能量和营养物质供给,序贯肠内外营养支持整合了肠内营养支持和肠外营养支持的优势,既可以保护胃肠道功能、提高胃肠道免疫功能,又可以保证足够的营养供给,最大限度地改善患者营养状态[14]。本研究结果还显示,营养支持1周3组患者营养指标出现下降,分析其原因主要为营养支持早期患者胃肠道吸收功能下降,难以达到全量肠内营养支持,而随着营养支持时间延长肠道逐渐适应。
樊静媛等[15]研究发现,早期营养支持可有效纠正AECOPD并呼吸衰竭患者高碳酸血症和低氧状态。DUYGU等[16]研究表明,肠内营养支持能有效改善COPD患者肺功能。本研究结果显示,营养支持1、2周,C组患者FEV1大于A、B组,FEV1%pred、FEV1/FVC高于A、B组,提示与单独肠内/肠外营养支持相比,序贯肠内外营养支持能更有效地改善AECOPD并呼吸衰竭患者肺功能,分析其原因可能如下:序贯肠内外营养支持能有效避免因胃肠功能减弱引起营养物质摄入不足所致的营养不良,此外还能有效减少单独肠外营养支持导致的呼吸道感染,有利于呼吸肌功能恢复,进而改善患者肺功能。
既往研究表明,炎性因子分泌增加是COPD患者反复感染的主要原因之一,而早期肠内外营养支持可有效减轻患者炎性反应,提高患者免疫功能[17]。本研究结果显示,营养支持1、2周,C组患者血清TNF-α、hs-CRP、PCT、IL-10水平低于A、B组,提示与单独肠内/肠外营养支持相比,序贯肠内外营养支持能更有效地降低AECOPD并呼吸衰竭患者炎性因子水平,减轻炎性反应,分析其原因可能如下:(1)肠内营养支持利于肠道消化功能恢复,有效维持肠道机械屏障、生物屏障、免疫屏障和化学屏障功能[18];(2)序贯肠外营养支持能有效减少营养流失,改善患者营养状态,提高机体免疫功能。本研究结果还显示,C组患者机械通气时间、ICU入住时间短于A、B组,提示与单独肠内/肠外营养支持相比,序贯肠内外营养支持能更有效地缩短AECOPD并呼吸衰竭患者机械通气时间、ICU入住时间。
长期机械通气患者机体处于应激状态,营养物质分解代谢加快,引起营养不良、免疫力低下,易发生VAP等并发症,进而导致脱机困难[19]。本研究结果显示,住院期间B组患者腹胀、应激性溃疡发生率高于A、C组,C组患者VAP、心力衰竭发生率及病死率低于A、B组,提示与单独肠内/肠外营养支持相比,序贯肠内外营养支持能更有效地降低AECOPD并呼吸衰竭患者病死率及并发症发生风险,分析其原因可能如下:序贯肠内外营养支持能有效保障患者营养供给,提高机体免疫力,促进器官功能恢复,进而降低病死率;肠内营养支持能有效防止肠道菌群移位,降低肠源性感染,有效减少VAP的发生[20];此外,肠内营养支持还能有效刺激胃肠道分泌消化液,保证内脏血液灌注量,维护肠道黏膜屏障,并有效促进胃肠道蠕动,降低应激性溃疡和腹胀的发生[21]。肠外营养支持增加应激性溃疡和腹胀发生风险的原因为胃肠道缺乏食物刺激,蠕动减慢,易产生腹胀;其次,胃肠道缺乏食物刺激导致黏膜上皮组织萎缩,通透性增加,肠道黏膜屏障功能减退甚至消失,进而诱发菌群失调,引起肠源性感染和应激性溃疡[22]。综上所述,与单独肠内/肠外营养支持相比,序贯肠内外营养支持能更有效地改善AECOPD并呼吸衰竭患者营养状态、肺功能,降低炎性因子水平并减轻炎性反应,缩短机械通气时间、ICU入住时间,降低住院期间并发症发生风险及死亡风险,可作为AECOPD并呼吸衰竭患者首选的营养支持方式。
