床旁神经电生理监测在重症监护室意识障碍患者中的应用分析
2019-06-13王立侠陈芳芳朱雪瑞杨婧昕
王立侠 陈芳芳 朱雪瑞 杨婧昕 张 杉
郑州市第七人民医院神经电生理室,河南 郑州450000
意识在现代医学中的概念是指大脑的觉醒程度,中枢神经系统对自身和周围环境的感知和理解的功能,以及对内、外环境刺激作出有意义应答反应的能力,机体通过语言、躯体运动及行为等表达出来。意识障碍可分为意识水平下降及意识内容变化两方面。意识的维持依赖脑干上行网状激活系统的传导及大脑皮质的兴奋。因此,上行网状激活系统或双侧大脑皮质损害均可导致意识障碍。意识障碍是由于各种可能损伤脑功能的病因(脑供氧量减少、脑血流减少或中断、代谢紊乱和药物影响及脑结构损伤等)均导致神经系统功能异常而出现的意识水平下降。神经影像学对确定意识障碍的病因病变部位及型态性质有重要诊断价值。而脑电图(EEG)可反映意识障碍的深度及脑功能损伤程度,EEG 的变化早于临床显示的改善或恶化,且具有很好空间分辨率及时间分辨率,可进行连续监测,对判断预后有一定价值。由于意识障碍病人大多病情危重,不易来回搬动及难以耐受CT、MR 等大型医疗设备检查,而脑电图便于床边检查,可以很方便在重症监护室中重复进行,且可以在任何时间进行监测而不会伤害患者。
1 资料与方法
1.1 研究对象选择2017-01—2019-06郑州市第七人民医院重症监护室各种病因(心肺复苏后、脑出血、脑梗死及脑外伤等)导致脑损伤引起的意识障碍患者67例,年龄10~79岁,男43 例,女24 例。所有患者行GCS评分、脑电图连续监测至少24 h及短潜伏期体感诱发电位检查,并对其临床资料进行回顾性分析。
1.2 评估内容GCS评分包括睁眼反应、言语反应及肢体运动,最高分15 分,最低分3分,14 分以上属于正常状态,8 分以下为昏迷,昏迷程度越重者的昏迷指数越低,3分多提示脑死亡或预后极差。
脑电图采用Synek 分级标准分为Ⅰ级(规则的α波,有些θ波,有反应性),Ⅱ级(θ波为主),Ⅲ级(δ波为主/纺锤波昏迷),Ⅳ级(爆发-抑制、α型昏迷、θ型昏迷、低电压δ),Ⅴ级(抑制)。见图1。
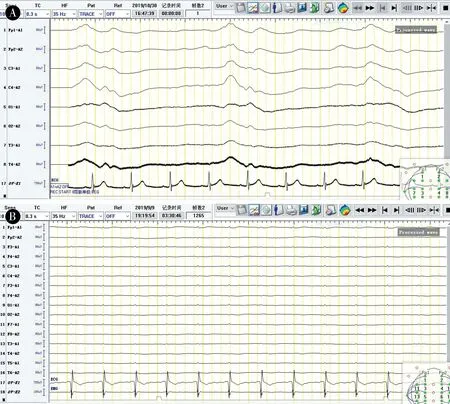
图1 双侧周期性放电及电静息脑电图Figure 1 Bilateral periodic discharge and electrical resting EEG
短潜伏期体感诱发电位(SSEP)为分别刺激腕横纹上方2 cm 正中神经走形的部位,分别在同侧锁骨中点上方1 cm(N9)、颈6颈椎棘突(N13)、国际10-20系统的C3和C4后2 cm 记录,对侧皮层为N20。N9 及N13 代表周围神经诱发电位,N20代表大脑皮质诱发电位。Ⅰ级为双侧或单侧N9、N13、N20存在,Ⅱ级双侧或单侧N9 及N13 存在,双侧N13-N20峰间潜伏时明显延长,Ⅲ级双侧或单侧N9 及N13 存在,双侧N20 消失。N13电位代表外周神经至延髓的传导功能,N20电位代表延髓水平至大脑皮质传导功能及大脑皮质功能情况。见图2。
格拉斯哥预后量表(Glasgow Outcome Scale,GOS)评分(1~5分),5分:痊愈良好,恢复正常生活,尽管有些小的残疾;4分:中度残疾,但尚可独立生活,可以在保护下工作;3分:严重残疾,日常生活不能独立,需要照顾;2分:长期持续的植物生存状态,存在眼部的活动和睡眠周期;1分:死亡。4 分及5 分为神经系统结局预后良好,3分及3分以下为神经系统结局预后不良(严重残疾或死亡)。
分析重症监护室意识障碍患者预后与GCS评分、脑电图分级及短潜伏期体感诱发电位(N20)相关性,并随访3个月或3个月内死亡为观察终点。根据脑损伤后3 个月的GOS评分预测患者的神经系统结局。
1.3 统计学分析应用SPSS 19.0统计软件处理数据。计数资料用百分比(%)表示。GCS评分、EEG 分级及SSEP 与意识障碍患者预后之间的影响关系应用二元Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
意识障碍患者67 例,随访3 个月,GOS预后良好15例,预后不良(严重残疾或死亡)52例,其中死亡35例。各项检查所得分级及分值情况见表1。各因素对意识障碍患者预后的Logistic回归分析见表2。
3 讨论
临床常用的GCS评分简单易操作,不受环境及条件的限制,也能很好反映患者意识障碍的程度,但评分易受操作者的主观影响,对于言语不清、聋哑、失语、反应迟钝或气管插管患者评分易被低估,且GCS评分不能够很好反映出极为重要的脑干功能状态。神经电生理检查主要包括EEG 和SSEP,电生理检查的特点是能通过计算机显示出定量结果,很大程度上减少了主观判断影响。脑电图通过记录大脑皮质神经元的电活动间接地反映大脑皮质的功能状态,尤其是其能实时床边动态监护,即刻反映局部脑病变引起的功能变化及治疗反应。脑电图易于在床旁操作,可以很容易地在重症监护室中重复进行,可以在任何时间进行而不会伤害患者,敏感性高且具有无创性优点,是评价脑功能改变最好的监测方法。
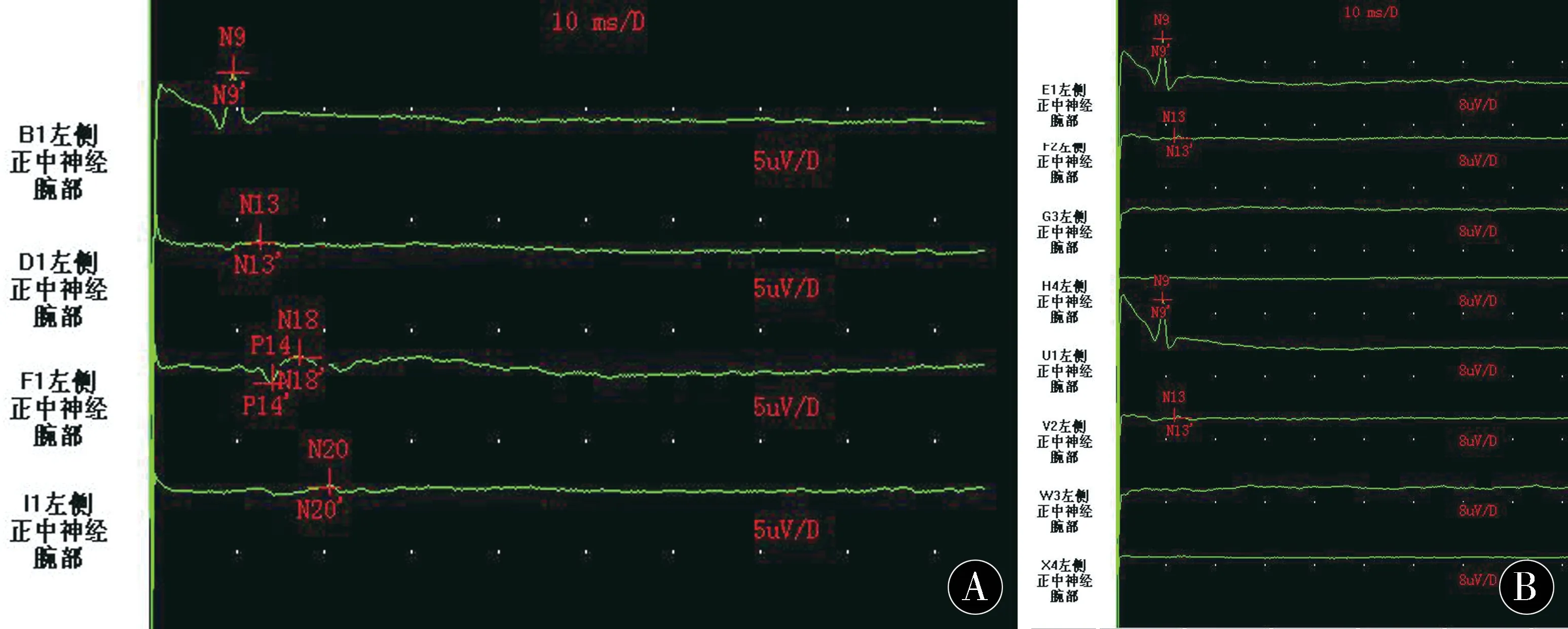
图2 正中神经SSEPFigure 2 Median nerve short latency somatosensory evoked potential(SSEP)

表1 67例意识障碍患者EEG、SSEP及GCS分值及分级Table 1 EEG,SSEP and GCSscores and grading in 67 patients with disturbance of consciousness

表2 各因素对意识障碍患者预后GOS评分的Logistic回归分析Table 2 Logistic regression analysis of prognostic GOSscores of patients with disturbance of consciousness
非惊厥性癫痫持续状态(NCSE)被认为是一种罕见的现象,EEG 在神经重症中的应用主要是检测非惊厥性癫痫持续状态[1]。在过去60 a中,随着脑电图技术的飞速发展,持续脑电图监测不仅是诊断非惊厥性癫痫发作及非惊厥性癫痫持续状态的唯一有效手段,也是评估严重脑损伤,尤其心肺复苏(CPR)后进展为昏迷预后不良的重要指标[2-10]。对急性严重脑损伤预后不良的早期预测将有助于临床医生确定最大治疗的必要性,因此,它已成为神经重症监护病房研究的重点。缺血性脑血管病患者连续性脑电图(cEEG)检测到癫痫发作高达10%,与缺血性脑血管病相比,脑出血患者的癫痫发作风险更高,并且与发病初48 h内病情恶化有关[11]。反复发作性癫痫发作可能加重脑损伤,脑出血患者的癫痫发作可能导致颅内压骤增和中线偏移,突显了使用脑电图监测尽早发现和治疗癫痫发作的重要性。
研究已证实,爆发-抑制、α型昏迷、θ型昏迷、癫痫样活动和无反应性的脑电图模式均与不良预后相关;相反,反应性及规则的α模式与良好的预后相关[12-15]。与上述研究相符,本研究显示脑电图Synek分级为Ⅳ级及Ⅴ级的意识障碍患者病死率明显增高,Ⅰ级及Ⅱ级预后相对较好,Ⅲ级预后不确定,可能需要更长时间脑电图监测或反复脑电图监测。脑电图形态、波幅及频率的变化与脑血流量的减少和神经元损伤的程度有关[16-17]。严重缺血性脑血管病患者的脑电图监测中不存在δ活动,θ波和快速β频率的存在预示着预后良好;相反,缺血性半球的脑电波弥漫性减慢和缓慢的δ活性表明其为恶性病程;同样,脑干听觉诱发电位异常与恶性病程相关,脑电图背景活动减慢和脑干听觉诱发电位异常并存更能提示不良的预后[18]。本研究显示,双侧N13-N20 潜伏时明显延长及双侧N20消失提示预后不良,与刘建民等[19]研究结果一致,其观察97例脑卒中患者发现,N20峰潜伏期异常可反映脑卒中患者严重脑损伤,其中5例双侧N20电位消失均治疗无效或死亡,提示N20电位消失的患者预后不良。王树新等[20]早期对重型脑损伤患者进行长程脑电图监测,通过观察脑电动态演变评估脑功能情况及预后,对能临床诊断及治疗提供帮助。
脑电反应性为疼痛或声音刺激时脑电图可以表现为阵发性高波幅慢波节律爆发、广泛性低波幅去同步化快波或顶尖波及K-综合波。脑电反应性的存在提示预后对相对较好。如刺激后仅有躯体运动反应和肌电活动而无脑电活动改变,表明这些反应与皮质功能无关,主要产生于低位脑干,甚至脊髓。如果持续性慢波异常对外界刺激失去反应性,且在长时间记录中缺乏变化性(如持续单调的慢波活动),则多数预后不好。IOGI等[21]研究发现,在脑电图存在反应性的昏迷患者中,92%可在5 个月内恢复意识。本次研究发现,意识障碍者GCS 评分越低预后越差。KANG 等[22]研究显示,GCS评分和脑电图的觉醒反应对预示昏迷患者可能在1个月内苏醒是两项独立的预测因子,与病因、年龄等因素无关。
心脏骤停患者通常因缺氧缺血和缺血再灌注介导的脑损伤而死亡,即使这些患者存活下来,大多数心脏骤停患者仍表现出不同程度的语言、认知和运动神经后遗症,这些患者甚至可能进入植物状态[2-10]。目前,运动功能评分、脑干反射和体感诱发电位等预后指标缺乏特异性和敏感性[6-9]。脑电图监测对心脏复苏后昏迷患者的损伤分级和预后起重要作用。研究显示,对心脏骤停复苏后的昏迷患者,脑电图能提供动态信息,判断病情演变和预后,并发现潜在的发作。BORGES等[23]进行了前瞻性研究,根据主要的早期脑电图检查结果评估患者的3 个月(或更长时间)存活率,发现爆发-抑制、弥漫性抑制和α/θ型昏迷的患者3个月(或更长时间)的生存率为25%。多项研究显示,心肺复苏后脑电图表现为全面性抑制、爆发抑制,全面癫痫样放电和无反应性脑电图,均提示严重缺氧缺血性脑损伤和预后不良,与住院期间的死亡密切相关[4,9,24]。
HIRSCH 等对心脏骤停所致急性脑缺氧后昏迷的研究显示,所有爆发-抑制或低电压(<20μV)的脑电图模式预后均不好,背景电压正常(≥20μV)且没有癫痫样放电者预后好,阳性预测值>70%。YANG 等研究显示,在急性缺氧后昏迷时抑制段电压(<5μV)是预测死亡的一个独立变量。ROSSETTI等研究显示,在复苏后12 h左右开始脑电图监测,至少持续30~40 h,结果显示背景无反应者无1例存活,长时间的不连续或爆发-抑制图型病死率73%。国外研究显示,在心脏骤停后的前24 h内进行脑电图监测有助于预测不良和良好的神经系统结果[25-32]。心脏骤停后12 h内有反应节律性α波脑电图预示良好结果,而体感诱发电位双侧皮层诱发电位(N20)均消失预示预后不良。在心脏骤停后48~72 h,无反应性爆发-异常、广泛电抑制及周期样放电脑电图和双侧皮层诱发电位(N20)消失均预示不良预后[33]。
本研究显示,GCS评分、脑电图分级及体感诱发电位相结合能更好评估重症监护室意识障碍患者的预后。由于本研究为回顾性分析,样本量小,意识障碍患者病情危重,意识障碍程度严重,脑电图多为爆发-抑制、广泛抑制及无反应性脑电图模式,多数双侧N20皮层诱发电位消失,导致多数患者神经系统结局预后不良。因此,需要更多样本、更多参数及更严谨设计的研究为临床意识障碍患者的诊断、治疗及预后的评估提供有力依据。
