基于单中心的累及颈总动脉/无名动脉的颈动脉狭窄手术治疗策略及疗效分析
2019-05-21刘轶凡符伟国董智慧蒋俊豪郭大乔史振宇
刘轶凡, 符伟国, 董智慧, 陈 斌, 蒋俊豪, 石 赟, 马 韬, 郭大乔, 徐 欣, 杨 珏, 史振宇, 竺 挺
复旦大学附属中山医院血管外科,复旦大学血管外科研究所,上海 200032
颅外颈动脉狭窄是缺血性脑卒中的病因之一。目前其手术治疗方法包括颈动脉内膜剥脱术(carotid endarterectomy,CEA)、颈动脉支架成形术(carotid angioplasty stenting,CAS)和两者联合[1]。颈内动脉起始部是最常见的狭窄部位,而颈总/无名动脉狭窄较少见,手术策略要求更高[2]。本研究通过回顾分析本中心颈总/无名动脉狭窄患者的临床表现、影像学资料、手术方式及预后等资料,探讨该类疾病的手术治疗策略,以期降低其手术并发症和死亡率,提高患者预后。
1 资料与方法
1.1 一般资料 选择本中心2014年8月至2018年8月收治的颈总/无名动脉动脉狭窄患者。根据颈动脉狭窄部位的不同,分为4型。Ⅰ型:单纯颈总动脉及其分叉处狭窄,或合并颈内动脉狭窄;Ⅱa型:狭窄位于颈总动脉远端1/2内;Ⅱb型:狭窄位于颈总动脉近端1/2内;Ⅲ型:狭窄位于颈总动脉开口或无名动脉。手术指征:症状性狭窄程度≥50%;无症状性狭窄程度≥70%。症状性狭窄指患者在狭窄的基础上合并以下症状:短暂性脑缺血发作(transient ischemic attack, TIA);缺血性脑卒中,表现为狭窄颈动脉对侧肢体的感觉运动障碍、偏瘫、失语,严重时可昏迷[3]。
1.2 手术策略
1.2.1 总体原则 选择手术方式时,根据患者全身情况、是否合并颅内血管病变,以及颈动脉狭窄部位的解剖条件,选择不同的术式(CEA、CAS、复合手术等)。颈总/无名动脉动脉狭窄与常见颈动脉狭窄共同的总体原则:在争取最低神经系统并发症(主要包括手术侧栓塞性脑梗死和脑高灌注综合征)发生率的基础上,尽量降低手术创伤。合并以下情况时,优先选择CEA:全身情况好,能耐受开放手术;频发TIA(提示斑块不稳定);肾功能损伤;腹主动脉或髂动脉重度狭窄或闭塞等入路不佳的情况;Ⅲ型主动脉弓;颈动脉扭曲;斑块负荷量大;同侧颈外动脉重度狭窄或闭塞。合并以下情况时,优先选择CAS:一般情况差,难以耐受开放手术;对侧颈动脉重度狭窄或闭塞;同侧颈部手术史或放疗史;对侧喉返神经损伤;病变位置较高或位于锁骨下;CEA术后再狭窄的患者。病变位于颈总/无名动脉开口处,同时合并颈内动脉起始段狭窄时优先选择复合手术。
1.2.2 具体方法 在充分考虑和权衡上述总体原则的前提下,根据颈总/无名动脉狭窄分型,采取相应的手术策略。Ⅰ型:优先选择CEA,但当存在上述明显CEA高风险时行CAS,术中将硬导丝停留在颈总/无名病变以下,交换6F长鞘,在不触碰斑块的前提下建立通路。Ⅱa型:优先选择CEA,但手术过程与常规CEA有所不同之处,即须要显露更长节段的颈总动脉,以便术中获得满意控制;当存在上述明显CEA高风险时行CAS,术中采用直径0.035 inch(1 inch=2.54 cm)、长度260 cm的硬泥鳅导丝(Radifocus®Guidewire Stiff type, Terumo,日本)通过病变选入颈外动脉,导管不跟进和交换,直接置入6F长鞘,建立通路,在脑保护下行CAS。Ⅱb型:因为病变位置低,获得充分颈总动脉显露和满意控制较困难,因此首选CAS,建立通路的策略与Ⅱa型相似,不同点为置入7F长鞘,长鞘到位后,沿硬泥鳅导丝跟进0.035 inch支撑导管,交换0.018 inch导丝(V18 Control,Boston Scientific,美国)并保留至脑保护装置回收,以增强整个过程中长鞘的稳定性。Ⅲ型:优先选择颈动脉切开逆向CAS,若同时存在颈内动脉狭窄,则采用复合手术。
1.3 术后处理及随访 (1)狭窄程度越重,尤其对侧合并重度狭窄甚至闭塞时,术后脑高灌注风险也相应升高。此时术后应严格控制血压,一般控制在140/90 mmHg(1 mmHg=0.133 kPa)以下;同时快速静脉滴注甘露醇125 ml,每12 h 1次,1~2 d,以降低颅压。(2)皮下注射低分子肝素1支(4 000 U),每日1次。(3)口服抗血小板药物:术后6个月内口服阿司匹林100 mg、氯吡格雷75 mg,各每日1次,6个月后改为单用阿司匹林(100 mg/d)。(4)长期控制血脂、血糖和血压,改善生活方式。
1.4 随 访 所有患者于术后3个月、6个月、1年及之后每年随访1次颈动脉超声;对于Ⅲ型病变,采用计算机断层扫描血管造影(computed tomographic angiography, CTA)进行随访。
2 结 果
2.1 基本资料 共入选11例颈总/无名动脉狭窄患者,包括Ⅰ型3例、Ⅱa型5例、Ⅱb型1例、Ⅲ型2例。其中男性8例(72.7%)、女性3例(27.3%),年龄56~86岁,平均年龄(72.6±9.9)岁。1例患者(9.1%)为无症状性狭窄,10例(90.9%)患者为症状性狭窄;1例患者(9.1%)为双侧狭窄,1例患者(9.1%)为单侧闭塞合并对侧狭窄,9例患者(81.8%)为单侧狭窄。术前CTA未见合并颅内动脉狭窄或动脉瘤形成。其中1例为无名动脉全段闭塞合并左颈总动脉开口狭窄;另1例为左侧颈内动脉合并同侧颈总动脉开口狭窄,以及右侧颈内动脉狭窄(先行右侧CAS,再二期行左侧复合手术)。
2.2 术中发现及术后情况
2.2.1 总体情况 3例患者(27.3%)为Ⅰ型弓,6例患者(54.6%)为Ⅱ型弓,1例患者(9.1%)为Ⅲ型弓,1例患者(9.1%)为牛角弓。共4例患者(36.4%)行单纯CEA,其中Ⅰ型和Ⅱa型各2例。4例伴同侧颈外动脉重度狭窄,1例伴髂动脉重度狭窄,2例伴颈总动脉长段重度狭窄。
2.2.2 手术情况 5例患者(45.5%)行单纯CAS,其中Ⅰ型1例、Ⅱa型3例、Ⅱb型1例。其中1例Ⅰ型患者系右侧颈总和颈内动脉重度狭窄,合并左侧颈内动脉闭塞及左侧椎动脉狭窄,术前造影示左侧前循环由右侧代偿,因此选择CAS,以规避了CEA术中阻断带来的潜在缺血风险。2例患者有颈部放疗史。
2例(18.2%)患者行复合手术,均为Ⅲ型。7例行CAS或复合手术的患者共植入9枚支架,长度19~50 mm,平均长度(37.8±8.3) mm。2例患者(18.2%)术后出现大卒中,共同特点为颈总动脉狭窄段长且程度重,斑块负荷量大;大卒中发生在术中后扩之后,表现为对侧肢体偏瘫、意识障碍(昏睡)和失语。其中1例住院期间意识状态好转为清醒,但肢体肌力无明显改善;另1例患者住院期间意识状态无明显改善。
2.2.3 入ICU情况 共7例(63.6%)患者术后入ICU治疗,ICU住院天数为1~20 d,平均(5.1±7.3) d;总住院天数为5~100 d,平均(19.0±28.1) d。
2.3 随访结果 随访1~48个月,平均(7.8±14.1)个月;随访期内,1例术后偏瘫的患者肌力较前改善,意识障碍无明显好转。余患者未发生颅外颈动脉相关神经系统并发症,无须二次干预。
3 讨 论
颅外颈动脉狭窄是导致脑卒中的重要原因之一,最常累及颈内动脉起始段;7%~18%的初发卒中是由颅外颈动脉狭窄导致的[4-5]。累及颈总/无名动脉的病变相对少见,其对于CAS而言的主要不利因素包括2个方面:(1)在脑保护装置安放到位之前,置入长鞘建立通路的过程中触碰到病变而增加斑块脱落致栓塞的风险高;(2)长鞘到位后处于相对低的平面,滑脱风险较高。因此,对于累及颈总/无名动脉的颈动脉狭窄患者,只要情况允许,应优先选择CEA,提高手术的可控性,降低栓塞风险。但是,若同时存在CEA的高风险因素,应优先选择CAS,如Ⅲ型病变、放疗后病变或对侧闭塞的Ⅰ型和Ⅱ型病变。
3.1 针对Ⅰ型病变的治疗策略 对于Ⅰ型病变,通常首选CEA。然而,若存在CEA高危因素时应选择CAS时,所采取的策略是将硬导丝留置于病变下方,导入和安放长鞘。此时省去了导管导丝进入颈外动脉交换的步骤,从而减少了其刮蹭斑块使其脱落致栓塞的风险。然而,该策略的缺点是导丝进入不够深,支撑力不足,长鞘导入易失败。该过程中除观察患者的主动脉弓和颈总/无名动脉形态外,选择合适的硬导丝有助于规避上述不足。该策略常用的硬导丝包括硬泥鳅、Amplatz(根据厂家不同,包括Cordis和Boston Scientific)、SupraCore(Abbott,美国)和Lunderquist(Cook,美国),其中首选头端3 mm、J形、软头长度为6 cm的Amplatz(Boston Scientific),其可增加导丝刚硬节段进入颈总动脉的有效长度(图1)。
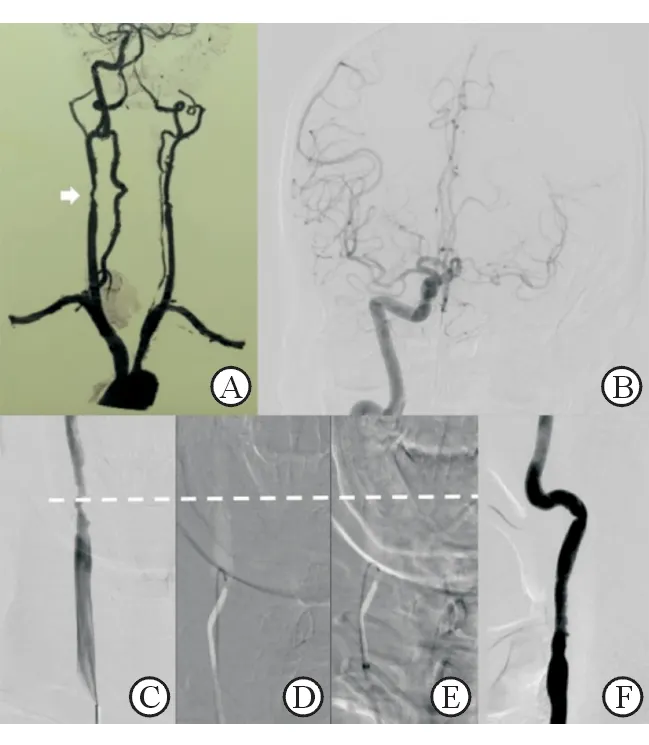
图1 Ⅰ型颈总动脉狭窄
A:术前CTA,提示右侧颈总动脉及颈内动脉狭窄(箭头),合并右侧颈外动脉闭塞和左侧颈内动脉闭塞;B:右侧颅内造影提示,右侧大脑前动脉经前交通动脉部分代偿对侧,提示CEA术中阻断颈动脉所致缺血的风险相对升高,因此选用CAS;C~E:将3 mm J型头,软头总长度6 cm的Amplatz硬导丝留置于病变(虚线)下方,导入和安放长鞘;F:术后即刻造影,显示支架打开满意,贴壁良好
3.2 针对Ⅱ型病变的治疗策略 Ⅱa型病变须要硬导丝超过病变段以提供足够的支撑力。硬泥鳅导丝因兼顾选择性和支撑力,且其所带有的亲水涂层减小了摩擦力和随之带来的斑块脱落风险。操作过程中应注意选择显示最大狭窄程度的球管投射角度,以使导丝通过病变时尽可能避免触碰斑块(图2)。

图2 Ⅱa型颈总动脉狭窄
A:术前CTA提示左颈总动脉上半段重度狭窄(箭头);B:侧位90°造影未能显示最狭窄程度(箭头);C:调整至右前斜41°,显示最狭窄程度(箭头);D:支架植入后即刻造影,显示支架打开满意,贴壁良好
Ⅱb型病变置入长鞘的策略同Ⅱa型。不同之处在于:由于病变水平面更低,能够用于容纳并支撑长鞘的健康颈总动脉更短,在释放保护伞后,仅有1根0.014 inch保护伞导丝作为支撑,导入支架时长鞘可能因为支撑力不足而从颈总动脉弹出,刮擦斑块导致其掉落,同时拉扯保护伞可导致远端颈内动脉痉挛甚至出现夹层,进而引起脑梗死等并发症。采用双导丝策略,即在长鞘就位后,导入V18导丝并留置于颈外动脉,0.018 inch与0.014 inch两根导丝能提高长鞘的稳定性。此时应考虑到支架输送系统外径对于长鞘内径的要求,尽管6F长鞘允许上述“双导丝+支架”通过,但改用7F长鞘更有以下优势:(1)减小支架导入和撤出时的摩擦力,同时使保护伞移位的风险减小;(2)如果发生斑块碎屑脱落堵塞保护伞,可再导入1根5F导管吸栓,7F长鞘可以为其提供更充分、稳定和安全的通路(图3)。
3.3 针对Ⅲ型病变的治疗策略 针对Ⅲ型狭窄的处理策略,左右侧有所区别,右侧以无名动脉开口更常见。两侧处理的共同之处是入路由颈部切开显露颈总动脉和颈内、外动脉,逆行穿刺颈总动脉,以阻断颈内动脉作为脑保护,完成通过颈总/无名动脉开口处病变和支架成形。脑保护性远端阻断选择在颈内动脉而非颈总动脉,以使颈外动脉作为流出道为颈总/无名动脉提供持续流动的血流,使造影结果更好,同时可使潜在脱落的碎屑及时排入颈外动脉。若并存颈内动脉狭窄,则同期先行CEA。
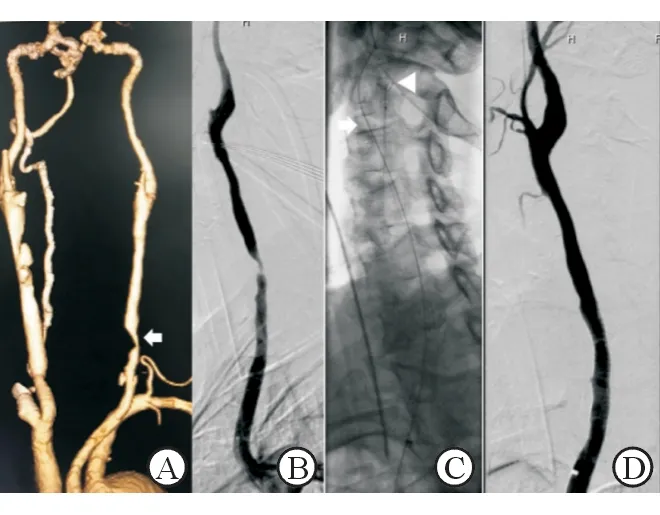
图3 Ⅱb型颈总动脉狭窄
患者有颈部放疗史.A~B: 术前CTA(A)及造影(B),提示左颈总动脉下半段重度狭窄(箭头);C:“双导丝”策略下行颈动脉支架植入(箭头:V18导丝;三角:颈动脉保护伞);D:支架植入后即刻造影显示支架打开满意,贴壁良好
对于无名动脉狭窄,须保留右锁骨下动脉开口,并规避右侧椎动脉栓塞风险。根据病变的具体位置、累及范围、是否为闭塞性病变和是否需要预扩,选择相应策略:(1)对于单纯无名动脉开口处短段病变,一般选择较短的球扩式支架,避免覆盖无名动脉分叉;(2)对于病变累及无名动脉全程者,可以选用2枚小于无名动脉长度的球扩式支架,先于左前斜45°释放近端支架(关注无名动脉开口),确保支架进入主动脉弓部后,换至右前斜45°展开无名动脉分叉,释放远端支架,确保支架末端不超越右锁骨下动脉的开口(图4);(3)单纯右颈总动脉开口处短段狭窄,而无名动脉近端正常时(较少见),可选择右颈总动脉和右锁骨下动脉对吻支架;(4)对于无须预扩的病变,可以直接植入球扩式支架,在扩开病变的同时也将其固定;(5)对于全程闭塞须预扩的病变,可通过右侧肱动脉穿刺并用球囊阻断右锁骨下动脉,以提供椎动脉保护。
本研究中的1例Ⅰ型和1例Ⅱa型患者,在CAS术中后扩后即刻发生大卒中。其共同特点为长段、重度狭窄,呈线样征,提示斑块负荷大,术前造影发现颈动脉内血流速度减慢。其中1例患者近期反复发作TIA,提示斑块不稳定。术前通过磁共振判断斑块性质,对于手术方式的选择及术中注意事项具有重要价值,但目前仍未普遍开展。如果造影提示软斑块或不稳定斑块,即使患者高龄、有患侧颈部放疗或手术史等CEA不利因素,只要不存在CEA的禁忌证,CEA就应作为首选;如果选用CAS,应首选闭环支架,并慎重后扩。

图4 Ⅲ型颈动脉狭窄
患者有颈部放疗史. A~B:术前CTA(A)及造影(B),提示无名动脉闭塞(箭头);C:颈部切开显露颈总动脉和颈内、外动脉,逆行穿刺颈总动脉,阻断颈内动脉作为脑保护;D: 为了兼顾无名动脉开口和分叉部定位,选择2根长度均小于无名动脉长度的球扩式支架,先后释放,用两者的重叠来凑准无名动脉的长度,先将近端支架在左前斜45°下释放,以利于显露无名动脉开口;E:将远端支架在右前斜45°下释放,以利展开无名动脉分叉;F:支架释放后近端稍进入主动脉弓部,远端不超越右锁骨下动脉的开口(箭头)
在累及颈总动脉的人群中,放疗是常见病因之一。而在这部分人群中,CAS与CEA围手术期TIA和脑卒中发生率差异无明显统计学意义。虽然CEA的远期通畅率更高,但是放疗使局部组织层次不清,解剖困难,使CEA术中神经损伤风险增加,同时影响切口愈合[6-9]。因此,对于有放疗史的累及颈总动脉的颈动脉狭窄患者,CAS应作为首选。但放疗史并非CEA的绝对禁忌证[10]。
综上所述,对于颈总/无名动脉狭窄患者,通过选择合理的方法和对应性策略可以获得良好的疗效。操作过程中,尤其当选用CAS时,应避免围手术期脑梗死风险。本研究的局限性主要在于病例数较少。本研究的目的侧重于为此类相对少见的病变提供新的思路和方法。
