AJCC与JSCCR对直肠癌盆腔侧方淋巴结定义演变的解读
2019-05-09陈致奋
陈致奋
(福建医科大学附属协和医院 结直肠外科,福建 福州 350001)
对于直肠癌区域淋巴结的定义,欧美主要根据美国癌症联合会(American Joint Committee on Cancer,AJCC)及国际抗癌联盟(Union for International Cancer Control,UICC)的TNM分期(下文简称:TNM分期),日本则根据日本大肠癌研究会(Japanese Society for Cancer of the Colon and Rectum,JSCCR)的《大腸癌取扱い規約,Japanese Classification of Colorectal Carcinoma》(下文称:JSCCR分期)。直肠癌在盆腔内相关的淋巴结大致可以分为直肠系膜内淋巴结及盆腔淋巴结两大部分,这些淋巴结对于直肠癌来说并不都是区域淋巴结。直肠系膜内的淋巴结,TNM分期及JSCCR分期均认同其是直肠癌的区域淋巴结。但是对盆腔淋巴结(特别是盆腔侧方淋巴结)是否为区域淋巴结,TNM分期及JSCCR分期则有较大的分歧。
是否将盆腔侧方淋巴结定义为区域淋巴结,决定直肠癌手术治疗方式的不同。目前欧美认为直肠癌初始手术无需清扫侧方淋巴结,全直肠系膜切除术(total mesorectal excision,TME)的创始人Heald教授[1]认为“只要学习TME就够了”,他去年在《Diseases of the Colon & Rectum》杂志发表的回忆录中谈到:“Lennart医生后来证实了我毕生对侧方淋巴结的质疑,他判断只有小于0.5%病例的局部复发归因于侧方淋巴结”。但目前在新辅助放化疗及TME技术广泛应用的情况下,直肠癌手术的吻合口局部复发较低,局部复发模式多以侧方淋巴结转移复发为主[2-3]。因此,对于直肠癌的治疗,侧方淋巴结清扫术对降低局部复发率有意义。
不同版本的TNM分期及JSCCR分期对侧方淋巴结是否为区域淋巴结的定义有一个演变过程。这一变化过程,体现了不同研究者对侧方淋巴结清扫术的认可变化。这些修改一般是基于专家共识或盆腔侧方淋巴结对预后影响的相关临床研究。遗憾的是,8个版本的TNM分期(1977—2018)及9个版本的JSCCR分期(1977—2018)对侧方淋巴结未对不同版本定义的修改原因做详细解释,书中亦无标注详细的参考文献以支持修改的观点。
本文简要介绍盆腔侧方淋巴结相关内容在第1~8版TNM分期及不同版本JSCCR分期中的定义演变。TNM的各英文版本分期在其官方网站可以下载,但JSCCR分期在网上无法下载。在国内目前仅有2个JSCCR分期中文版本,分别是陈峻青教授[4]翻译的第2版JSCCR分期和王杉教授[5]主译的第7版修订版JSCCR分期。笔者仅能根据现有中文资料及相关的文献对JSCCR分期相关内容进行解读,文中对JSCCR分期的阐述若有纰漏之处,欢迎读者补充。
1 JSCCR分期中的盆腔侧方淋巴结定义及编号
1.1 JSCCR分期的侧方淋巴结内容变化
TNM分期的N分期根据转移淋巴结数目不同分为N1和N2。JSCCR分期的N分期除了根据淋巴结数目分N1和N2之外(此处与TNM分期相同),如果淋巴结引流区域的主淋巴结发生转移,则N分期为N3。侧方淋巴结被认为是腹膜返折以下直肠癌淋巴结转移的主淋巴结(N3)。
盆腔淋巴结是沿髂内外动脉系统分布的淋巴结,而侧方淋巴结仅是盆腔淋巴结的一部分,不同版本JSCCR分期所规定的侧方淋巴结内容不尽相同。各版本JSCCR分期所包含的盆腔淋巴结涉及:髂内、髂总、闭孔、髂外、骶外侧、骶正中、腹股沟等处淋巴结。在第2版JSCCR分期中,根据直肠分段的不同,这些淋巴结分别属于N2~N4淋巴结。如在第2版:⑴ 下段直肠癌中,髂内、闭孔及骶正中、骶外侧淋巴结属于N2,而髂总属于N3,其他淋巴结则为N4;⑵ 上段直肠癌中,则髂内、闭孔及骶正中、骶外侧淋巴结属于N3,其他淋巴结则为N4[4]。在后来的7~9版中,JSCCR分期则取消了上下段直肠癌的不同侧方淋巴结分组,且取消了N4的分组,N3以外的淋巴结转移被分为M1[5]。其原因可能是因为目前的侧方淋巴结清扫主要用于下段直肠癌,而且上段直肠癌很少发生侧方淋巴结转移,再对上段直肠癌的侧方淋巴结进行分站则无意义。
第7~8版与第9版(2018年7月出版)的侧方淋巴结具体分类亦不相同。第7~8版JSCCR分期中,侧方淋巴结只包括髂内、髂总、闭孔和髂外,而骶外侧、骶正中、腹股沟等处淋巴结被划分为其他淋巴结。究其原因,可能系由于这些淋巴结转移概率较低,且这四组淋巴结若发生转移,即使清扫之,预后仍然差,与清扫作为局域淋巴结的侧方淋巴结的疗效不同。第9版JSCCR分期中的侧方淋巴结则包括内、髂总、闭孔、髂外、骶外侧和骶正中等处淋巴结,腹股沟淋巴结被划分为下方淋巴结,新版JSCCR分期未对此划分的原因进行解释。
1.2 JSCCR分期中盆腔侧方淋巴结的编号变化
JSCCR分期中的直肠上动脉及髂内外动脉相关淋巴结编号用250号以上的号码,这些淋巴结编号的个位数用1表示肠旁淋巴结、用2表示中间淋巴结、用3表示主淋巴结,另外靠近骶骨前方的淋巴结末尾编号用0;髂总动脉以下的淋巴结,右侧标记为R,左侧标记为L[4]。图1为第2版JSCCR分期的淋巴结编号图。图2为第7~8版JSCCR分期大肠淋巴结号码图。第9版的淋巴结编号与第7~8版相同。从中可以看出,不同版本的编号略有不同。在早期的JSCCR分期中,263P(髂内中枢淋巴结)被命名为272,263D(髂内末梢淋巴结)被命名为262,283(闭孔)被命名为282。这些淋巴结在早期被视为中间淋巴结(以2结尾),而在近期被分为主淋巴结(以3结尾)。编号不同,N分期也不同。上文中提到,髂内及闭孔淋巴结在第2版JSCCR分期被分为下段直肠的N2站淋巴结,而在第7版以后则被划分为主淋巴结(N3)。不同版本JSCCR分期的淋巴结编号对比表详见表1。

图1 第2版JSCCR分期的淋巴结编号图[4]Figure 1 Lymph node numbering system of the second edition of JSCCR classification
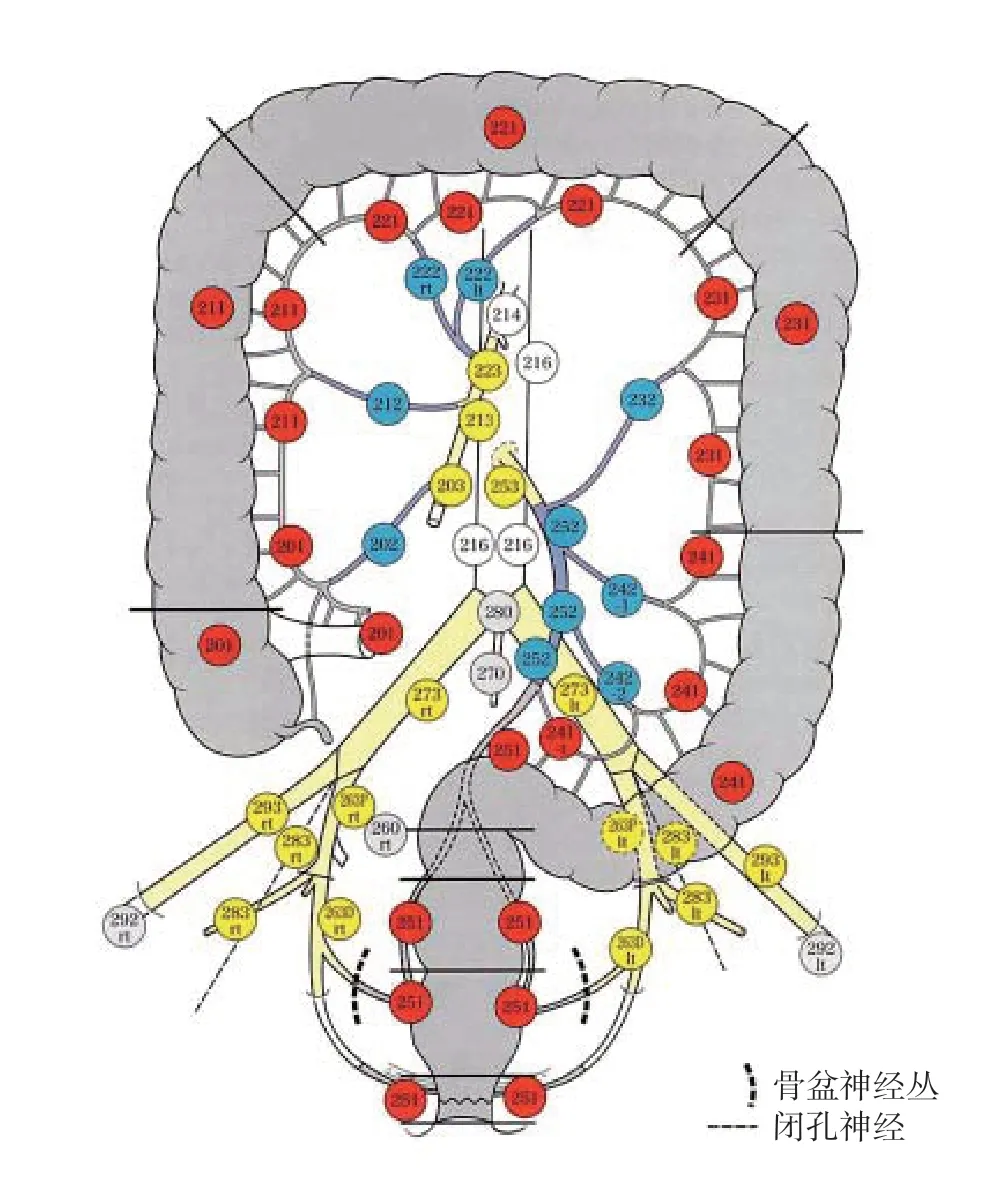
图2 第7~8版JSCCR分期大肠淋巴结号码图 图中红色表示肠旁淋巴结,蓝色表示中间淋巴结,黄色表示侧方(主)淋巴结,白色表示比主淋巴结更接近中枢的淋巴结,灰色表示其他淋巴结Figure 2 Lymph node numbering system of the 7-8th edition of JSCCR classification Red color showing the parenteral lymph nodes, blue color showing the middle lymph lodes, yellow color showing the lateral (main) lymph lodes, white color showing the more central lymph lodes than the main lymph lodes, and grey color showing other lymph lodes
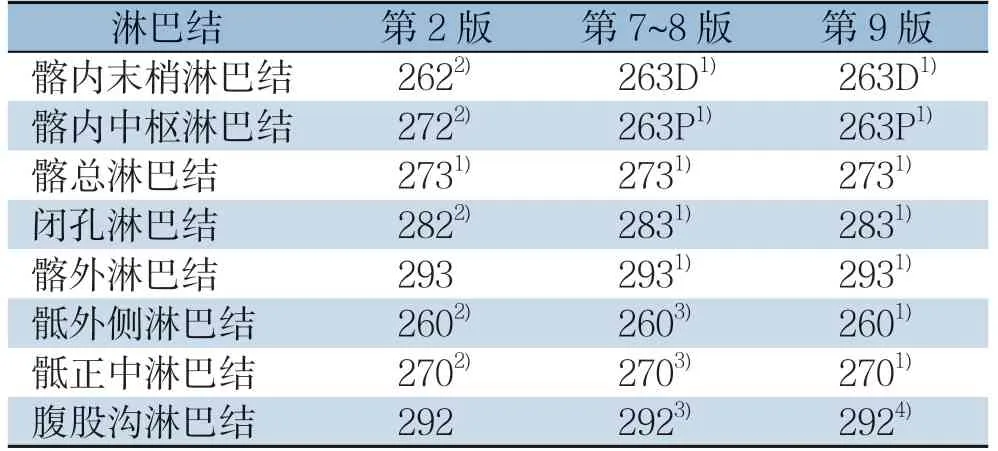
表1 不同版本的JSCCR分期中的盆腔淋巴结号码Table 1 The numbers of the pelvic lymph nodes in different editions of JSCCR classification
2 不同版本TNM分期对盆腔侧方淋巴结的区域淋巴结定义的演变
TNM分期中未有侧方淋巴结概念,但不同版本的TNM分期对盆腔淋巴结是否为区域淋巴结有不同的定义(表2)。各版本TNM分期涉及的盆腔淋巴结包括:骶骨外侧、髂内、髂总、骶前、骶骨岬(Gerota)。其中骶前淋巴结及骶骨岬淋巴结在JSCCR分期中被归为骶正中淋巴结(270)。
第1版及第2版TNM分期里面,髂内、骶骨外侧、髂总及骶骨岬等处淋巴结属于直肠癌的区域淋巴结。第3版到第7版,只规定骶骨外侧、骶前、髂内、骶骨岬等处淋巴结属于区域淋巴结。到了2018年出版的第8版,侧方淋巴结中仅有髂内淋巴结被定义为直肠癌的区域淋巴结。TNM对侧方淋巴结在直肠癌区域淋巴结中的定义变迁,可以看出欧美国家对侧方淋巴结清扫在直肠癌初始治疗中的重视程度越来越低。

表2 不同版本TNM分期对盆腔淋巴结的区域淋巴结地位的变化Table 2 Changes in the regional lymph node status of the pelvic lymph nodes in different TNM classifications
3 对盆腔侧方淋巴结不同定义对直肠癌治疗的影响
3.1 侧方淋巴结转移影响临床分期
对盆腔侧方淋巴结的不同定义,将影响直肠癌的临床分期,进而导致治疗决策的不同。根据第8版的TNM分期,盆腔淋巴结中除髂内淋巴结之外均非区域淋巴结。因此,若临床所发现盆腔淋巴结(髂内淋巴结除外)转移,如髂外淋巴结或髂总淋巴结转移,M分期则为M1a,临床分期至少为IVA期。在欧美,若发现初治时直肠癌侧方淋巴结转移,首选治疗为放化疗。若复发时发现侧方淋巴结肿大,多按照晚期肿瘤治疗,较少进行侧方淋巴结清扫。而在日本,侧方淋巴结仍被视为下段直肠癌的区域淋巴结,为可手术清扫的范围。而且在日本,预防性清扫侧方淋巴结仍是该国大多数治疗中心的常规治疗手段。
日本学者根据对侧方淋巴结的研究认为侧方淋巴结转移的预后与可切除肝肺转移的患者预后相当,其强调预防性侧方淋巴结清扫在直肠癌初始治疗中的地位,而且必须是双侧清扫。根据三间隙清扫理论,常规的TME手术以前在日本不能认为是D3手术,其仅清扫了N1站淋巴结,只能算是D1清扫,要加上双侧侧方淋巴结清扫才能认为是D3[6]。2019年1月JSCCR出版的《大肠癌治疗指南》中仍推荐对腹膜返折以下直肠癌进行预防性清扫(II类推荐;B级证据),临床发现侧方淋巴结阳性的病例则推荐治疗性清扫(I类推荐;C级证据)[7]。
3.2 不同版本JSCCR分期规定的侧方淋巴结清扫范围
不同版本的JSCCR分期对侧方淋巴结的不同定义导致清扫范围的不同。第7版JSCCR分期中的侧方淋巴结只包括263、273、283、293。根据该JSCCR分期,下段直肠癌的D3清扫需要双侧清扫这些淋巴结。由于后来研究发现直肠癌的侧方淋巴结转移主要发生在263及283,更大范围的侧方淋巴结清扫未必能提高远期疗效[8],第8版JSCCR分期则规定清扫双侧263及283组淋巴结即是D3手术[9]。
第9版JSCCR分期的侧方淋巴结较前版增多,同样的清扫程度,侧方淋巴结清扫范围将增大。此外,该版本对D3的定义也做了修改[10]。新的JSCCR分期对淋巴结清扫范围命名包括两部分:向上清扫范围(D)和侧方清扫范围(LD)。如中央和肠轴方向的清扫是D3、双侧清扫全部侧方淋巴结是LD3,手术记录为D3LD3;双侧清扫263D、263P、283则是LD2;若仅行单侧263D、263P、283清扫,则仅为LD1。
新版JSCCR分期对D3定义的改变,可以看出日本学者对侧方淋巴结的认识也开始偏向欧美。目前日本一些癌症中心的临床实践也确实向欧美的指南看齐。笔者通过与日本石原聡一郎医生电邮交流得知,其所在的单位(The University of Tokyo)目前也将术前新辅助放化疗作为局部晚期直肠癌的标准治疗方案,侧方淋巴结清扫只选择性用于治疗性目的。
目前对于侧方淋巴结清扫尚有争议:哪些患者会从预防性清扫中获益?预防性清扫的范围应该多大?单侧预防性清扫是否足够?治疗性清扫需要包括哪些淋巴结?单侧治疗性清扫是否足够?放化疗是否可以取代侧方淋巴结清扫或者缩小清扫范围?这些都还需要进一步研究。
以上是笔者小结的不同版本TNM分期及JSCCR分期对侧方淋巴结的定义演变及思考,希望对读者有所帮助。
