鼻咽癌适形调强放疗后长期幸存者认知功能和生活质量横断面调查
2019-04-15张欣李丛舒小镭龙斌
张欣,李丛,舒小镭,龙斌
400030重庆,重庆大学附属肿瘤医院/重庆市肿瘤研究所/重庆市肿瘤医院 放疗科
鼻咽癌是亚洲东南部的高发肿瘤,我国南方尤为如此[1]。放射治疗是鼻咽癌最主要的治疗方式,可带来较高的局部控制率和总生存率,早期患者5年生存率达92%~98%[2]。随着鼻咽癌患者生存时间延长,放疗后生活质量就显得愈发重要。放射性认知功能障碍是放疗后的常见并发症之一,可导致感知觉、记忆、注意、学习、思维、执行等多种认知功能受损,严重影响患者的生活质量。
既往研究显示,鼻咽癌患者在二维放疗后会出现不同程度的认知功能损害[3-5],多合并放射性脑损伤或脑坏死,且通常在脑MRI或CT显示异常之前即存在放射性认知功能障碍[6]。目前适形调强放射治疗(IMRT)已成为鼻咽癌的标准放疗方式。与传统的二维放疗相比,IMRT可更好地保护邻近脑组织,减少甚至避免认知功能障碍的发生。但目前IMRT对鼻咽癌患者认知功能损伤的状况及其相关影响因素尚不明确。此外,癌症的诊疗过程对社会心理功能常常有潜在的影响[7],其中以焦虑、抑郁最为常见,可能在一定程度上对生活质量和认知功能造成影响。
因此,本研究采用对轻度认知障碍筛查的敏感性和特异性均较高的蒙特利尔认知评估量表(MoCA),联合焦虑、抑郁自评量表及鼻咽癌特异性生活质量量表,探讨鼻咽癌IMRT后长期幸存者的认知功能、情绪变化、生活质量及其相互关系,为减少放疗后认知障碍并提高生活质量提供依据。
1 资料与方法
1.1 研究对象
纳入标准:(1)在本中心诊断和治疗的Ⅰ~Ⅳb期非转移性鼻咽癌(鼻咽癌第7版AJCC分期);(2)年龄18~71岁; (3)均进行鼻咽癌根治性IMRT;(4)在研究期间即2018月4月至2018年8月尚存活; (5)放疗结束后7个月以上。排除标准:(1)调查时出现复发或转移的患者;(2)既往有精神病史、智力障碍、痴呆、使用过抗焦虑抑郁药物。
1.2 放射治疗
6 MV X线调强放疗,仰卧位头颈部热塑膜面罩固定,CT模拟定位。双侧颞叶的勾画基于CT或与MRI融合图像。原发灶及阳性淋巴结剂量69.96~72.60Gy,分割2.12~2.20Gy/F。高危亚临床区域剂量60.80~64.00Gy,分割1.85~2.00Gy/F。低危亚临床区域剂量51.80~54.40Gy,分割1.70~1.85Gy/F。每周放疗5天,共6~7周。
1.3 评估量表
在研究期间(即2018月4月至2018年8月),由同一医师对纳入患者做面对面评估。采用MoCA量表评估认知功能,采用焦虑、抑郁自评量表评估情绪,采用鼻咽癌专用癌症治疗功能评价系统(FACT-NP)评估生活质量。
MoCA量表为国际上认可的使用频率较高的认知功能评估量表之一,作为客观评估量表具有较高的敏感性和特异性[8]。量表内容包括视空间与执行能力、命名、注意力、语言、抽象、延迟记忆和定向力。评估时间约10分钟,满分30分,教育年限<12年的加1分,以矫正文化程度对测试结果的影响。参照既往研究标准,<23分定义为轻度认知功能障碍。分别记录各子项得分及总分。
抑郁自评量表(SDS)和焦虑自评量表(SAS)分别用于评估抑郁症状和焦虑症状,各包括20个条目。每个条目得分1至4分,原始分数被转换成标准化分数。按照中国常模,得分高于50分定义为抑郁症状或焦虑症状。
FACT-NP由通用生活质量量表(FACT-G)和鼻咽癌特异性量表(NPCS)构成,总分172分。FACT-G评估内容包括日常活动、社交/家庭生活、情绪、活动能力;NPCS包括鼻咽癌放疗后口干、听力、味觉等常见毒副反应。
1.4 统计方法
2 结 果
2.1 患者基线资料
总共54例鼻咽癌患者完成各项测试。从放疗结束至填写问卷的中位时间14.5月(7月~6.5年),中位年龄44.5岁(18~71岁)。随访未发现颞叶坏死的影像学表现。基线资料如表1所示。
表1患者基线资料
Table1.CharacteristicsofPatients

VariableNo(n=54)Ratio(%)Gender Male3633.3 Female1866.7Education year ≤62037.0 7~92240.7 10~12713.0 >1259.3Comorbidity Yes35.6 No5194.4Smoking history Yes1527.8 No3972.2Alcohol history Yes47.4 No5092.67th AJCC stage ⅠorⅡ916.7 Ⅲ or Ⅳ4583.3T stage 1 or 23259.2 3 or 42240.7Chemotherapy No23.7 Only concurrent23.7 Idu+Con1833.3 Con+Adj11.9 Idu+ Con+Adj1731.5 Only inducing35.6 Idu+Adj1120.4
Idu: Inducing, Con: Concurrent, Adj: Adjuvant
2.2 认知功能评估
MoCA量表各子项评分如表2所示。经教育水平修正后,MoCA量表总分平均值20.69±4.40,中位值20.5(11~28)。34例(63.0%)存在放疗后轻度认知功能障碍。使用线性回归模型对MoCA量表评分的影响因素进行单因素分析(表3)和多因素分析(表4)。教育水平越高,MoCA量表评分越高(P<0.001)。MoCA量表评分与年龄、性别、吸烟饮酒史、合并症(糖尿病/高血压)、焦虑抑郁评分、AJCC分期、T分期、化疗方式、放疗后时间、生活质量评分均无相关性。
表2MoCA量表评分
Table2.MoCAScores

MoCA subitemMeanRangeVisuospatial/Executive2.88 ± 1.380~5Naming2.48 ± 0.711~3Attention5.13 ± 1.332~8Language1.73 ± 0.920~3Abstraction0.88 ± 0.870~2Delayed recall1.25 ± 1.390~4Orientation5.90 ± 0.315~6Total score19.91 ± 4.5710~28Adjusted total score20.69 ± 4.4011~28
分析每例患者的剂量-体积数据。双侧颞叶的平均剂量Dmean为(14.83±5.4)Gy,最大剂量Dmax为(65.29±7.0)Gy。颞叶受照剂量超过55Gy的体积V55为(1.54±0.7)cm3。颞叶受照剂量超过60Gy的体积V60为(1.10±0.7)cm3。根据颞叶最大剂量将患者分为2组:Dmax≥65Gy和Dmax<65Gy;Dmax≥65Gy组的MoCA量表得分低于Dmax<65Gy组(P=0.001)。根据颞叶受照剂量超过60Gy的体积把患者分为2组:V60≥1.10cm3和V60<1.10cm3;V60≥1.10cm3组的MoCA量表得分低于V60<1.10cm3组(P=0.017)。
表3MoCA量表影响因素的单因素分析
Table3.UnivariateAnalysisofVariablesonMoCAScore
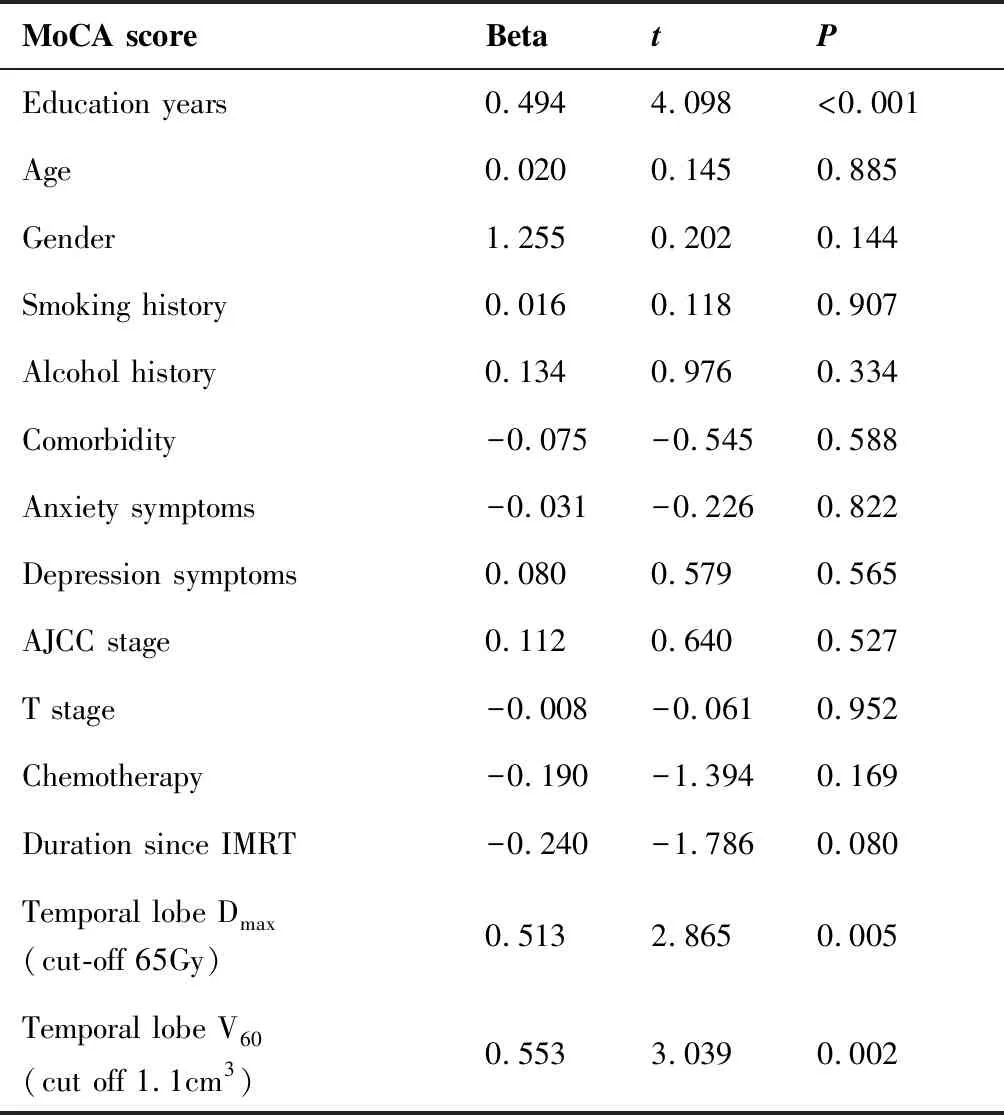
MoCA scoreBetatPEducation years0.494 4.098 <0.001Age0.020 0.145 0.885Gender1.255 0.202 0.144Smoking history0.016 0.118 0.907Alcohol history0.134 0.976 0.334Comorbidity-0.075 -0.545 0.588Anxiety symptoms-0.031 -0.226 0.822Depression symptoms0.080 0.579 0.565AJCC stage0.112 0.640 0.527T stage-0.008 -0.061 0.952Chemotherapy-0.190 -1.394 0.169Duration since IMRT-0.240 -1.786 0.080 Temporal lobe Dmax(cut-off 65Gy)0.5132.8650.005Temporal lobe V60(cut off 1.1cm3)0.5533.0390.002
表4MoCA量表影响因素的多因素分析
Table4.Multiple-factorAnalysisofVariablesonMoCAScore

VariableBetatPEducation years0.5724.673<0.001Gender-0.007-0.0590.954Chemotherapy0.1801.5200.146Duration since IMRT-0.122-1.0190.322Temporal lobe Dmax(cut-off 65Gy)0.4874.0650.001Temporal lobe V60(cut off 1.1cm3)0.3152.6160.017
2.3 焦虑抑郁评估
焦虑量表评分平均值34.78±7.39,中位值35(19~52),焦虑症状(≥50分)1人(1.9%)。抑郁量表评分平均值34.78±9.43,中位值35(20~59),抑郁症状(≥50分)4人(7.4%)。
2.4 生活质量评估
FACT-NP及其各子项评分如表5所示。线性回归模型单因素分析显示,性别、焦虑状态、抑郁状态是FACT-NP、FACT-G、NPCS评分的影响因素(表6)。多因素分析显示,FACT-NP、FACT-G、NPCS在抑郁者中的评分更低(表7)。单因素分析及多因素分析均显示生活质量评分与年龄、放疗后时间、MoCA量表评分无相关性。
表5FACT量表评分
Table5.FACTScores
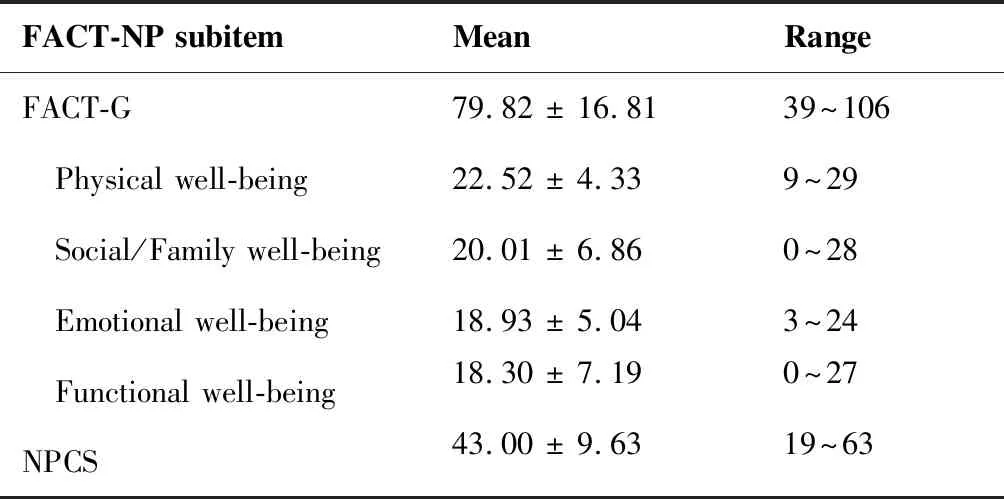
FACT-NP subitemMeanRangeFACT-G79.82 ± 16.8139~106 Physical well-being22.52 ± 4.339~29 Social/Family well-being20.01 ± 6.860~28 Emotional well-being18.93 ± 5.043~24 Functional well-being18.30 ± 7.190~27NPCS43.00 ± 9.6319~63
表6生活质量量表影响因素的单因素分析
Table6.UnivariateAnalysisofVariablesonQOLScore
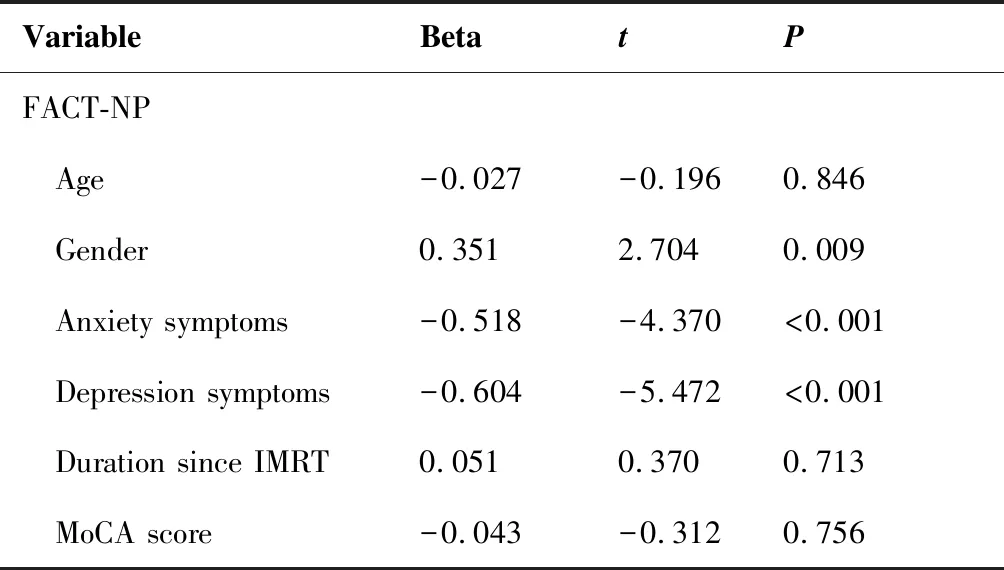
VariableBetat PFACT-NP Age-0.027 -0.196 0.846 Gender0.351 2.704 0.009 Anxiety symptoms-0.518-4.370<0.001 Depression symptoms-0.604-5.472<0.001 Duration since IMRT0.051 0.370 0.713 MoCA score-0.043-0.3120.756

VariableBetat PFACT-G Age-0.003 -0.020 0.984 Gender0.373 2.899 0.005 Anxiety symptoms-0.500-4.162<0.001 Depression symptoms-0.550-4.743<0.001 Duration since IMRT0.013 0.096 0.924 MoCA score-0.001-0.0050.996NPCS Age-0.064 -0.464 0.645 Gender0.241 1.789 0.079 Anxiety symptoms-0.444 -3.574 0.001 Depression symptoms-0.576-5.083<0.001 Duration since IMRT0.107 0.776 0.442 MoCA score-0.109-0.7880.434
表7生活质量量表影响因素的多因素分析
Table7.Multiple-factorAnalysisofVariablesonQOLScore
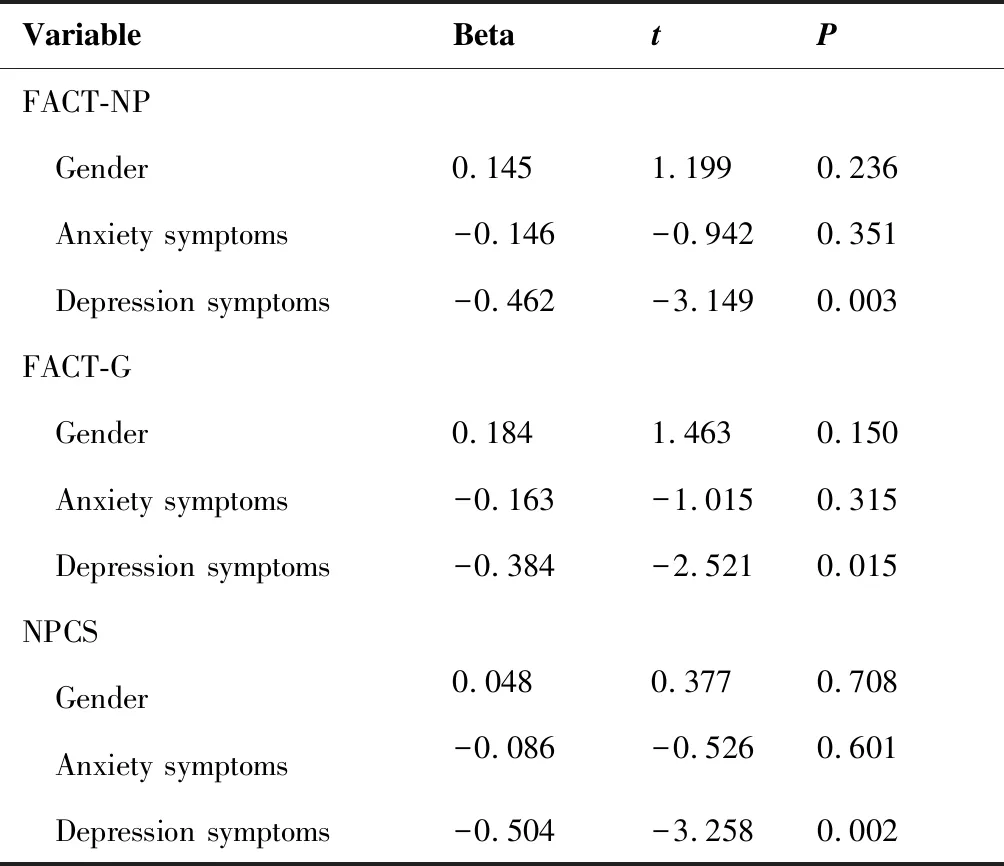
VariableBetatPFACT-NP Gender0.1451.1990.236 Anxiety symptoms-0.146-0.9420.351 Depression symptoms-0.462-3.1490.003FACT-G Gender0.1841.4630.150 Anxiety symptoms-0.163-1.0150.315 Depression symptoms-0.384-2.5210.015NPCS Gender0.0480.3770.708 Anxiety symptoms-0.086-0.5260.601 Depression symptoms-0.504-3.2580.002
3 讨 论
鼻咽癌患者放疗后可长期生存。但随着放疗后存活时间延长,晚期并发症逐渐出现,严重影响患者生活质量。由于鼻咽解剖位置靠近颅底,双侧颞叶中下部常位于照射范围内。既往基于二维放疗时代的研究已证实,鼻咽癌患者放疗后存在放射性认知功能障碍。近年来随着IMRT普及,颞叶受照射剂量明显减少[9],患者无放射性脑病或颅神经损伤发生[10],从而减少或避免了认知功能损伤。但目前关于IMRT对鼻咽癌患者认知功能影响的研究较少。一项来自广西的前瞻性研究采用Das-Naglieri认知评估系统对鼻咽癌患者IMRT前后1周的认知功能进行了对比,但因随访时间太短,未发现放疗后认知障碍[11]。另一项中国台湾的前瞻性研究采用MMSE量表和长谷川痴呆量表在IMRT后12月及26月对鼻咽癌患者进行测试,并分析颞叶剂量与认知功能下降的关系[12]。加利福尼亚大学的一项研究采用认知自评量表(FACT-Cog)对鼻咽癌长期幸存者进行横断面调查,分析了放疗后不同时间组别之间生活质量和认知功能的差异[13]。但上述研究中采用的认知测评量表MMSE对轻度认知障碍的筛查敏感性较差,自评量表FACT-Cog存在主观性。为此,本研究进行了一项鼻咽癌IMRT后长期幸存者认知功能和生活质量的横断面调查,采用对轻度认知障碍的筛查敏感性更高且科学客观的MoCA量表,揭示了放疗后认知功能障碍及生活质量的影响因素。
本研究在随访中未发现患者颞叶坏死的影像学改变,然而63%的鼻咽癌患者出现放疗后轻度认知功能障碍,远高于国外类似研究。2016年和2017年ASTRO的摘要采用同样的评价指标(MoCA评分<23定义为轻度认知障碍),发现轻度认知障碍的患者比例分别为34%和32%[14-15]。可能原因是国外研究纳入的患者教育水平更高,高中及以上教育水平的患者比例远高于本研究(83.0%vs22.3%)。
IMRT治疗计划对本研究中每位患者的颞叶进行了剂量限制。但在某些情况下(如海绵窦受侵),放疗靶区必须覆盖一部分颞叶,故患者可能会受到较高的照射剂量。我们分析了颞叶受照剂量与认知功能损伤的相关性,得出Dmax≥65Gy或V60≥1.10cm3是认知功能损伤的危险因素。台湾的研究显示鼻咽癌患者放疗后,颞叶Dmean>36 Gy 或 V60>10%时,认知功能评分下降最明显[12]。在头颈部肿瘤患者放疗中,左侧颞叶Dmax≥67.3Gy或右侧颞叶Dmax≥64.3Gy是放疗后认知功能下降的危险因素[16]。颞叶Dmax≤60Gy或V65≤1%是美国放射治疗协作组(RTOG)推荐的颞叶的耐受剂量。综上,鼻咽癌患者颞叶受照剂量或体积与认知功能损伤的关系密切,但缺乏统一的限制标准。
放疗后认知功能损伤的病理生理过程之一为血管损伤[17]。放疗对血管损伤的典型特征和损伤机制与高血压相似,其他相关因素包括糖尿病和吸烟。本研究显示认知功能下降与高血压、糖尿病和吸烟无相关性,与国外的类似研究结果一致[18]。可能原因是本研究中合并高血压、糖尿病的患者数太少(仅3人),存在统计偏倚。
焦虑和抑郁是肿瘤患者最常见的心理问题,本研究采用国际上通用的焦虑/抑郁自评量表,按照中国常模,得分高于50分定义为抑郁症状或焦虑症状。本研究中仅1.9%的患者有焦虑症状,7.4%有抑郁症状。广西的研究显示鼻咽癌患者IMRT后焦虑症状和抑郁症状的比例分别为19.6%和39.2%[11],远高于本研究。可能原因是其测评时间为放疗后1周,而本研究测评时间最短为放疗后7月,说明随着时间的延长,患者患病初期及治疗时的焦虑抑郁状态逐渐消失。
鼻咽癌患者放疗后常出现口干、听力下降、吞咽障碍、疲乏、鼻塞等副反应,影响生活质量[2]。影响癌症患者生活质量的因素包括年龄、疾病特征、性别、社会经济状况、心理因素、营养状况等[19-20]。本研究结果显示抑郁者生活质量更差,与既往研究结果一致。
本研究存在一定的局限性。首先,回顾性研究缺乏放疗前认知水平的基线资料,不能明确普遍的轻度认知障碍是由放疗所致,还是由于纳入患者的教育水平较低。其次,本研究中纳入患者距离放疗间隔较短,未能分析认知水平和生活质量随着放疗后时间的延长而发生的动态变化。
总之,鼻咽癌IMRT后长期幸存者轻度认知功能障碍较为常见,与教育水平和颞叶受照剂量相关。长期幸存者焦虑抑郁状态虽不常见,但影响其生活质量。需进一步的前瞻性研究明确其影响因素,为减少放疗后认知障碍及改善生活质量提供依据。
作者声明:本文第一作者对于研究和撰写的论文出现的不端行为承担相应责任;
利益冲突:本文全部作者均认同文章无相关利益冲突;
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统学术不端检测;
同行评议:经同行专家双盲外审,达到刊发要求。
