儿童眶蜂窝织炎23例临床分析及文献复习
2019-04-10耿竹馨胡惠丽陈天明
耿竹馨, 朱 亮, 胡 冰, 胡惠丽, 郭 欣, 陈天明, 董 方, 刘 钢
眶蜂窝织炎是发生于眶内软组织的急性化脓性炎症,发病率较低,可发生于任何年龄,主要侵犯儿童[1]。儿童因免疫力低下,感染后病情重,可致永久性视力丧失,并通过颅内蔓延或血流感染而危及生命[2]。病原菌以葡萄球菌和链球菌属多见,且病原菌耐药情况严峻,应引起重视。本研究总结2014年1月-2016年11月北京儿童医院感染内科收治的眶蜂窝织炎的临床病例诊治情况并行文献回顾,总结儿童眶蜂窝织炎的临床特征。
1 材料与方法
1.1 临床资料
收集我科2014年1月-2016年11月收治的眶蜂窝织炎患者的临床资料。眶蜂窝织炎的诊断标准为:①临床表现,眼眶软组织或眼眶深部的红肿热痛,眼球突出,眼球运动障碍以及合并颅内感染等;②实验室检查,血白细胞(WBC)计数、中性粒细胞比例升高,C反应蛋白(CRP)升高,红细胞沉降率(ESR)升高;③影像学检查,眼睑增厚,眶隔软组织密度高并增厚,眶内结构异常等[3]。
1.2 方法
1.2.1 病例收集 通过查阅病例收集23例患儿的临床资料,包括一般资料(性别、年龄、住院时间、基础疾病等),主要临床表现(发热、咳嗽、流涕、眼眶红肿、眼球突出等),实验室检查(外周血WBC计数、中性粒细胞比例、CRP、ESR、病原学检查等),影像学检查(眼眶B超、CT、MRI)。
1.2.2 病原培养方法 本组中21例行血培养,10例双份普通培养,4例双份普通+双份厌氧培养,4例双份普通+单份厌氧培养,1例单份普通培养,1例双份普通+双份厌氧+双份真菌培养,1例双份厌氧+双份真菌培养。同一患儿不同血培养方式基本做到同时采血,仅2例厌氧培养为普通培养采血后6 h。8例行鼻咽/眼分泌物普通细菌培养,标本采集均在入院后24 h内。2例脓肿引流标本均行普通、厌氧及真菌培养,采样时间分别为入院后25 h和34 h。
1.2.3 统计学方法 采用SPSS 22.0统计学软件进行分析,经正态分布检验,计数资料用n(%)表示,计量资料用(±s)表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
本组病例中男13例(57%),女10例(43%);平均年龄为3.7岁,年龄最小为1月龄,最大为12岁3个月,<5岁19例(83%),≥5岁4例(17%)。发病季节主要见于秋冬季(15例,65%)。
2.2 病因、致病途径及病原培养结果
本组病因包括:鼻窦炎13例(57%),上呼吸道感染3例(13%),颌面部感染2例(9%),肛周脓肿、支气管炎、额部撞伤、口腔感染、泪腺炎各1例。致病途径包括眼眶周围组织感染蔓延17例(74%),血流感染5例(22%)及额部撞伤1例(4%)。血培养阳性5例(24%):培养得细菌有肺炎链球菌、MRSA、星座链球菌、铜绿假单胞菌、表皮葡萄球菌各1例;眼/鼻分泌物细菌培养阳性5例:MRSA 2例,凝固酶阴性葡萄球菌、草绿色链球菌、铜绿假单胞菌各1例;脓液细菌培养阳性2例:MRSA、脑膜败血伊丽莎白菌、屎肠球菌混合感染1例,啮蚀艾肯菌、模仿葡萄球菌混合感染1例。
2.3 实验室检查
本组中不同感染类型入院时外周血WBC总数、中性粒细胞比例及CRP差异无统计学意义(见表1)。23例外周血WBC总数均值为(20.3±1.9)×109/L,中性粒细胞比例均值为0.657±0.046,CRP均值为(83.3±10.8)mg/ L;ESR均值为(30.0±6.1)mm/h。19例患儿予以免疫球蛋白(Ig)系列检查,1例患儿体液免疫功能低下(IgA 72 mg/L,IgG 1.78 g/L,IgM 121 m g/ L,IgE 1 800 IU/L)。
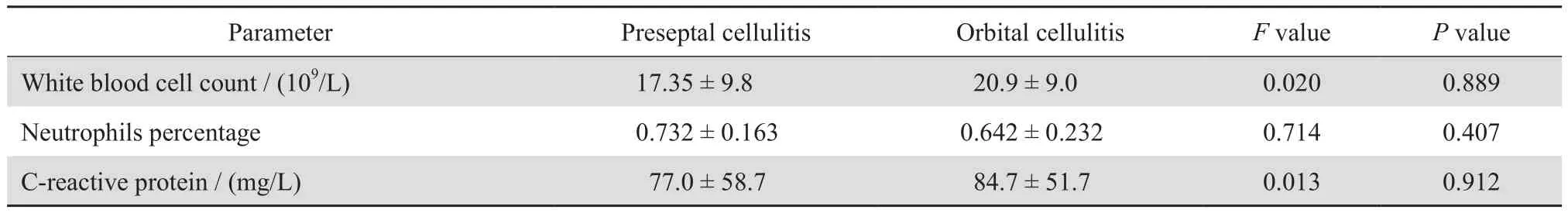
表1 不同感染类型实验室结果比较Table 1 Laboratory results of patients with preseptal cellulitis or orbital cellulitis
2.4 主要临床和影像学表现
本组病例在病初表现为不同程度的发热、咳嗽、流涕及眼眶红肿。眼球突出、眼球活动受限及角膜炎仅为眼眶蜂窝织炎表现。眼眶CT检查22例,眼眶超声检查17例,眼眶MRI检查12例,其中8例同时行CT、MRI和超声检查。CT显示眶壁骨质模糊3例;MRI显示长T1、长T2信号,MR弥散加权成像(DWI)弥散受限提示眼眶蜂窝织炎,CT和MRI在鼻窦炎诊断上无差异;超声明确显示组织肿胀范围及脓腔大小4 例。
2.5 并发症
本组病例中血培养阳性5例,经临床判断血流感染4例;化脓性脑膜炎1例,该患儿脑脊液细胞数增高,神经系统体征阳性,头颅MRI示硬膜下、大脑镰旁及小脑幕下积脓,脑脊液培养阴性,血培养为星座链球菌,临床诊断化脓性脑膜 炎。
2.6 治疗与转归
本组经验用药有碳青霉烯类14例(61%),头孢菌素类9例(39%),万古霉素9例(39%),夫西地酸5例(22%),利奈唑胺3例(13%),替考拉宁1例(4%),对疑有厌氧菌感染用甲硝唑7例(30%);常用的药物联合为万古霉素+碳青霉烯类7例(30%),夫西地酸+碳青霉烯类4例(17%),利奈唑胺+碳青霉烯类2例(9%)。在病原明确前22例好转,1例无好转,后该病原明确为铜绿假单胞菌,调整为β内酰胺酶抑制剂联合碳青霉烯类治疗后好转。
本组3例眼眶蜂窝织炎患儿接受外科治疗,其中2 例混合感染脓肿体积较大行脓肿切开引流术,1 例铜绿假单胞菌感染眼角皮肤坏死行右眼睑和眶深部清创术加睑缘缝合术,患儿术后体温降至正常,外周血象及局部症状改善。
2.7 文献复习总结
检索2006年至今已发表的中英文文献。中文文献关键词:眶蜂窝织炎、儿童、葡萄球菌、链球菌,检索万方数据库得到14篇相关文献。英文文献关键词:preseptal cellulitis, orbital cellulitis,children,Staphylococcus,Streptococcus,检索Cochrane Library临床数据库,得到文献127篇,其中有19篇包括成人数据,总结儿童眶蜂窝织炎临床特征。选取文献报道中有病原培养结果的17篇报道,按照时间顺序列表,见表2。
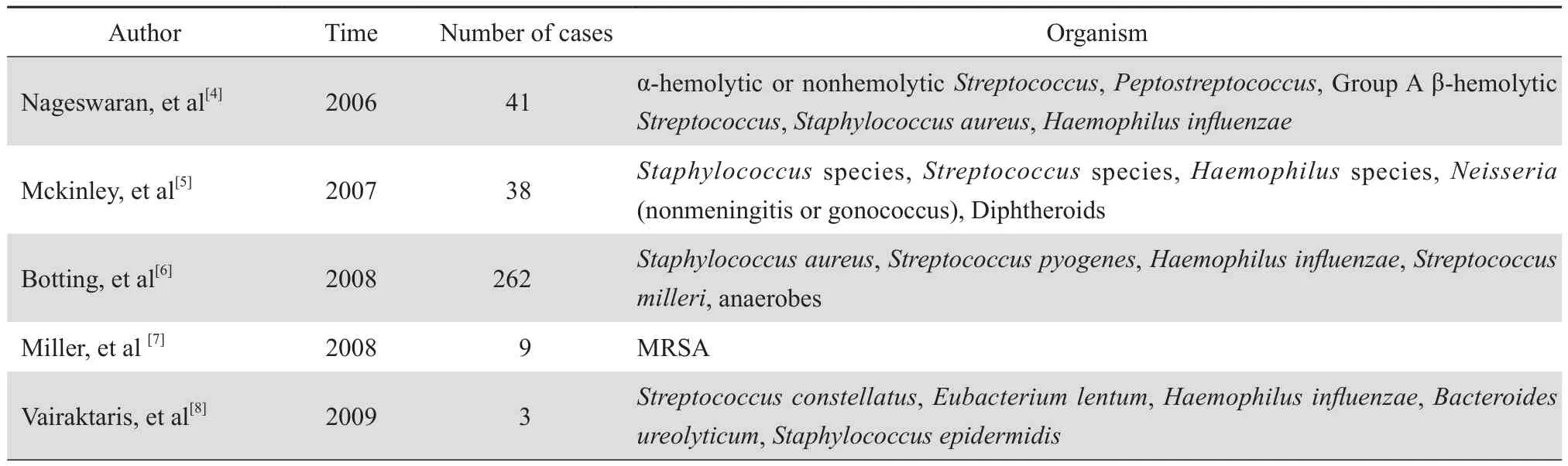
表2 眶蜂窝织炎相关文献复习总结Table 2 Summary of pathogens reported in case series of orbital cellulitis

表2 (续)Table 2(continued)
总结既往文献报道:儿童眶蜂窝织炎的致病菌以葡萄球菌和链球菌属为主。葡萄球菌属中以金黄色葡萄球菌、凝固酶阴性葡萄球菌、表皮葡萄球菌、模仿葡萄球菌多见,链球菌属中以米勒链球菌、肺炎链球菌、草绿色链球菌多见。
3 讨论
儿童眶蜂窝织炎的主要病因是鼻窦炎和上呼吸道感染,5岁以下多见,好发于秋冬季节[21],与上呼吸道感染和鼻窦炎高发季节一致[11]。其主要致病途径为:①局部感染蔓延,包括鼻窦炎、口腔及颌面部感染、泪腺炎等,本组中鼻窦炎较多,13例(57%);②外伤,本组中1例外伤无开放性伤口;③血流感染播散,本组中可见肛周脓肿引起眶蜂窝织炎。本组病例发病原因及致病途径与文献报道一致[11]。
Seltz等[13]认为,血和脓液培养阳性病原菌是致病菌,分泌物培养结果需要仔细辨别感染与定植。Mckinley等[5]研究提示病情进展或药物治疗效果欠佳时行脓液培养,病原阳性率较高。本组血培养阳性率为24%(5/21),分泌物培养阳性率(5/6),脓液培养2例均为阳性;分泌物及脓液培养阳性率高于血培养。但本组中1例血培养表皮葡萄球菌阳性,再次血培养及眼分泌物培养均阴性,考虑为细菌定植,可见血培养阳性也需判断是否污染;2例血培养阴性,分泌物及脓液培养MRSA、脑膜败血伊丽莎白菌、屎肠球菌、啮蚀艾肯菌阳性考虑为病原菌,凝固酶阴性葡萄球菌和草绿色链球菌考虑为定植。因此,当病情进展时,分泌物和脓液培养结果对病原判断有参考价值。
Peña等[16]研究发现MRSA感染有增加趋势。Mckinley等[5]报道中MRSA占金黄色葡萄球菌的75%。Mathias等[22]分析眼分泌物及脓液MRSA阳性眼眶蜂窝织炎病例,发现MRSA感染多无上呼吸道感染及鼻窦炎病史,临床表现为多发泪腺脓肿或眼眶脓肿。本组3例MRSA阳性患儿起病急,中高度发热,在眼眶或原发病灶部位有脓肿形成,但影像学检查均提示鼻窦炎征象,因本组病例数少,未能总结MRSA感染特点,MRSA感染致眶蜂窝织炎的特点仍需进一步研究。
肺炎链球菌感染致眶蜂窝织炎多见于3岁以下儿童,病变部位呈紫罗兰色[23],无眼球突出和眼肌麻痹[24]。国内报道仅有少数的肺炎链球菌阳性,无明显特异性临床表现,本组中1例患儿血培养肺炎链球菌阳性,临床表现为急性鼻窦炎和眶隔前蜂窝织炎。
星座链球菌致儿童眶蜂窝织炎仅有少数病例报告,但该菌感染后疾病进展快、病情重。Ball等[25]、Nakao等[26]报道星座链球菌致眶蜂窝织炎分别伴有筛骨、上颌窦骨膜下脓肿和海绵窦血栓形成。本组1例患儿血培养为星座链球菌阳性,伴有硬膜下、大脑镰旁及小脑幕下积脓,病情进展迅速,甚至出现惊厥持续状态。因此,星座链球菌致眶蜂窝织炎需引起临床重视。
铜绿假单胞菌感染眼部可引起结膜炎、泪囊炎、泪腺炎、眶蜂窝织炎及眼内炎等,可发生坏疽性溃疡,但很少见于眼睑皮肤[27]。Rosser等[28]报道1例儿童IRAK-4基因纯合突变,铜绿假单胞菌感染致眼眶蜂窝织炎,眼角皮肤坏死。本组1例血培养阳性的眶蜂窝织炎患儿,眼角皮肤坏死,体液免疫缺陷,伴有多脏器受累和骨髓抑制,病情危重。可见,铜绿假单胞菌感染病情发展迅速,眼部症状严重,应注意患儿存在免疫缺陷。
眶蜂窝织炎可分为眶隔前蜂窝织炎和眼眶蜂窝织炎[29]。眼眶蜂窝织炎可经眶隔前蜂窝织炎蔓延扩散导致,也可经鼻窦炎等直接导致,当眼睑肿胀严重不能睁眼时,CT检查十分必要[21],当考虑颅内感染或者患儿临床表现与CT不符时应考虑检查头颅MRI[30]。本组中1例患儿眼眶肿胀伴头痛,伴有神经系统阳性体征及抽搐,头颅CT及MRI显示左额顶枕叶脑膜脑炎,硬膜下、大脑镰旁及小脑幕下积脓。因此,及时CT、MRI检查可以全面、客观显示病变范围及毗邻结构情况 ,是眼眶蜂窝织炎临床诊断的重要手段[31]。
《儿童感染性疾病蓝皮书》[32]推荐轻度眶隔前蜂窝织炎口服阿莫西林-克拉维酸钾复合物或者第一代头孢菌素,考虑为金黄色葡萄球菌用氟氯西林或克林霉素治疗,病情严重或治疗48~72 h效果欠佳时静脉用药,眼眶蜂窝织炎应及时静脉用药。Brook[33]建议:考虑厌氧菌感染应联合甲硝唑,考虑为MRSA感染首选万古霉素或利奈唑胺,然后根据药敏结果调整抗生素。药物治疗需联合外科治疗的危险因素包括:年龄>9岁、眼球突出、眼球运动受限及眼压增高[34]。本组2例眼眶脓肿手术治疗患儿,眼球突出明显,眼球运动受限,脓肿较大,切开引流后好转。因此,对于眼球突出明显,眼球运动受限,体积较大的脓肿应争取早期切开引流。
综上所述,儿童眶蜂窝织炎多见于5岁以下儿童,鼻窦炎和上呼吸道感染为主要病因,发热伴眼眶红肿为主要临床表现,当眼睑肿胀严重时,影像学检查有助于明确诊断。经验性抗生素选择应覆盖葡萄球菌和链球菌属(如第一代头孢菌素类,阿莫西林-克拉维酸钾),考虑厌氧菌感染应联合甲硝唑,病情进展应考虑耐药菌感染,应避免过度用药,并积极进行血、分泌物及脓液培养确定致病菌,较大脓肿及时切开引流。早期诊断,合理使用抗生素和及时的外科治疗是治愈的必要条件。
