东莞市某院医院感染病原菌分布情况及耐药性分析*
2019-04-09张隐妹林志坚潘春予
张隐妹,林志坚,潘春予
(东莞市第三人民医院,广东 东莞 523326)
医院感染是指住院患者在医院内获得的感染,包括住院期间发生的感染和在医院内获得出院后发生的感染,但不包括入院前已开始或入院时已存在的感染。医院感染管理日益受到卫生管理部门的高度重视,多重耐药菌的治疗是临床医学面临的一个难题。由于抗菌药物的不规范使用,出现多重耐药细菌甚至泛耐药细菌,给临床诊治工作带来了新的困难和挑战,需要引起医院的高度重视。为了有效减少多重耐药菌株的出现,控制医院感染的发生,需要及时准确地了解医院病原菌的分布及其耐药情况,以促进临床更加合理地使用抗菌药物[1]。本研究回顾性分析我院2016年1月~2017年12月分离的591株医院感染病原菌分布、标本种类以及耐药性情况,为临床合理使用抗菌药物,减少医院感染发生提供理论依据。现报告如下。
1 材料和方法
1.1材料来源收集本院2016年1月~2017年12月分离的所有医院感染病原菌,除外重复菌株,共获取591株医院感染病原菌。
1.2试验耗材血琼脂平板、巧克力琼脂平板和水解酪蛋白琼脂平板由广州迪景科技有限公司提供,严格按照全国临床检验操作规程进行细菌培养、分离和鉴定;细菌鉴定和药敏试验系统使用法国梅里埃公司提供的VITEK-2 Compact系统,根据美国临床实验室标准化协会(CLSI)制定的标准分析结果。
1.3质控菌株大肠埃希菌ATCC25922、金黄色葡萄球菌ATCC25923、肺炎克雷伯菌ATCC700603、肺炎链球菌ATCC49619、铜绿假单胞菌ATCC27853。质控菌株由美国标准生物品收藏中心提供。

2 结 果
2.1病原菌构成比例医院感染病原菌大多来源于伤口分泌物,其余依次是尿液、痰、全血等。见表1、表2、表3。
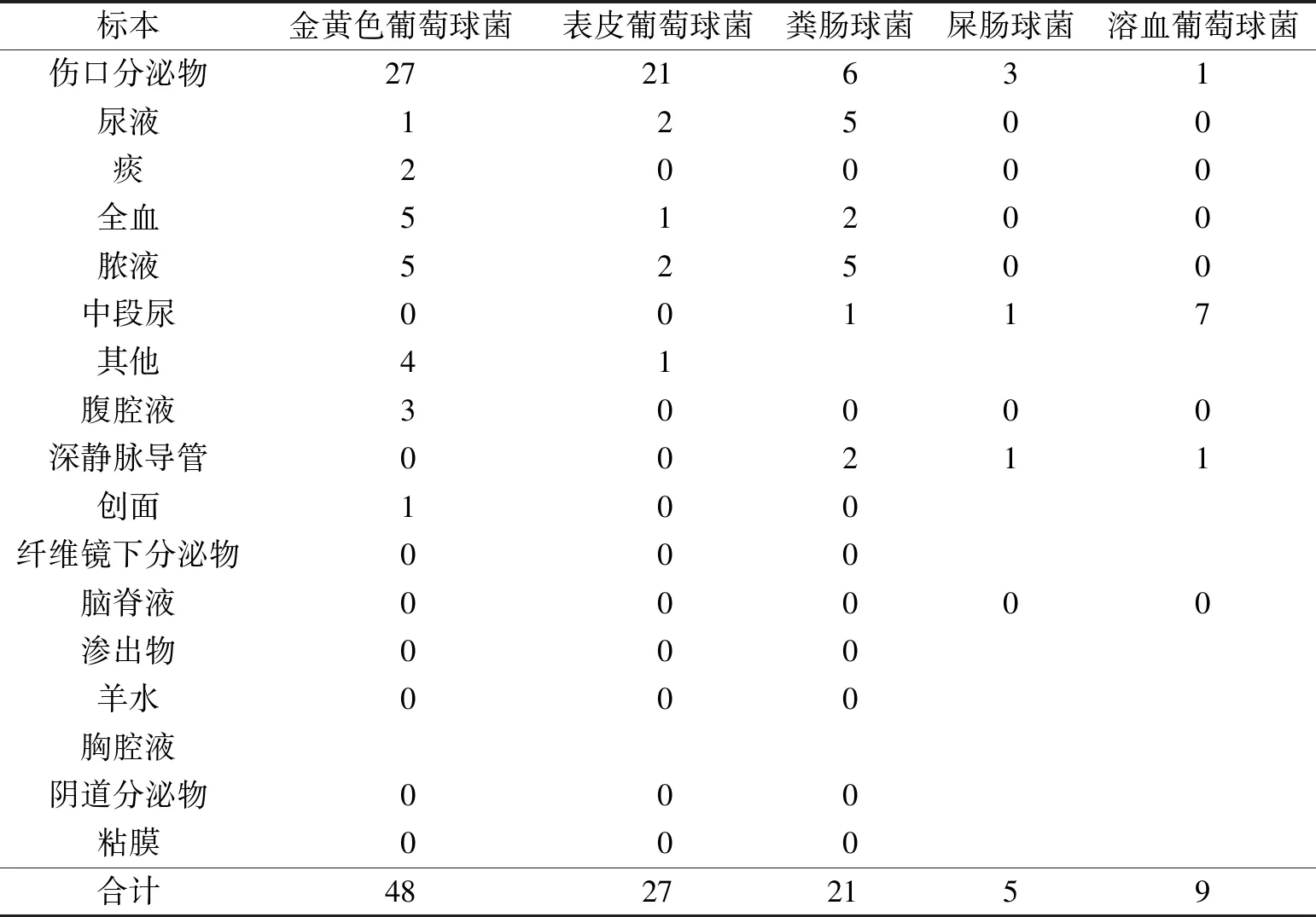
表1 革兰阳性菌分布
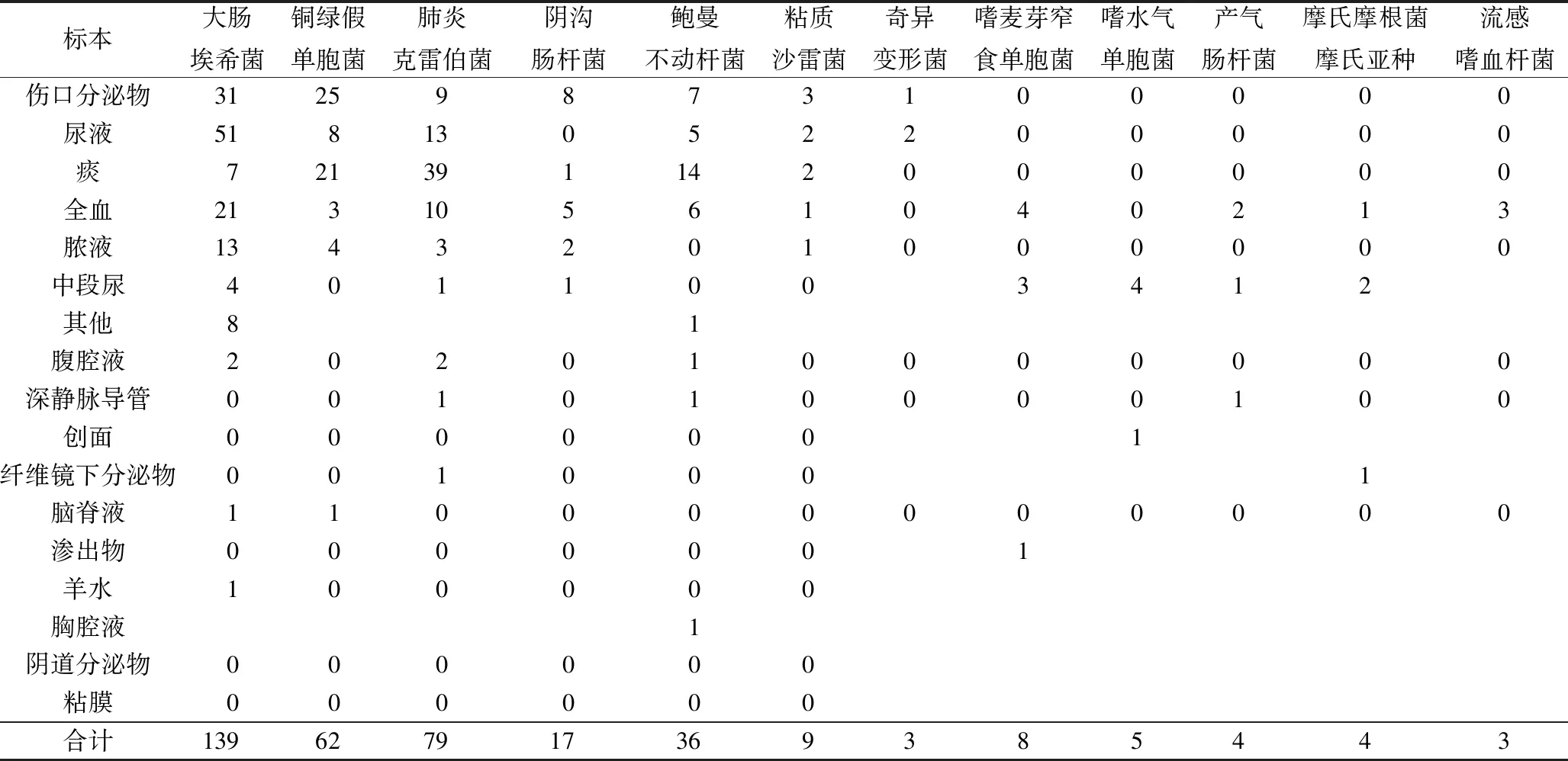
表2 革兰阴性菌分布
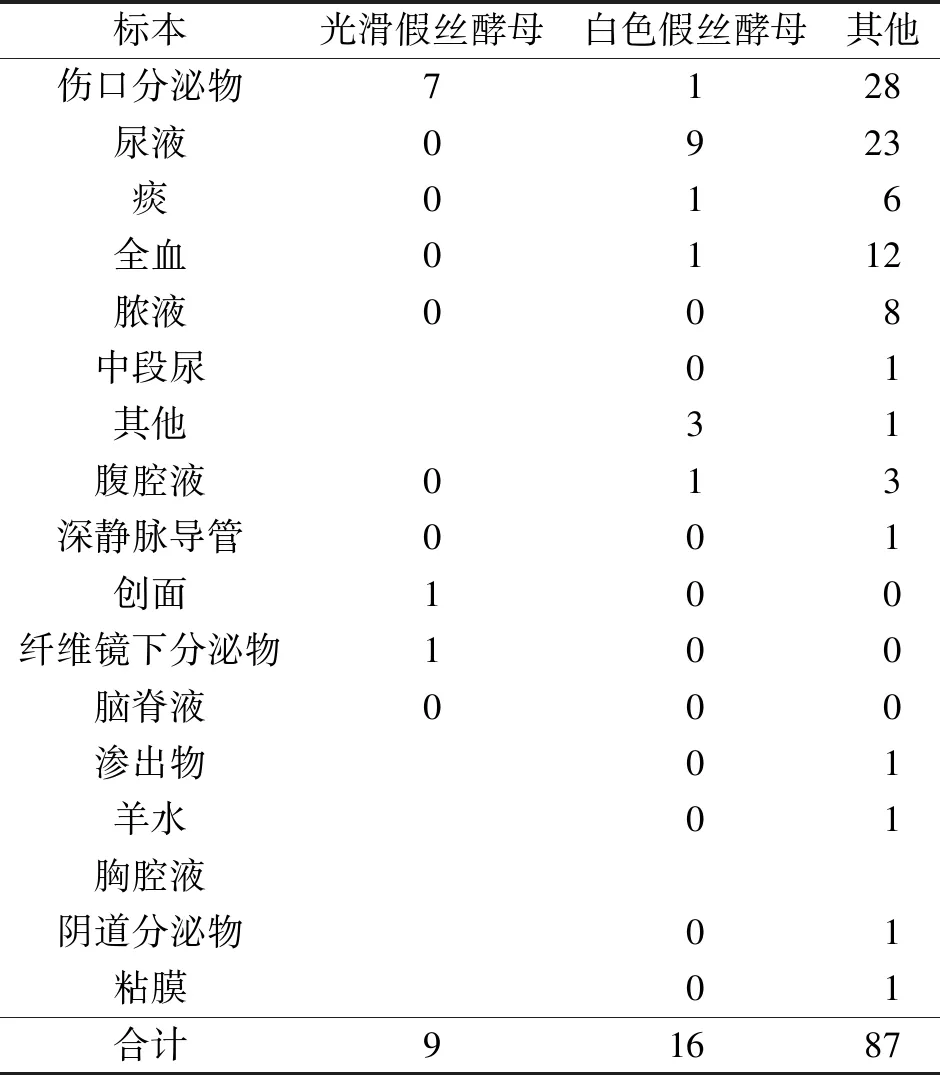
表3 真菌及其他
2.2病原菌分布分离的病原菌主要是革兰阴性菌(77.16%),革兰阳性菌(18.61%),真菌(4.23%)。见表4。
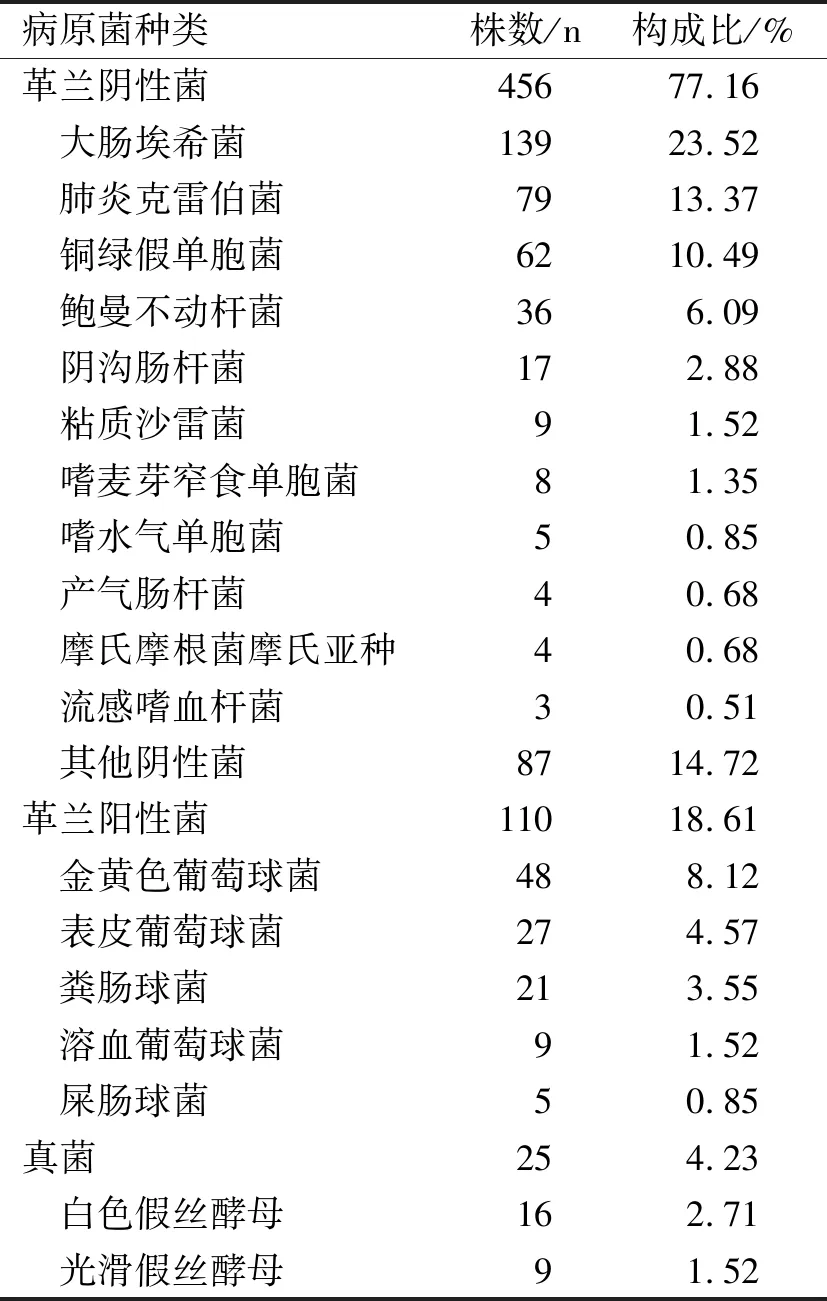
表4 病原菌种类及构成
2.3革兰阴性菌耐药情况革兰阴性菌排在前三位的细菌为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌,各自的耐药情况见表5。共同的特点是革兰阴性菌对哌拉西林/他唑巴坦和碳青霉烯类较为敏感(>90%),其他抗菌药物则出现不同程度耐药,尤其是青霉素类耐药(>90%)。
2.4革兰阳性菌耐药情况革兰阳性菌排在前三位的细菌为金黄色葡萄球菌、表皮葡萄球菌、粪肠球菌。各自的耐药情况见表6。共同的特点是革兰阳性菌未出现耐万古霉素、替加环素及利奈唑胺的菌株。
2.5真菌耐药情况真菌对氟康唑、伏立康唑、伊曲康唑、两性霉素、氟胞嘧啶均敏感,暂未发现耐药菌株。
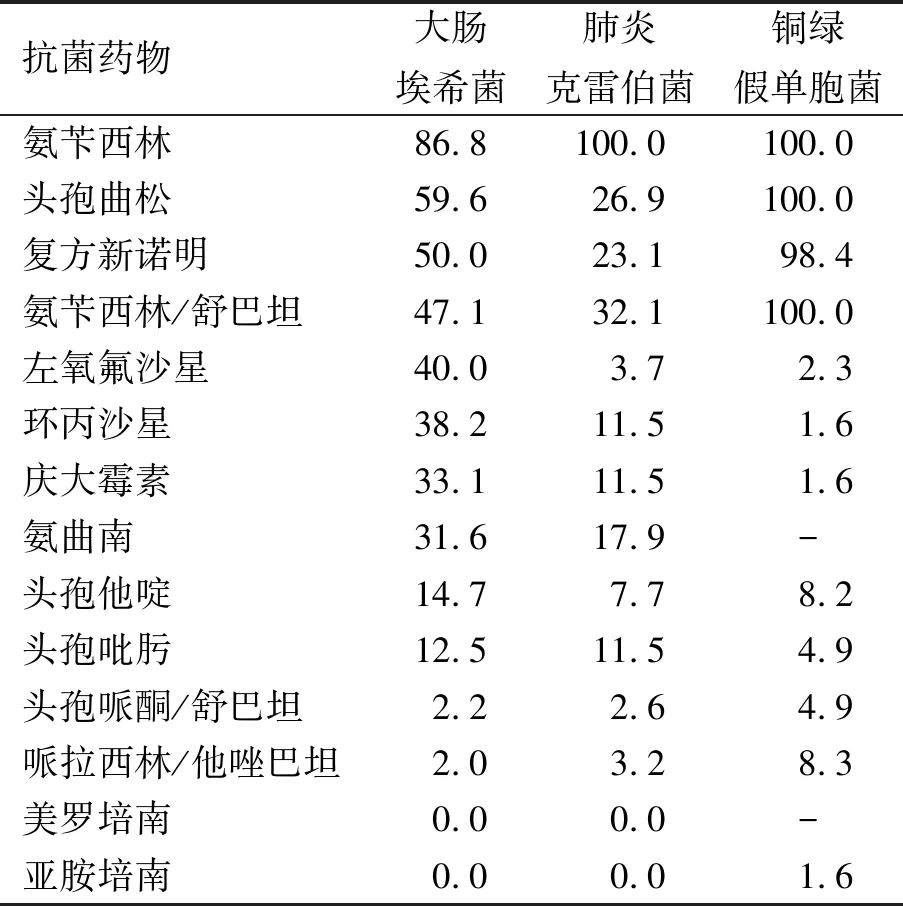
表5 主要革兰阴性菌耐药情况/%
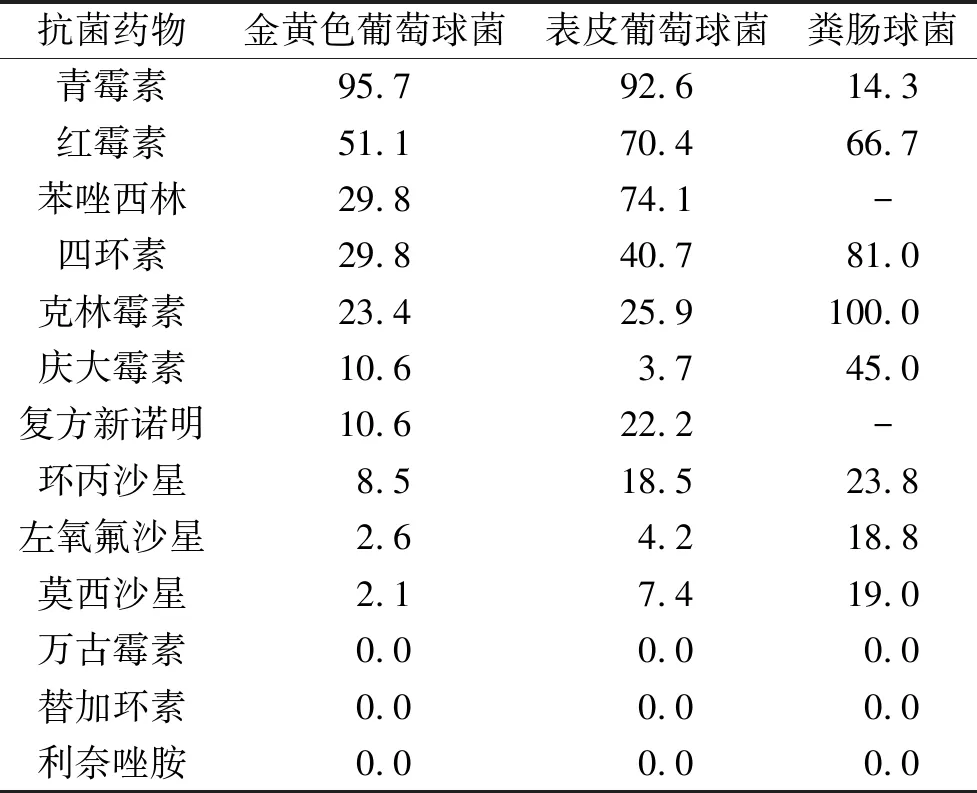
表6 主要革兰阳性菌耐药情况/%
3 讨 论
本研究共分离出591株病原菌,其中革兰阴性菌456株,革兰阳性菌110株,真菌25株。由此可看出,我院主要医院感染病原菌为革兰阴性菌,其中排第一位病原菌为大肠埃希菌,这与国内相关报道一致。分离出的前5位病原菌分别是:大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、金黄色葡萄球菌、鲍曼不动杆菌,与有关报道[2-3]存在差异,说明病原菌构成存在地区差异。医院感染病原菌的构成与抗菌药物种类、治疗方法、诊断技术密切相关,不断发生变化。近年来,医院感染病原菌中真菌的构成比存在差异,我院真菌构成比为4.23%,有关报道为2.5%~30%。真菌是一种人体正常寄生菌,可引起内源性感染;由于大剂量应用抗菌药物,机体防御能力不足,使其大量繁殖,生长方式发生改变,最终侵入细胞出现真菌感染。病原菌分离阳性标本大多来源于伤口分泌物,其余依次是尿液、痰、全血等,与有关报道[4]基本一致。其中,伤口分泌物占比较大,说明我院患者切口感染比例较大,需引起足够重视,加强手术部位预防控制措施的落实,尽量减少医院感染的发生。本院为综合性医院,科室设置全面,如重症医学科、神经外科、骨科、肿瘤血液科等科室患者病情较重、免疫力低下,易感性较高。其次,有创检查、侵入性操作及抗菌药物的不规范使用,都容易引发医院感染,出现分泌物/引流物、血培养及尿液阳性标本的增加[5]。
医院感染的病原菌以条件致病菌为主,近年来由于抗菌药物的不规范使用,使得人体正常寄生菌出现耐药情况,导致疾病的发生。病原菌耐药的主要方式为:合成灭活酶或钝化酶降低抗菌药物活性;降低细胞膜的通透性,阻碍抗菌药物进入;强化细菌的主动外排机制,过快排除菌体内的抗菌药物;调节抗菌药物的作用靶点等[6]。本研究显示大肠埃希菌对哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等β-内酰胺酶抑制剂和碳青霉系类药物敏感度高,与相关文献报道[7]一致,对青霉素类、喹诺酮类、氨基糖苷类、头孢类药物存在不同程度的耐药,尤其是青霉素类耐药率近90%。非发酵革兰阴性菌为医院感染的主要致病菌,对常用抗菌药物出现多重耐药、泛耐药、甚至全耐药。本次分离的非发酵菌以铜绿假单胞菌为主,其中,铜绿假单胞菌的耐药性高于大肠埃希菌,对哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等β-内酰胺酶抑制剂和碳青霉烯类药物敏感性较高,对青霉素类、氨苄西林/舒巴坦和头孢曲松存在100%耐药。革兰阳性菌主要是金黄色葡萄球菌和表皮葡萄球菌,与相关报道[8]不一致,可能与环境差异和地区用药习惯不同有关。本研究显示金黄色葡萄球菌对青霉素强耐药,对万古霉素、替加环素和利奈唑胺完全敏感,表皮葡萄球菌是切口及皮肤软组织的主要致病菌,对莫西沙星和左氧氟沙星敏感度高,未出现对万古霉素、替加环素和利奈唑胺的耐药菌株,但国内已有其对利奈唑胺和万古霉素耐药的报道[9]。真菌对氟康唑、伏立康唑、伊曲康唑、两性霉素、氟胞嘧啶均敏感,暂未发现耐药菌株。
病原菌耐药性的产生与抗菌药物不规范使用和自身存在的诸多耐药基因有关。新药的研发一般晚于抗菌药物耐药性的产生,临床治疗时要根据药敏试验结果合理选择抗菌药物,以免耐药菌通过传导、转化、结合等方式传递,引发耐药菌株流行[10]。病原菌的分离、培养和药敏试验有助于准确了解医院感染病原菌的分布特点及耐药情况,可促进临床治疗时抗菌药物的合理使用,可提高治疗效果和避免细菌耐药的产生。预防医院感染的发生及医院感染病原体耐药菌株的出现需要合理使用抗菌药物、严格执行无菌操作和消毒隔离措施及手卫生制度落实等,需要医院多个部门的共同协作努力。
