卡前列甲酯栓配伍缩宫素预防阴道分娩产后出血的效果观察
2019-04-09刘莉
刘莉
(安徽医科大学附属阜阳医院妇产科,安徽 阜阳 236000)
产后出血(postpartum hemorrhage,PPH)是产科较常见的危险并发症之一,发病率约占分娩总数的2%~3%,子宫收缩乏力是导致PPH发生的常见病因。PPH病情进展迅速,主要表现为突发的出血或持续中量出血,可继发出血性休克、感染、失血性贫血,甚至多脏器功能衰竭,是导致产妇死亡的首要原因[1]。增强子宫收缩是减少产后出血量、预防PPH发生的关键。目前,临床使用子宫收缩剂首选缩宫素,取得了良好的预防效果,但也存在个体间效果差异较大的弊端,临床应用仍有待改进[2]。卡前列甲酯栓是卡孕栓的主要成分,化学名为15甲基PGF2a甲酯,对子宫平滑肌和血管均具有较好的收缩作用,还具有使用方便、价格经济等优点,近年来逐渐受到临床重视和认可[3]。为寻找预防PPH的更有效方法,本研究对200例行阴道分娩的产妇设置随机分组对照,探讨产后即刻给予宫底肌肉注射缩宫素10 U,同时给予缩宫素20 U+0.9%NS 500 mL静滴的同时,舌下含服卡前列甲酯栓对产后出血量影响及PPH的预防效果,现报告如下。
1 资料和方法
1.1 一般资料
研究对象为安徽医科大学附属阜阳医院2017年7月至2018年8月收治的200例行阴道分娩的适龄产妇。纳入标准:(1)均满足阴道分娩条件,无阴道壁和会阴裂伤出血;(2)足月妊娠,单胎头位;(3)无妊娠并发症和合并症。排除标准:(1)前列腺素、缩宫素禁忌症者;(2)近3个月内使用过前列腺抑制剂;(3)合并严重系统疾病者。按随机数表将其分为对照组和观察组,每组各100例。对照组中,年龄20~34岁,平均(27.3±4.6)岁;孕周37~42周,平均(40.1±1.3)周;初产妇53例,经产妇47例。观察组中,年龄20~34岁,平均(27.2±4.5)岁;孕周37~42周,平均(39.7±1.4)周;初产妇57例,经产妇43例。本研究经院伦理委员会审核批准,两组产妇在年龄、孕周及分娩史方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 胎儿娩出后即刻宫底肌肉注射缩宫素10 U,同时给予缩宫素20U+0.9%NS(氯化钠)500 mL静滴;
1.2.2 观察组 胎儿娩出后即刻给予宫底肌肉注射缩宫素10 U,同时给予缩宫素20 U+0.9%NS 500 mL静滴,同时舌下含服1mg卡前列甲酯栓(东北制药集团沈阳第一制药有限公司生产;0.5mg×5枚;国药准字国药准字H10800007),密切观察产妇症状体征。
1.3 观察指标
(1)分别记录两组第三产程时间,即胎儿娩出至胎盘娩出的过程耗时;(2)分别记录产后2 h、产后24 h出血量。第三产程时间:出血量采用容积法和称重法估算,胎儿娩出后待羊水流尽,立即将产科专用接血盘置于产妇臀下,并探查软产道,若有损伤立即缝合,测量产后2 h的流血量。产后会阴缝合采用标准纱布收集出血量,纱布浸透不滴血以10 cm×10 cm为10 mL计算失血量,产后用产妇专用卫生垫收集。出血量计算公式=容积法测量出血量+物品使用前后质量差(净血量)/1.05。(3)分别记录产前、产后2 h、产后24 h的血压值,采用台式血压计测量右上臂血压。(4)记录两组PPH发生率,以产后24 h内出血量≥500 mL为PPH判定标准。(5)记录两组产后用药相关不良反应情况。
1.4 统计学分析
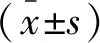
2 结果
2.1 两组产妇第三产程时间比较
观察组第三产程时间显著低于对照组,差异具有统计学意义(P<0.05),见表1。
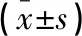
表1 两组产妇第三产程时间比较
**P<0.05,与对照组比较。
2.2 产后出血量比较
观察组产后2 h、24 h出血量分别较对照组低,差异具有统计学意义(P<0.05),见表2。

表2 产后2 h、24 h出血量比较
**P<0.05,与对照组比较。
2.3 分娩前后血压变化比较
两组产妇分娩前后血压均较稳定,产前、产后2 h、24 h,组间血压值比较,差异均无统计学意义(P>0.05),见表3。
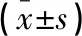
表3 分娩前后血压变化比较
2.4 产后24 h出血发生率比较
观察组产后24 h出血量正常,对照组有7例出现产后出血,平均出血量分别为(549.3±24.6)mL。但二组产后出血发生率比较,差异无统计学意义(P>0.05),见表4。

表4 两组产后24 h出血发生率比较[n(%)]
2.5 不良反应发生率比较
两组产后均未出现头痛、头晕、心慌、胸闷等不适症状,生命体征均正常。观察组应用卡前列甲酯栓后,有2例出现短时间轻微腹泻,其中1例伴有轻度恶心感,停药后逐渐自行好转。
3 讨论
一般情况下胎儿娩出后,产妇子宫肌收缩和缩复对肌束间的血管可起到满意的压迫作用,但受多种内外因素影响(如产妇精神高度紧张、不合理使用镇静剂或子宫收缩抑制剂、分娩体力消耗过多、子宫因素、尿潴留等)可引起宫缩乏力。当子宫不能正常收缩,就会直接影响子宫壁开放血窦的顺利闭合,最终导致PPH发生[4-5]。临床中约80%的PPH发生于产后2 h,因此这时间段内应密切监测产妇生命体征,观察子宫收缩及出血情况。PPH发生机制复杂,第三产程加强预防是关键。目前,国内外均主张胎儿娩出后及时给予缩宫素,对促进产后子宫收缩、预防PPH具有积极效果。缩宫素作为多肽类激素子宫收缩药,能选择性的兴奋子宫平滑肌,帮助产妇产后子宫收缩,缩短第三产程[6]。本研究中两组缩宫素均采用肌肉注射加静滴给药,和以往单纯肌肉注射相比,静滴给药具有立即生效的优点(肌肉注射生效时间约3~7 min),15~60 min内子宫收缩的频率及强度持续增加并趋于稳定[7]。但缩宫素在临床应用中,不同产妇的子宫收缩效果、出血量存在较大差异。有报道[8]指出,缩宫素对子宫平滑肌作用的敏感性可能与雌孕激素水平等因素密切相关。此外,缩宫素半衰期短,约3~4 min,第三产程结束时药物作用接近消失,并非减少产后出血、预防PPH的理想方案。
卡前列甲酯栓是前列腺素F2a(PGF2a)的衍生物,以往用于治疗急性胃、十二指肠溃疡等疾病,可抑制胃酸分泌保护胃黏膜[9]。之后,科研工作者发现卡前列甲酯栓与体内分泌的前列腺素作用相似,对子宫平滑肌具有明显的兴奋收缩作用[10]。临床中卡前列甲酯栓一般给药后2~3 min起效,半衰期较长,能维持较长时间的高血药浓度,一定程度上弥补了缩宫素作用机制的不足[11]。近些年,有报道[12]指出通过经阴道或直肠给药配伍缩宫素,对PPH的预防效果值得肯定。本研究中观察组在缩宫素肌注及静滴给药的同时,采用舌下含服1 mg卡前列甲酯栓的给药方式,不仅给药方便,而且避免了经阴道给药造成的药物浪费,也避免了经直肠给药造成的药物污染[13-14]。本研究显示观察组第三产程时间、产后2 h、产后24 h出血量均显著低于对照组,充分说明卡前列甲酯对缩短第三产程、减少产后出血量的积极效果,也和文献结论相吻合。有研究[15]指出,卡前列甲酯栓对子宫平滑肌和血管产生收缩作用,增加子宫肌层催产素受体进而强化催产素的作用,同时可增强血管内皮细胞和血小板功能产生止血作用,可减少产后出血量。本研究还显示观察组的PPH发生率显著低于对照组,但两组产妇治疗期间血压无明显波动,均未出现严重不良反应,说明加用卡前列甲酯栓不仅可以减少PPH发生,且不影响血压和增加不良反应,安全性值得肯定。
综上所述,产妇产后给予卡前列甲酯栓配伍缩宫素治疗,不仅用药简单方便,且能促进产妇子宫收缩和减少产后出血量,有效预防PPH发生,是安全可靠的预防方法,值得临床推广应用。
