中西医结合治疗慢性阻塞性肺疾病临床研究
2019-04-06陈彦峰
陈彦峰
(河南省内乡县中医院内科,河南 内乡 474350)
慢性阻塞性肺疾病多由反复咳喘发展而来,以持续气流受限为特征,呈进行性发展[1]。临床主要表现为胸闷、咳嗽及呼吸困难等,导致免疫能力逐渐下降,呼吸系统及肺功能出现障碍,若不及时采取有效治疗,短期疾病加重、痰量增多且伴发热,严重可出现病毒感染[2]。本研究用中西医结合治疗慢性阻塞性肺疾病疗效较好,报道如下。
1 临床资料
共80例,均为2015年8月至2018年2月我院收治患者,随机分为观察组与对照组各40例。观察组男23例,女17例;年龄61~79岁,平均(67.58±3.66)岁;病程3~12年,平均(6.36±2.30)年。对照组男25例,女15例;年龄61~79岁,平均(68.02±.82)岁;病程3~12年,平均(6.20±2.43)年。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:符合《慢性阻塞性肺疾病诊断和治疗指南(草案)》[3]诊断标准。
排除标准:合并严重肺动脉高压,患有神经功能障碍,合并其他恶性肿瘤。
2 治疗方法
两组均用糖皮质激素,支气管扩张剂,氧疗,祛痰及康复治疗等。呼吸训练指导。①缩唇呼吸:嘴唇和鼻呈口哨样,在呼吸时拢嘴唇,每次20min;②腹式呼吸:胸部保持不动,呼吸时挺腹,尽量将气体呼出,使腹部内陷。
观察组加用慢阻肺汤。药用甘草6g,麻黄8g,桑白皮10g,地龙10g,陈皮10g,大黄10g,半夏10g,杏仁15g,瓜蒌30g,芦根30g,石膏30g。水煎服,每次200mL,日2次。
两组均连续治疗3个月。
3 观察指标
记录6min步行距离(6MWD),用肺功能检测仪(福田ST-75)检测最大呼气流速(PEF)及1s用力呼吸容积/用力肺活量(FEV1/FVC)。
用SPSS20.0统计学软件分析处理,计数资料以(%)表示、用χ²检验,计量资料以(±s)表示、用t检验。P<0.05为差异有统计学意义。
4 疗效标准
显效:肺部啰音消失,浓痰变为稀痰,且痰量减少,临床症状消失。有效:肺部啰音减少,痰黏稠度降低,临床症状得到改善。无效:体征无变化且症状无改善。
5 治疗结果
两组肺功能比较见表1。
表1 两组肺功能比较 (±s)
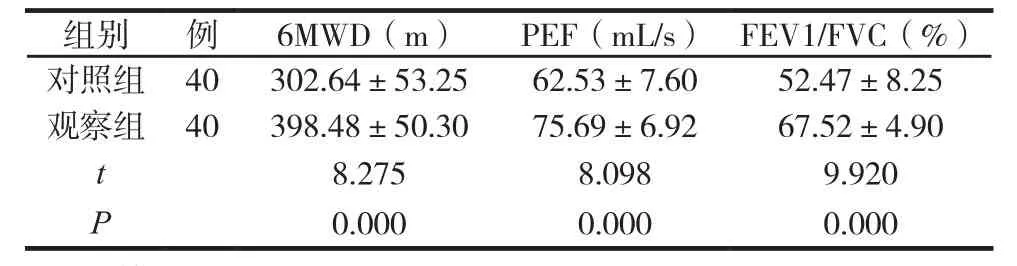
表1 两组肺功能比较 (±s)
组别 例 6MWD(m) PEF(mL/s) FEV1/FVC(%)对照组 40 302.64±53.25 62.53±7.60 52.47±8.25观察组 40 398.48±50.30 75.69±6.92 67.52±4.90 t 8.275 8.098 9.920 P 0.000 0.000 0.000
观察组显效25例,有效15例,无效0例,总有效率100.00%。对照组显效16例,有效18例,无效 6例,总有效率85.00%。两组总有效率比较差异具有统计学意义(χ²=4.505,P=0.011)。
6 讨 论
慢性阻塞性肺疾病病情进展缓慢,易出现高碳酸血症或低氧血症,甚至诱发呼吸衰竭[4]。中医认为,由于外邪袭肺,肺脾气虚,卫外不固,肺经损伤,气机不畅及气道阻塞[5]。
缩唇呼吸可防止小气道狭窄而陷闭,保持终末气道压力,腹式呼吸可提升最大的通气量,增强呼吸肌的活动力[6]。慢阻肺汤方中甘草祛痰止咳、调和诸药,麻黄宣肺平喘、利水消肿,地龙镇痉,陈皮理气健脾、燥湿化痰,大黄破积行淤,半夏燥湿化痰、降逆止呕,杏仁止咳平喘、润肠通便,瓜蒌清肺祛痰,芦根清热生津[7]。诸药合用,共奏活血通络、宣肺止咳、化痰平喘之效[8]。可调节免疫能力,增强呼吸道防御机能及呼吸道对环境中刺激因子的适应性,减少疾病发作。
中西药合用治疗慢性阻塞性肺疾病可改善肺功能,提高临床治疗效果。
