绝经后妇女骨关节炎合并骨质疏松三联治疗的临床观察
2019-03-19蒋建新柴益民虞申张先龙
蒋建新 柴益民 虞申 张先龙
上海市第六人民医院,上海 200233
骨性关节炎(osteoarthritis,OA)为临床中常见的一种以关节软骨破坏为主的退行性关节疾病。研究统计发现,我国60岁以上膝关节发病率约为42.8%,其中女性人群数量明显高于男性,比例约为1∶2[1]。原发性骨质疏松症是以全身性的骨量骨密度损失及骨组织的微观结构退化为特征,可引起骨脆性增加、骨强度降低,受到轻微暴力即可发生骨折[2]。骨质疏松性骨折危害大,致残率及病死率高,再发骨折风险高。临床研究发现[3],骨性关节炎患者多伴有不同程度的骨质疏松,并且绝经后妇女高发,当骨性关节炎、骨质疏松症发作时,可引起多部位疼痛、麻木,导致生活质量明显下降,并明显增加骨折的发生风险。因此,如何早期控制疾病发展,缓解临床症状,提高患者生活质量,成为临床研究的热点之一。依降钙素是一种人工合成的新型降钙素类药物,已被广泛推荐用于治疗骨质疏松症及骨质疏松性骨痛,但应用于骨关节炎合并骨质疏松症的研究较少。因此,本文将探讨绝经后妇女骨关节炎合并骨质疏松三联治疗的临床效果,旨在了解依钙降素在治疗过程中的作用,为临床治疗骨关节炎合并骨质疏松提供依据。
1 资料与方法
1.1 一般资料
本次临床观察是在中华医学会骨科分会多家医院参与的多中心、随机、开放、平行、对照研究(SHNSAID研究)的基础上进行的。纳入标准:(1)骨关节炎诊断标准符合2010年美国风湿病协会制定的分类标准[4];(2)原发性骨质疏松诊断标准符合2011年中华医学会制定的原发性骨质疏松症诊治指南[5];(3)患者为65~75岁绝经后女性患者;(4)Kellgren-lawrence的X线片诊断分级Ⅰ~Ⅲ级;(5)3个月内的骨密度测试T值<-2.5,或-1≤T≤-2.5伴有疼痛,T值为骨密度值低于同性别、同种健康成人的骨峰值的标准差。排除标准:(1)关节有急性损伤或炎症;(2)继发性骨关节炎或重度骨关节炎;(3)入选前6个月使用过抗骨质疏松、非甾体类、镇痛等药物;(4)伴有糖尿病足、痛风结石性关节炎、脉管炎、下肢血管栓塞症;(5)患者不同意入组研究。根据纳入排除标准,选取2016年11月至2017年11月在我院治疗的64例绝经后骨关节炎合并骨质疏松患者进行研究,按照简单随机法将患者分为对照组、观察组,对照组予以NSAID+玻璃酸钠治疗,观察组予以NSAID+玻璃酸钠+依降钙素治疗。两组患者年龄、体质量指数、膝关节炎病程、Kellgren-Lawrence分级等一般情况比较差异均无统计学意义(P>0.05),可以进行对比分析。具体数据见表1。

表1 患者一般情况比较Table 1 Comparison general characteristic of patients
1.2 方法
1.2.1治疗方法:(1)对照组:予以NSAID+玻璃酸钠进行治疗;醋氯芬酸片(韩国Hanmi Pharm. Co.,Ltd. 0.1 g 国药准字J20140071)口服 0.1 g/次,2次/日,连续服用2周;玻璃酸钠(上海昊海生物科技股份有限公司 2 ml:20 mg 国药准字H20051837)关节腔注射2 mL/次·部位 1次/周,连续注射5周。(2)观察组:予以NSAID+玻璃酸钠+依降钙素治疗;醋氯芬酸片与玻璃酸钠使用同对照组;依降钙素(山东绿叶制药有限公司 1 mL:10单位,国药准字H20040338)肌肉注射 10单位/次 2次/周,连续注射3个月。两组患者均长期口服碳酸钙D3片(北京康远制药有限公司 0.5 g:5 μg,国药准字H20093675),骨化三醇(青岛正大海尔制药有限公司 0.25μg 国药准字H20030491)抗骨质疏松治疗。
1.2.2骨密度测量:采用GE LUNAR DXA双能X线骨密度测定仪(由美国GE公司生产)对入组者L2~4腰椎体的骨密度进行测量,结果以骨密度(SD)表示。骨密度测定仪每2天在开机测量前采用标准骨模型进行校准。
1.3 观察指标
1.3.1治疗效果:依据国际骨性关节炎常用评分标准Lequesne指数[6]进行评定,包括膝关节休息痛、运动痛、压痛、肿胀、晨僵、行走能力6大项进行评分,6项评分之和即为Lequesne总指数;症状改善率=(治疗前Lequesne总指数-治疗后Lequesne总指数)/治疗前Lequesne总指数×100%;治愈:症状改善率高于90%;好转:症状改善率为31%~90%;无效:症状改善率低于30%(包括30%)。有效率=(治愈+好转)/总数×100%。
1.3.2疼痛视觉模拟(VAS)评分:对两组患者治疗前、治疗后3个月、6个月膝关节疼痛进行评分。评分标准:VAS评分分为0~10分,0分为无痛;1~3分为轻度疼痛;4~6分为中度疼痛,影响患者睡眠;7~9分为重度疼痛;10分为剧痛,评分越高,表示疼痛感越强烈。
1.3.3Lysholm膝关节评分[7]:对两组患者治疗前、治疗后3个月、6个月进行Lysholm膝关节评分,包括疼痛、不安定度、闭锁感、肿胀度、跛行、楼梯攀爬、蹲姿、使用支撑物8项组成,总分为0~100分,95分以上为优秀,85~94分为良好,65~84分为尚可,低于65分为差。
1.3.4WOMAC评分[8]:对两组患者治疗前、治疗后3个月、6个月进行WOMAC评分,其分为疼痛、僵硬、关节功能3大方面,包括5个疼痛部分项目、2个僵硬部分项目、17个关节功能部分项目,对膝关节的结构和功能评分,评分越低代表膝关节结构、功能越好。
1.3.5骨密度:记录两组患者治疗前、治疗后3个月、6个月腰椎的骨密度。
1.4 统计学分析

2 结果
2.1 两组患者治疗效果比较
对照组患者治疗有效率为78.13%,观察组治疗有效率为93.75%,观察组患者治疗有效率高于对照组,比较差异具有统计学意义(P<0.05)。具体数据见表2。
2.2 两组患者治疗前后骨密度比较
两组患者治疗后骨密度高于治疗前(P<0.05);而在治疗后3个月、6个月,观察组患者骨密度高于对照组(P<0.05)。具体数据见表3。

表2 两组患者治疗效果比较(n/%)Table 2 Treatment effect in the two groups of patients (n/%)

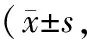

组别治疗前治疗后3个月治疗后6个月对照组(n=32)0.632±0.0670.764±0.061∗0.714±0.059∗观察组(n=32)0.633±0.0710.818±0.068∗0.764±0.041∗t值1.06185.71643.7226P值0.2168<0.00010.0350
注:与治疗前相比,*P<0.05。
2.3 两组患者治疗前后VAS评分比较
两组患者治疗后VAS评分低于治疗前(P<0.05);而在治疗后3个月、6个月,观察组患者VAS评分均低于对照组(P<0.05)。具体数据见表4。
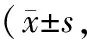
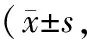
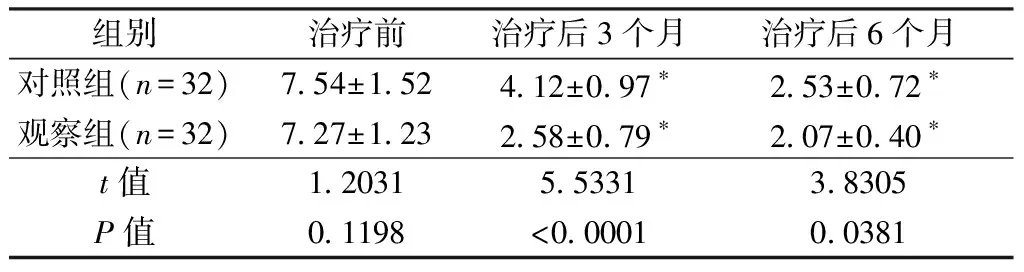
组别治疗前治疗后3个月治疗后6个月对照组(n=32)7.54±1.524.12±0.97∗2.53±0.72∗观察组(n=32)7.27±1.232.58±0.79∗2.07±0.40∗t值1.20315.53313.8305P值0.1198<0.00010.0381
注:与治疗前相比,*P<0.05。
2.4 两组患者治疗前后Lysholm膝关节评分比较
两组患者治疗后Lysholm膝关节评分低于治疗前(P<0.05);而在治疗后3个月、6个月,观察组患者Lysholm膝关节评分均低于对照组(P<0.05)。具体数据见表5。
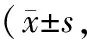
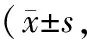
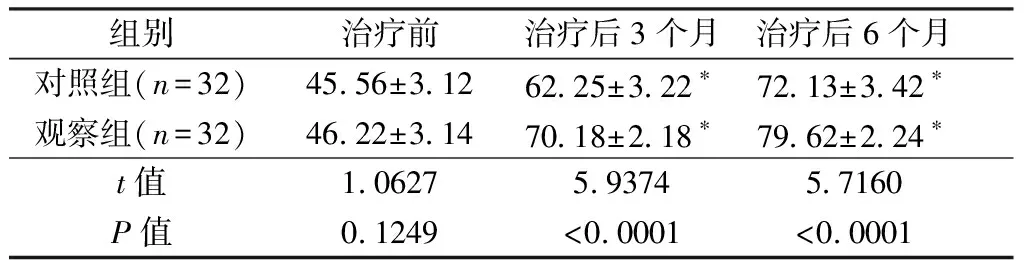
组别治疗前治疗后3个月治疗后6个月对照组(n=32)45.56±3.1262.25±3.22∗72.13±3.42∗观察组(n=32)46.22±3.1470.18±2.18∗79.62±2.24∗t值1.06275.93745.7160P值0.1249<0.0001<0.0001
注:与治疗前相比,*P<0.05。
2.5 两组患者治疗前后WOMAC 评分比较
两组患者治疗后WOMAC评分均降低,比较差异具有统计学意义(P<0.05);观察组患者治疗后3个月、6个月WOMAC评分均低于对照组,比较差异具有统计学意义(P<0.05)。具体数据见表6。
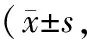
表6 两组患者治疗前后WOMAC评分比较分) Table 6 Comparison of WOMAC scores before and after treatment in the two groups of patients scores)
注:与同组治疗前相比,1P<0.05;与同组治疗后3个月相比,2P<0.05;与对照组治疗后3个月相比,3P<0.05;与对照组治疗后6个月相比,4P<0.05。
3 讨论
骨性关节炎为一种关节退行性疾病,呈慢性进展性过程,主要以关节软骨退变、软骨下骨硬化、晚期关节滑膜炎和骨赘形成为特点,影响整个关节功能,最终致关节功能障碍[9]。近年研究发现,在骨关节炎的发生发展过程中,软骨下骨存在异常,特别是增加的骨转换和骨微结构的破坏,打破了软骨下骨与软骨之间的力学平衡,在关节软骨破坏中具有重要作用;相反,软骨下骨转移和结构改善能够延缓骨关节炎的发展[10]。王子江等[11]研究发现,骨质疏松很可能是骨性关节炎的发病原因之一,骨质疏松为骨性关节炎发病的一种危险因素,或者骨质疏松与骨性关节炎在发病过程中互为因果。张佳慧等[12]研究发现,骨性关节炎常早于骨质疏松发生,骨质疏松患者更容易引起骨性关节炎的发生,加速骨性关节炎的进程。绝经后因体内刺激素水平降低、骨吸收过度且骨形成不全、骨量丢失较多、骨强度降低,易出现绝经后骨质疏松合并骨性关节炎[13]。研究统计发现,绝经后骨质疏松的发病率为30%~50%[14]。
目前临床中治疗骨性关节炎多采用关节腔内注射透明质酸钠,但是单纯采用透明质酸钠治疗绝经后骨性关节炎合并骨质疏松的效果欠佳,治疗后患者疼痛明显,越来越多研究证明,绝经后骨性关节炎合并骨质疏松需抗骨质疏松治疗[15]。依降钙素为一种人工合成的新型降钙素类药物,通过结构修饰后,化学稳定性较高,可在室温下长期保存,在机体中的药效更为稳定,药理学研究证明其用药3 d后残存活性率可达50%,因而具有较好的治疗骨质疏松效果[16]。研究发现[17-19],依降钙素能够对骨质疏松具有较好的治疗作用,可能与以下几点密切相关:(1)抑制破骨细胞活性及增生,促进成骨细胞生长;(2)抑制骨吸收,促进骨生成,利用降低机体内白细胞介素-6、肿瘤坏死因子-α水平,改善胰岛素样生长因子-1、骨钙素等骨形成因素;(3)增加5-羟色胺受体数目,可直接作用于中枢神经痛觉受体,抑制疼痛介质前列腺素的合成,进而起到止痛作用;(4)刺激垂体释放促肾上腺皮质激素及β-内啡肽,直接作用于下丘脑,起到中枢性止痛作用。
膝关节炎早期就存在与绝经后骨质疏松类似的骨代谢紊乱,而绝经后骨质疏松症中后期也会出现类似膝关节炎的软骨退变,说明纠正骨代谢紊乱及延缓软骨退行性改变具有重要意义。本研究结果发现,采用非甾体类药物、玻璃酸钠、依降钙素治疗绝经后骨性关节炎合并骨质疏松的疗效优于仅用玻璃酸钠及非甾体类药物;并且三联治疗组患者治疗后患者骨密度水平升高,且VAS评分、Lysholm膝关节评分、WOMAC评分较高。结果说明依降钙素能够有效缓解绝经后骨性关节炎合并骨质疏松患者的疼痛,利于患者活动,提高患者生活质量。研究发现[20],降钙素联合钙剂可提高治疗效果,减少机体骨量丢失,单用钙剂虽能抑制甲状旁腺激素分泌,但是不能促进血钙向骨钙转移,因此联合使用依降钙素及钙剂,可起到协同治疗作用,减少骨丢失。
综上所述,非甾体类药物、玻璃酸钠、依降钙素联合治疗绝经后骨性关节炎合并骨质疏松能够改善患者骨代谢状态,缓解关节疼痛,改善关节功能,提高患者生活质量,值得临床推广。
