构建维持性血液透析患者继发轻度认知功能障碍预测模型及应用性分析
2019-03-19曾星若甘文渊刘昌璇陈文莉
方 珣 曾星若 甘文渊 刘昌璇 陈文莉
维持性血液透析(Maintenance Hemodialysis, MHD)主要用于终末期肾脏疾病(End Stage Renal Disease, ESRD)患者的肾脏替代治疗。多项国内外临床研究表明,MHD治疗是各类型认知功能损害的并发症之一,发生率约38%左右[1]。医务人员比较重视调控代谢产物、平衡内环境、控制其它透析并发症,普遍忽视继发轻度认知功能障碍(Mild Cognitive Impairment, MCI)的存在[2]。在MHD早期,重视和筛查MCI风险因素并予积极干预,可及时防止或和延缓MCI的发生和加重。目前尚无充分评估对MHD患者继发MCI的固有影响[3],甚至连具体风险因素组成都所知甚少,因而严重影响了继发MCI患者的早期识别[4]。本研究通过分析MHD患者相关临床资料,尝试构建MHD患者MCI风险模型,并量化影响因素临界值,为尽早防治MCI及预后提供初步依据。
1 资料与方法
1.1 研究对象
2016-02—2017-01期间,连续性纳入因ESRD在本院接受MHD治疗的454例患者为观察队列,MHD适应症参照文献[5-7]。所有患者均采用贝朗dialog+及尼普洛SURDLAL55透析机、碳酸盐透析液透析、血流量200—250ml/min,每次透析时间3—4h。透龄一年以上。并排除:(1)接受MHD治疗年限≤1年;(2) 影响认知功能的相关既往史:各型脑卒中、脑外伤、严重脑萎缩、精神异常;(3) 急性肾功能衰竭;(4)既往已确诊为包括MCI及痴呆的各型认知功能障碍的患者;(5) 恶性肿瘤;(6)合并语言、视觉、听力障碍,易于在量化认知功能过程中产生误差的患者;(7)长期酗酒、滥用药物、各类影响精神状态药物(抗焦虑药、镇静剂、止痛剂)依赖史;(8)文化程度过低,不具备基本认知能力(文盲);(9)其它MHD禁忌症。
1.2 收集临床资料
所有研究对象逐一登记相关资料和信息:(1)性别、年龄、受教育年限、接受透析年龄、已透析年限;(2)测算体重指数(Body Mass Index, BMI),测定平均动脉压(Mean Arterial Pressure, MAP)、肾小球滤过率(Glomerular Filtration Rate, GFR);(3) 相关量表测评:汉密尔顿焦虑量表(Hamilton Anxiety Scale, HAMA)[8]、抑郁自评量表(Self-rating Depression Scale,SDS)[9]、社会支持量表(Social Support Questionnaire, SSQ)[10]、症状自评量表(Symptom Checklist 90, SCL-90)[11]。(4) 相关实验室指标检查:血肌酐(Serum Creatinine, Scr)、血尿素氮(Blood Urea Nitrogen, BUN)、白蛋白(Albumin, Alb)、血红蛋白(Hemoglobin, Hb)、转铁蛋白饱和度(Transferring Saturation, TSAT)、血清钙(Calcium, Ca)、全段甲状旁腺激素(Intact Parathyroid Hormone, iPTH)。
1.3 随访
于2017-02—2018-07期间,对454例MHD患者进行随访。随访时限为纳入研究后为期18个月,随访终点事件为接受MHD患者继发MCI或未继发MCI。随访方式为电话邀约至专科门诊完成认知功能的量化评定。依据中国防治认知功能障碍专家组于2006年发布的《中国防治认知功能障碍专家共识》[7],MCI具体诊断标准为:(1)以记忆障碍为主诉,且有知情者证实;(2)日常生活能力不受影响;(3)使用简易精神状态检查表(Minimum Mental State Examination, MMSE)量化具体认知功能受损情况,MMSE评分位于24—30分考虑轻度认知功能障碍,低于该临界值考虑痴呆;(4)排除其它非脑外伤引起认知功能衰退的疾病,诸如意识障碍、谵妄、精神异常等。经18个月随访,其中7例中途失访(剔除),有效随访病例447例,最终142例患者继发MCI、305例患者于随访期内认知功能正常。
1.4 统计学处理
2 结 果
2.1 MHD 继发MCI影响因素分析
2.1.1单变量分析:表1单变量分析结果显示,年龄、透析年限、MAP、HAMA量表、SSQ量表、HGB及TSAT为接受MHD患者继发MCI的影响因素(P<0.05)。
2.1.2Cox回归模型多变量分析:表1多变量分析结果显示,接受MHD患者继发MCI的独立影响因素为年龄(HR=3.360,P<0.05)、HAMA量表(HR=2.504,P<0.05)、SSQ量表(HR=1.969,P<0.05)、TSAT含量(HR=2.701,P<0.05),其中年龄及HAMA量表为危险性因素,SSQ量表及TSAT为保护性因素,即:(1)接受MHD患者年龄每增加1岁,随访期内继发MCI几率增加36.00%;(2)接受MHD患者的HAMA量表评分每增加1分,随访期内继发MCI的几率增加50.40%;(3)接受MHD患者的SSQ量表评分每增加1分,随访期内继发MCI的几率降低43.10%;(4)接受MHD患者的TSAT每增加1%,随访期内继发MCI几率降低29.90%。
2.2 MCI影响因素的ROC分析
(1)年龄对MHD继发MCI具有显著预测效果(P<0.05),年龄临界值68.317岁显示最佳预测敏感性及特异度;(2)SSQ量表分值对于MHD继发MCI具有显著预测效果(P<0.05),其分值临界值18.724,显示最佳预测敏感性及特异度;(3)TSAT对于MHD继发MCI具有显著预测效果(P<0.05),TSAT临界值38.162%显示最佳预测敏感性及特异度;(4)HAMA量表分值对MHD继发MCI具有显著预测效果(P>0.05)。见图1、图2和表2。

表1 MHD患者继发MCI 影响因素分析
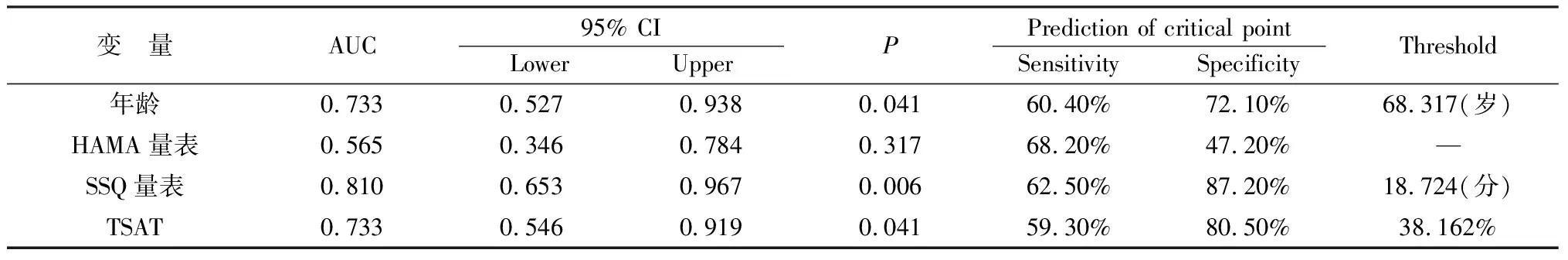
表2 用于评判 MHD 继发MCI的ROC曲线相关参数
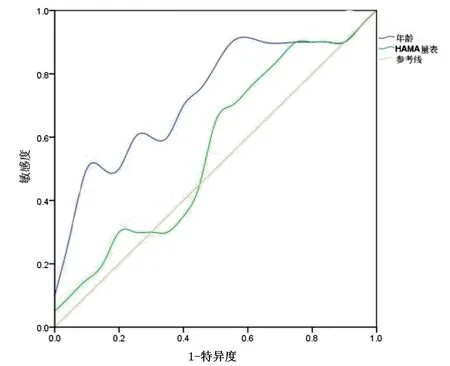
图1 MHD继发MCI危险性因素的ROC曲线

图2 预测MHD 继发MCI保护性因素ROC曲线
2.3 各种影响因素临界值对MHD继发MCI时间窗生存曲线分析
(1)受访患者447例中,年龄<68.32岁270例、年龄≥68.317岁的患者177例,两组受试者未继发MCI的时间窗存在显著差异性(Log-Rank test=5.435,P<0.05);(2)SSQ量表分值<18.724分183例、≥18.724分264例,两者未继发MCI时间窗存在显著差异(Log-Rank test=6.189,P<0.05);(3)受访患者447例中,TSAT<38.162%者192例≥38.162% 255例,两者未继发MCI的时间窗存在显著差异(Log-Rank test=7.077,P<0.01)。见图3、图4、图5和表3。
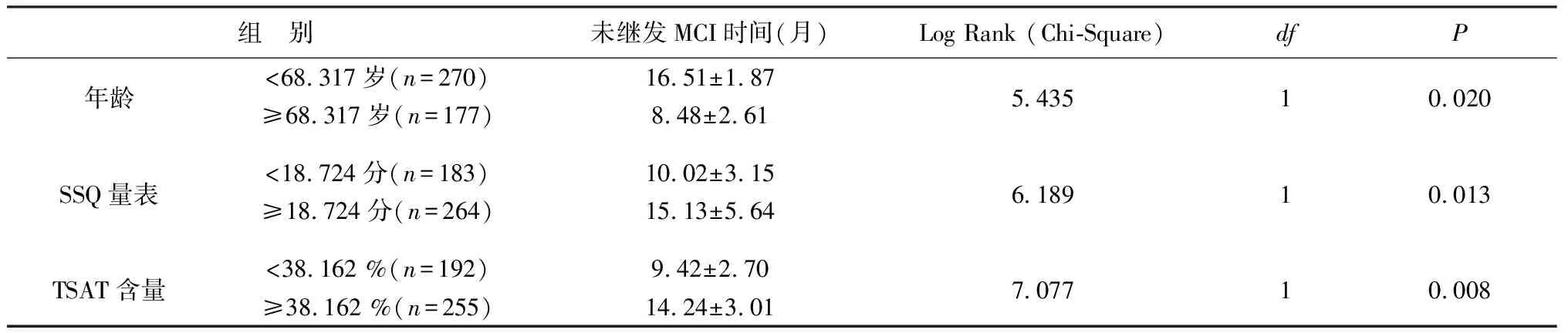
表3 影响因素预测MHD继发MCI后时间窗生存曲线相关参数
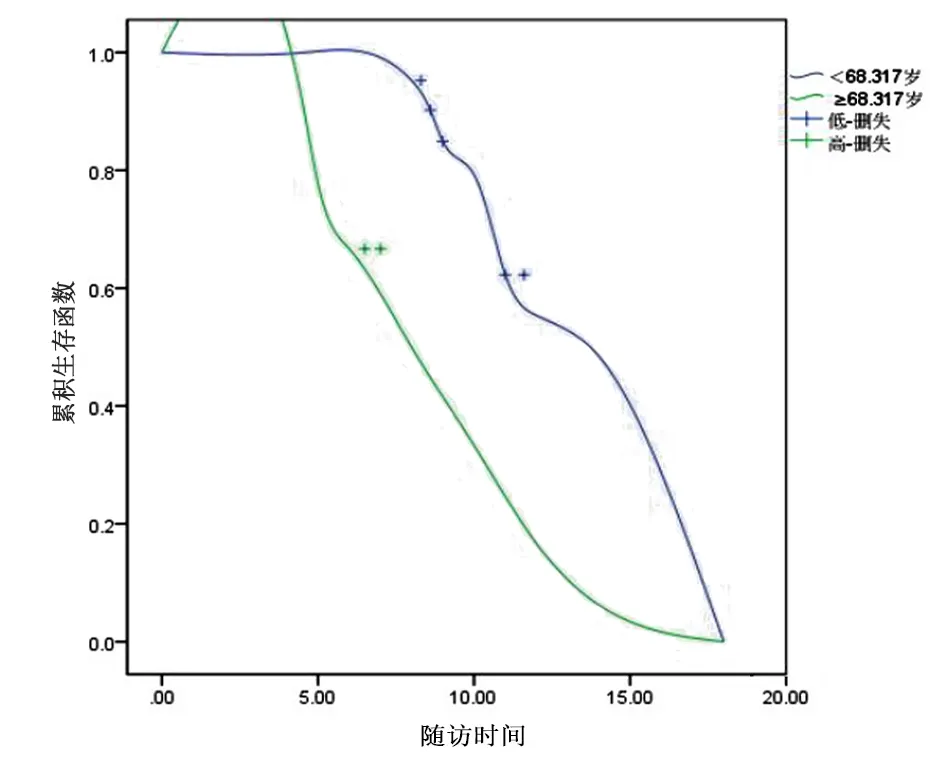
图3 年龄临界值预测MHD继发MCI后时间窗生存曲线
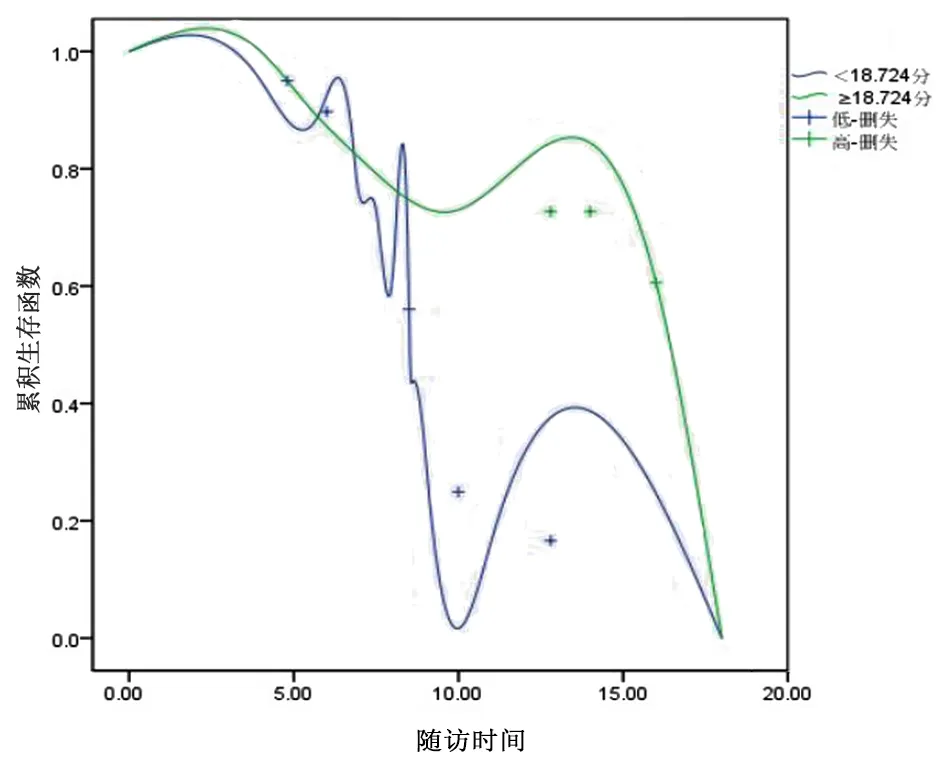
图4 SSQ量表临界值预测MHD继发MCI后时间窗生存曲线
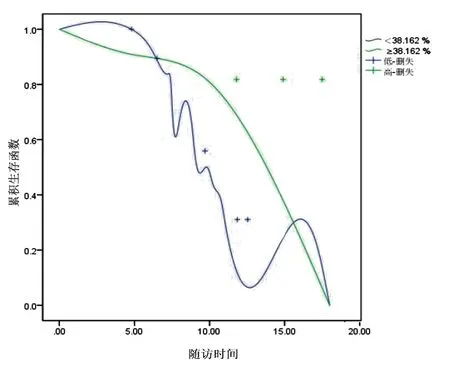
图5 TSAT临界值预测MHD继发MCI后时间窗生存曲线
3 讨 论
认知功能主要包括注意能力、计算能力、视空间结构能力、抽象思维能力、记忆能力、定向能力和判断能力等方面。认知功能障碍是指器质和(或)精神疾患导致机体感知、思维及记忆等方面受到不同程度的损害[9]。MCI 是介于认知功能正常和痴呆之间不稳定的过渡状态,包含多种可能转归,既可稳定或好转,也可进一步转化为痴呆。认知功能障碍可显著增加ESRD患者的住院率及死亡率,增加患者家庭及社会负担,影响长远生存质量。患者接受MHD治疗后,各项潜在因素如高血压、高尿酸血症、血流动力学波动、营养不良、高血钙、贫血、各种毒素蓄积等一系列病理生理变化,均为认知功能受损的潜在影响因素[4]。当前对于MHD继发MCI研究进展迟缓的原因大致为:(1)MHD为多因素诱发的临床并发症,实验室条件下无法通过动物模拟血液透析的病理生理学改变[12],开展基础研究较困难;(2)认知功能损伤尚未引起临床重视,报道资料较少,涉及MHD继发MCI的研究更少;(3)此类研究需要长期随访以明确预后及与病情关联性,许多医院难以有效组织大型临床试验。
本文通过构建预测模型,及对MCI时间窗的应用性验证。得到以下结果:(1)MHD患者继发MCI的风险模型由年龄、HAMA量表、SSQ量表、TSAT含量组成,其中年龄及HAMA量表为危险性因素,SSQ量表及TSAT为保护性因素;(2)年龄≥68.317岁、SSQ量表<18.724分、TSAT<38.162%的MHD患者,继发MCI时间窗更短。上述独立影响因素临界值的评判效能显著。 但本研究存在以下不足:(1)限于部分患者费用问题及医疗保险审核政策,部分实验室检查如炎性标志物、半胱甘酸等指标未能纳入;(2)当前量化评定MCI量表暂无统一标准,除MoCA量表之外,临床还经常使用简易精神状态检查表(Mini-mental State Examination, MMSE)、Addenbrooke改良认知评估量表(Addenbrooke Cognitive Examination, ACE-R)进行认知功能评定,各种共识、量表互不统属,相互间存在不少出入,因此可能导致研究结果出现偏倚。
综上,本文所获初步结果对临床干预MCI提供了部分依据。今后将对相关影响因素继续深入研究,使结果更具推广性,使临床充分警惕MHD患者的MCI,及早合理临床干预,努力改善患者预后,切实提升其远期生存质量。