胸腔镜肺段和肺叶切除术治疗早期非小细胞肺癌的临床对比研究
2019-03-16葛明建廖小勇陈景松滕树炎
邱 干,葛明建,文 毅,廖小勇,陈景松,滕树炎
(1.武装警察部队重庆市总队医院胸外科,重庆 400061; 2.重庆医科大学附属第一医院胸外科,重庆 400016)
随着环境日益恶化,肺癌已成为严重威胁人类健康的主要恶性肿瘤之一,而外科手术为治疗早期非小细胞肺癌(non-small cell lung cancer,NSCLC)的首选。创伤小、术后恢复快等成为微创化外科发展的趋势。自1990年电视辅助胸腔镜外科应用于临床以来,胸腔镜下肺叶切除+淋巴结清扫治疗早期NSCLC的安全性及可行性已得到广泛认可。但随着人类对肿瘤认识的提高及CT筛查肺癌的普及,早期肺癌的发现率逐渐提高,尤其是以肺部磨玻璃样阴影为主要表现的早期肺癌[1-4]。然而,对于所有早期肺癌患者不加选择地进行肺叶切除存在争议。在不违反肿瘤完整切除治疗原则的前提下,胸腔镜肺段切除术治疗早期肺癌具有术后快速恢复及提高患者生活质量的优势,并逐渐成为治疗早期NSCLC的研究热点。现对胸腔镜下肺段切除术与胸腔镜下肺叶切除术治疗早期NSCLC围术期相关指标进行比较,以探讨两种手术方式治疗早期肺癌的安全性和有效性。
1 资料与方法
1.1一般资料 收集2015年10月至2017年9月在重庆医科大学附属第一医院胸外科接受胸腔镜下肺段或肺叶切除的早期NSCLC患者132例,其中胸腔镜下肺段切除术患者65例,胸腔镜下肺叶切除术患者67例,分别作为观察组和对照组。观察组中意向性肺段切除术45例,影像学显示病变位于肺野外1/3且磨玻璃样成分>50%,妥协性肺段切除术20例。纳入标准:既往无恶性肿瘤病史,胸部CT显示肺部结节直径≤2 cm且无肺内、叶间、肺门及纵隔等区域淋巴结肿大,术前未接受放、化疗或靶向药物治疗,术后病理结果为ⅠA期(T1a-bN0M0)NSCLC[第8版UICC(Union for International Cancer Control)肺癌TNM分期][5]。
两组早期NSCLC患者的临床资料(年龄、性别、病变大小、病变位置、术前合并症、病理类型)比较,差异无统计学意义(P>0.05),具有可比性。见表1。
1.2手术方法 两组早期NSCLC患者术前均行血常规、肝肾功能、电解质生化、 大小便常规、 凝血分析、肿瘤标志物等常规实验室检查,并行纤维支气管镜检查、头颅磁共振成像、上腹部CT、胸部增强CT、 肺通气功能、 动脉血气分析、 心电图、 心脏彩色多普勒超声。其中,对于拟行肺段切除患者术前行胸部高分辨率CT检查,部分患者行全身正电子发射计算机断层显像检查。同时,两组患者均采用双腔支气管插管静脉复合麻醉,健侧折刀卧位,术中健侧单肺通气。手术方法采用四孔法操作:腋前线第4肋间作长约2.5 cm主操作孔,腋后线第7肋间、第 9肋间作长约1 cm副操作孔,腋前线第7肋间作长约1 cm胸腔镜观察孔。

表1 两组早期NSCLC患者的临床资料比较
NSCLC:非小细胞肺癌;对照组:行胸腔镜下肺叶切除术;观察组:行胸腔镜下肺段切除术;a为t值,余为χ2值
对照组:①充分萎陷患侧肺后,如果病变位于肺外周,则先楔形切除病变,送冰冻明确病变良恶性;如果病变位置较深靠近肺门、无法行楔形切除时,则直接切除肺叶。②充分游离显露肺门,分别游离出肺静脉、肺动脉、肺叶支气管,对它们进行解剖性分离并分别离断,在分离肺门的同时清扫第10、12及部分11组淋巴结。③待患肺切除后沿支气管树分别对第13、14组淋巴结进行切除并送病检,部分有跨叶表现的肺切缘及支气管残端同时送病理检查。④纵隔淋巴结清扫,左侧清扫第4L、5、6、7、8L、9L组淋巴结,右侧清扫第2R、3A、3P、4R、7、8R、9R组淋巴结并分别标记送检。
观察组:①病变术前及术中定位。在保证患肺充分萎陷后,先探查病变所在位置,根据术前肺部高分辨率CT确定病变段定位,术中分离段门区以前视诊与触诊结合进一步确认,对于部分病变定位困难的病例待靶段切除以后触诊或连续切片法寻找病变。②段门区的分离。游离解剖段门区,暴露靶段的动脉、段间或段内静脉及支气管。沿叶间肺动脉分离出靶段肺动脉分支,予以离断,由肺静脉向远端游离暴露出段间静脉或段内静脉,处理段内静脉,保留段间静脉。于肺动脉深面游离出肺段支气管并清扫段间淋巴结,仔细辨别各段支气管的毗邻关系,游离出靶段支气管并离断。③段间平面的确认。运用肺膨胀-萎陷法,行患肺纯氧通气使患侧肺充分膨胀,等待10~15 min,至靶段肺组织处于膨胀状态呈鲜红色,而余肺完全萎陷并呈暗红色,辨认段间平面并予以标记。④段间平面的裁剪。段间平面呈现后,电凝钩点灼肺表面予标记,再于中央区沿段间静脉分离直至其走行清晰显露,周边区肺组织予直线切割缝合器处理。术中将支气管切缘、病变组织、哨兵淋巴结、肺切缘行冰冻病检。如果术中冰冻显示淋巴结有转移、支气管切缘或肺切缘阳性则行扩大切除术,如联合肺段或肺叶切除术。最后清扫纵隔淋巴结。
两组患者均在胸腔镜下顺利完成手术,无围术期死亡和中转开胸。
1.3观察指标 观察并记录两组患者的手术时间、术后总引流量、抗生素运用时间、术后住院时间、重症监护病房(intensive care unit,ICU)停留时间、胸腔引流时间等,并记录比较术后并发症,如肺部感染、心律失常、肺栓塞、肺漏气等。

2 结 果
2.1两组早期NSCLC患者术中、术后临床指标比较 两组患者术中出血量和总费用比较差异无统计学意义(P>0.05)。与对照组相比,观察组的手术时间延长,术后总引流量较少,抗生素运用时间、术后住院时间、ICU停留时间、胸腔引流时间缩短(P<0.01),见表2。
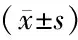

组别例数手术时间(min)术后总引流量(mL)抗生素运用时间(d)术后住院时间(d)ICU停留时间(d)胸腔引流时间(d)术中出血量(mL)总费用(万元)对照组67134±22799±3174.0±2.15.2±2.42.0±0.94.3±2.2141±386.7±1.0观察组65148±23331±2153.0±1.73.6±2.01.2±0.43.0±2.0135±426.4±1.1t值3.5237.8823.2764.1687.1173.4610.8561.439P值<0.001 <0.001 <0.001 <0.001 <0.001 <0.001 0.3920.155
NSCLC:非小细胞肺癌;ICU:重症监护病房;对照组:行胸腔镜下肺叶切除术;观察组:行胸腔镜下肺段切除术
2.2两组早期NSCLC患者的术后并发症比较 观察组各并发症发生率均低于对照组(χ2=4.668,P=0.031),见表3。

表3 两组早期NSCLC患者的术后并发症比较 [例(%)]
NSCLC:非小细胞肺癌;对照组:行胸腔镜下肺叶切除术;观察组:行胸腔镜下肺段切除术;a与对照组比较,P<0.05
3 讨 论
1939年,Churchill和Belsey[6]报道了运用肺段切除术治疗肺部良性病变,取得良好疗效。1989年,Murakami等[7]首次报道了运用肺段切除术治疗NSCLC,并指出与肺叶切除术相比,肺段切除术能更多地保留肺组织,从而保留更多肺功能。1995年,Ginsberg和Rubinstein[8]报道了国际肺癌研究协会于1982—1988年对采用亚肺叶切除术(肺楔形切除术和肺段切除术)与肺叶切除术治疗肺癌进行了对比,结果显示亚肺叶切除术后复发率升高5%,且局部复发率是肺叶切除术的3倍。此后,肺叶切除术成为肺癌治疗的金标准,而对于肺功能无法耐受肺叶切除者,肺段切除术用于替代治疗。近年来,该研究结果越来越受到质疑,主要原因为其亚肺叶切除组的肺楔形切除术所占比例达32.8%,且未对肿瘤直径进行进一步的分层分析,不能准确评判肺段切除术与肺叶切除术的肿瘤学疗效。然而,更多的回顾性研究得出在NSCLC治疗的远期效果上,肺段切除术与肺叶切除术差异无统计学意义[9-11]。Okada等[12]分析发现,对于肿瘤直径≤2 cm的Ⅰ期NSCLC患者,肺叶切除术与肺段切除术的5年生存率差异无统计学意义。Schuchert等[13]提出,只要选择适当的早期NSCLC患者,肺段切除术与肺叶切除术在复发率和生存率上差异无统计学意义。王俊和赵辉[14]研究指出,亚肺叶切除术可能是治疗>70岁早期肺癌患者最恰当的手术方式。随着高分辨率CT运用的普及,肺部小结节被发现的概率明显提高,尤其是磨玻璃样阴影,同时需要手术的肺部小结节也明显增加,故肺段切除术成为治疗肺部微小结节的热点。
本研究结果显示,对≤2 cm的早期NSCLC进行胸腔镜下肺段切除术或肺叶切除术安全性、术中出血量差异无统计学意义。而观察组的手术时间长于对照组,推测其原因为:①肺段切除术中需要等待段间平面出现;②行肺段切除时需对靶段及保留段段门结构进行充分分离显露,以辨清靶段结构与保留段结构间的解剖关系,防止误断;③胸腔镜肺叶切除术开展较早,技术成熟,而胸腔镜肺段切除术为新技术,早期部分病例处于学习曲线阶段。本研究结果显示,与对照组相比,观察组的术后总引流量减少、胸腔引流时间缩短,其主要原因为:①肺段切除后,胸腔残腔相对肺叶切除更小;②观察组的纵隔淋巴结主要行采样,而对照组需系统性清扫纵隔淋巴结,导致创面增大,术后渗出增加。此外,观察组较对照组抗生素运用时间、术后住院时间、ICU停留时间短,术后并发症发生率低,可能因为肺段切除术保留了更多的健康肺组织,创伤更小,且胸腔引流时间短,使其疼痛减轻,患者术后咳嗽排痰更好,肺复张快,从而缩短了抗生素运用时间,术后并发症明显减少。
Srisomboon等[15]的研究显示,在局部复发率、生存率及淋巴结切除组数、个数相似的情况下,肺段切除较肺叶切除术后住院时间、引流时间缩短。且在术后总体复发率、全身并发症及5年生存率无明显差别的情况下,肺段切除较肺叶切除术后住院时间、术后胸腔引流时间更短[16]。肺段切除通过段间平面的裁剪,保留了更多健康肺组织,从而可保留更多肺功能。Yoshimoto等[17]提出,肺段切除术的第一秒用力呼气量占用力肺活量百分率较肺叶切除术明显提高。Kim等[18]通过回顾性研究发现,肺段切除术较肺叶切除术能更好地保留肺功能。且肺段切除术对于术前肺功能差,由于各种原因不能耐受肺叶切除术的患者,也是一个更好的手术选择[19]。
虽然与肺叶切除术相比,肺段切除术恢复更快,且更有利于保护患者肺功能,但对于外科医师,进行肺段切除术需要更高的解剖理论及操作技能:①需充分熟悉肺段解剖结构及掌握术中定位技巧。应在熟练掌握胸腔镜下肺叶切除技术,并熟悉肺段动静脉、支气管的解剖走行及变异后才可以考虑行胸腔镜下肺段切除术。②与目前较流行的单孔胸腔镜行肺段或肺叶切除术相比,四孔法虽然操作孔稍多,但能更好地暴露手术视野及段门区分离,同时在操作中受角度限制减少,可从多角度辨认及暴露段门结构,更便于术中处理应急情况,操作时间明显缩短。③段间静脉的保护。段间静脉同时接受靶段及保留段相邻肺组织的引流,术中应注意保留,否则可能使保留肺段血液回流受阻,也称为“静脉梗死”,最终导致患者术后长期咯血或痰中带血[20]。④段间平面的裁剪。精确裁剪段间平面,采用中央段门区沿段间静脉表面向外围方向分离肺组织,使段门结构充分显露,钉合线呈直线,于周边区以腔镜直线型切割缝合器处理肺组织。这样处理后的段间平面术后漏气较少,保留肺组织保持原有形状,易于填充残腔,且通气血流状态不受影响,术后患者愈合良好。本研究仅对肺癌患者围术期数据进行对照研究,随访时间较短,未对术后复发率、转移率、肺功能后期恢复情况做随访及分析。下一步可设计前瞻性随机对照研究,对更多样本进行分析,以比较两种术式的围术期及远期肿瘤效果。
可见,对于早期NSCLC患者,胸腔镜下肺段切除术安全、可靠,且与胸腔镜肺叶切除术相比,胸腔镜肺段切除术能更好地保护肺功能,创伤更小、术后恢复更快。
