妊娠期糖尿病血糖控制情况与妊娠结局的相关性研究
2019-03-12李敏慧胥红斌
李敏慧, 胥红斌
(江苏省常州市第二人民医院 产科, 江苏 常州, 213000)
妊娠期糖尿病(GDM)是指妊娠期才出现的糖代谢紊乱,患者多能经饮食运动控制血糖。研究[1-2]显示, GDM的世界平均发病率为14.0%, 在中国的发病率则达17.5%。GDM是在世界范围内需被重视的公共卫生问题之一,但因其是妊娠期才出现的血糖升高,目前并未得到足够重视,GDM患者的血糖控制情况也并不理想。本研究选取997例单胎妊娠的GDM患者进行回顾性研究,分析血糖控制与妊娠结局的关系,现报告如下。
1 资料与方法
1.1 一般资料
选取在本院门诊产检的经75 g口服葡萄糖耐量试验(OGTT)确诊为GDM的单胎妊娠患者997例作为研究对象。诊断标准: 进行75 g OGTT, 空腹血糖5.1 mmol/L, 服糖后1 h血糖10.0 mmol/L, 服糖后2 h血糖8.5 mmol/L, 只要有1个及以上的数值超过上述标准,则诊断为GDM。控制目标: 空腹血糖3.3~5.3mmol/L, 餐后血糖4.4~6.7 mmol/L, 夜间血糖不低于4.4 mmol/L。纳入标准: 单胎妊娠,无孕前糖尿病,行75 g OGTT, 无慢性高血压疾病、甲状腺疾病,无严重的多囊卵巢综合征、免疫系统疾病,无疤痕子宫,病例资料完整者。
1.2 研究方法
确诊GDM的患者均在本院营养门诊或糖尿病一日门诊就诊,医护人员告知患者饮食、运动控制方法及血糖控制目标值。若2周后患者血糖控制未达目标,建议其进行胰岛素治疗。评估患者血糖控制情况,达到目标值者纳入血糖控制良好组(n=476),否则纳入血糖控制不良组(n=521),比较2组患者的一般资料及妊娠结局。
1.3 统计学分析
2 结 果
血糖控制不良组的患者平均年龄、新生儿出生体质量显著高于血糖控制良好组,妊娠期高血压疾病、剖宫产及巨大儿的发生率也显著高于血糖控制良好组,差异均有统计学意义(P<0.05); 2组孕次、产次、产前体质量指数(BMI)以及产后出血、胰岛素使用、早产、低体质量儿、新生儿黄疸和新生儿窒息的发生率相比,差异均无统计学意义(P>0.05), 见表1、2。

表1 2组一般资料比较
BMI: 体质量指数。与血糖控制良好组比较, *P<0.05。
3 讨 论
目前,中国的GDM发病率逐渐升高。有研究[3]认为,孕期的糖代谢异常与产后的糖代谢紊乱有关,并可导致子代的代谢疾病,因此对GDM患者进行血糖控制尤为重要。本研究显示,年龄大的孕妇血糖控制情况不良。有研究[4]认为,随着人们年龄的增长,组织对胰岛素的敏感性降低,
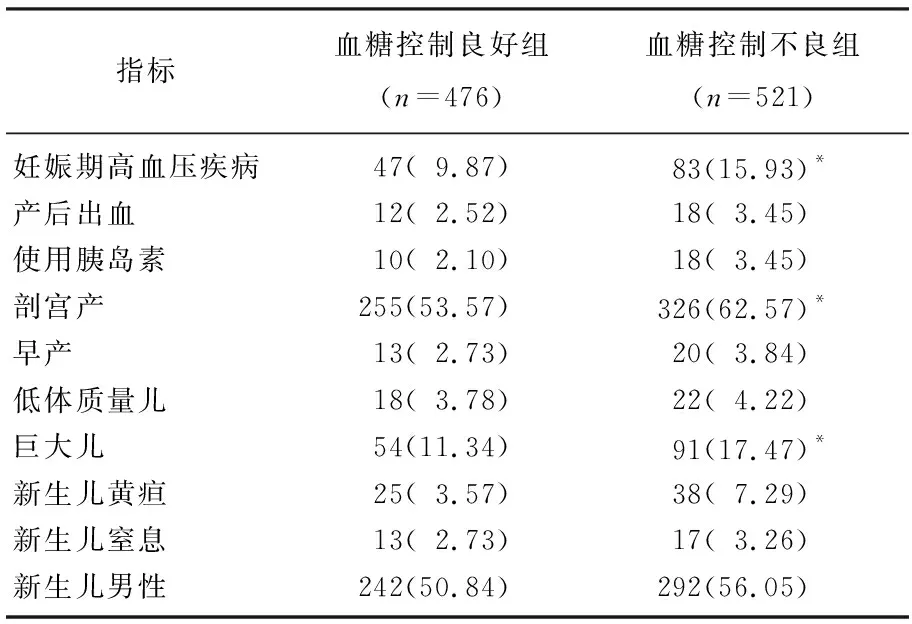
表2 2组妊娠结局比较[n(%)]
与血糖控制良好组比较, *P<0.05。
并且伴有瘦素水平的上调。因此,高龄孕妇更易发生糖代谢紊乱,使得血糖控制也更为困难,由此提示需尽量避免高龄生育,当孕妇年龄较大时更需严格控制血糖水平。
本研究结果显示,血糖控制不良组的新生儿出生体质量显著高于血糖控制良好组,巨大儿的发生率也显著更高,与赵明等[5]研究结论一致。GDM患者的宫内高血糖环境会刺激胎儿体内胰岛素分泌,导致蛋白质及脂肪过度堆积,使得巨大儿的发生率显著增高[6], 还有学者[7]称GDM患者造成巨大儿与胎盘中碱性成纤维细胞生长因子的表达降低有关。本研究中,血糖控制不良组的巨大儿发生率高达17.47%, 提示需严格控制GDM患者的血糖。
本研究中血糖控制不良组的妊娠期高血压疾病发生率高达15.93%, 显著高于血糖控制良好组,与相关研究[8-9]结论一致。胰岛素抵抗是高血糖与妊娠期高血压疾病的共同机制,肥胖、高血糖等也是导致高血压的重要因素[10]。也有研究[11]认为,可溶性肾素/肾素原受体的高水平表达,与孕妇后期糖代谢紊乱及子痫前期有关。临床实践中,对GDM患者进行高血压疾病的预防仍旧是有必要的,在控制患者血糖的同时还需密切监测其血压变化。本研究中,血糖控制良好组的剖宫产率显著低于血糖控制不良组,考虑与血糖控制良好时巨大儿、高血压的发生率均显著下降有关,与张晓宁等[12]研究结论一致。此外,本研究中的2组在孕次、产次、产前BMI、产后出血、胰岛素使用、早产、低体质量儿、新生儿窒息、黄疸及新生儿性别方面并无显著差异,但因本次研究为回顾性研究,存在一定偏倚。
综上所述,妊娠期糖尿病患者血糖控制良好有利于妊娠结局的改善,故监测及控制孕产妇的血糖仍是产科工作的重要组成部分。
