前循环大动脉闭塞高龄患者血管内支架取栓治疗疗效及安全性分析
2019-03-08潘婕史宗杰施天明王美萍郭舜源耿昱
潘婕 史宗杰 施天明 王美萍 郭舜源 耿昱
随着人口老龄化的迅速发展,高龄患者急性缺血性脑卒中救治问题越来越引起人们的关注。目前,血管内治疗已成为大血管闭塞的急性缺血性脑卒中患者的最佳急救方式,由于高龄患者急性缺血性脑卒中的并发症发生率、院内病死率以及不良预后所占比例均明显高于低龄患者,而国内多个血管内治疗指南对于适用年龄范围又不甚一致,因此高龄患者是否适宜进行血管内治疗,临床上仍有不同的看法。本院近年来对收治的前循环大动脉闭塞的急性缺血性脑卒中高龄(≥80岁)患者进行了血管内支架取栓治疗,并对治疗的疗效及安全性进行了评价,现将结果报道如下。
1 对象和方法
1.1 研究对象 2015年3月至2016年12月在本院神经内科就诊行急诊前循环血管内治疗的急性缺血性脑卒中患者共121例,其中缺少术前标准非增强CT(noncontrast CT,NCCT)图像患者20例,非支架血管内治疗5例(动脉阿替普酶溶栓3例,单纯抽吸治疗1例,动脉内盐酸替罗非班氯化钠注射液治疗1例),失访5例。剩余91例患者中,排除最终改良脑梗死溶栓标准(modified thrombolysis in cerebral infarction,mTICI)血流分级为0级患者22例,纳入研究患者69例,其中男41 例,女 28 例,平均年龄 70(60,79)岁。纳入标准:(1)CTA、MRA、DSA检查证实前循环大动脉闭塞[颈内动脉(ICA)/大脑中动脉(MCA)M1 段];(2) 年龄≥18 周岁;(3)发病至穿刺时间<6h;(4)患者或家属签署知情同意书接受机械取栓血管内治疗。排除标准:(1)CT或MRI检查证实颅内出血;(2)发病前改良Rankin量表(modified rankin score,mRS)评分≥3分;(3)妊娠或哺乳期妇女;(4)对比剂或镍钛合金过敏;(5)收缩压>185mmHg或舒张压>110mmHg且降压药物无法控制;(6)遗传学或获得性出血体质,抗凝因子缺乏;或已口服抗凝药且国际标准化比值(international normalized ratio,INR)>1.7;(7)血糖<2.8mmol/L 或>22.2mmol/L,血小板<100×109/L,或者红细胞压积<25%;(8)动脉迂曲至取栓装置无法到达目标血管;(9)近6个月有出血史;(10)影像学检查提示大脑半球明显占位效应、脑积水或大脑半球弥漫性缺血表现。
1.2 方法
1.2.1 分组及临床资料比较 根据患者年龄,分为高龄组(≥80岁)17例,对照组(<80岁)52例,记录两组患者的临床基本资料,包括性别、高血压、房颤、糖尿病、高脂血症、冠心病及吸烟史等;术前实验室检查结果,包括血红蛋白,血糖,术前INR值,血小板;术前血压,治疗前、治疗后1d及出院前美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS) 评分;发病到穿刺时间,入院至血管再通时间,发病至血管再通时间;入院时Alberta卒中早期CT评分(Alberta stroke program early CT score,ASPECTS);治疗后血流再通情况及24h出血转化情况。
1.2.2 治疗方法 所有患者均进行支架取栓血管内治疗,血管内介入治疗适应证符合中国急性缺血性脑卒中早期血管内介入诊疗指南标准。基本操作方式如下:在全脑血管造影操作完成后,以导丝尽可能将6-8F指引导管置于离病变位置较近的目标血管以增强支撑,如路径较差则考虑加用中间导管。指引导管到位后撤出导丝,以微导丝及取栓微导管在路图下通过闭塞段血管,造影确认微导管位于闭塞病变以远的真腔内。排气后于透视下将取栓支架送抵微导管头端。再次造影明确闭塞近端的具体位置后,缓慢回撤微导管至取栓支架完全打开,再次造影观察评估闭塞再通及远端再灌注情况。无论再灌注是否达到改良mTICI 2b及以上,均保留支架于目标血管内至少5min,然后将取栓支架连同输送装置一并自指引导管撤出体外。上述操作过程,同一支架一般不超过3次,且每次重复操作前应仔细检查支架情况,避免因支架变形、断裂等造成医源性损伤。再通手术完成后,暂缓撤除指引导管、微导丝等辅助器械,观察10~15min经指引导管复查血管造影,复评mTICI评分。如效果满意,进一步撤除器械,缝合血管或加压包扎,结束手术。
1.2.3 评价指标及方法 (1)ASPECTS评分标准:正常10分,基底核水平的尾状核、豆状核、内囊、岛带、额叶后部、颞叶前部、颞叶后部,侧脑室体水平的额叶前部、后部、顶叶皮质有低密度灶或灰白质分界模糊(不包括脑肿胀)分别减去1分,最低为0分。(2)疗效评估:治疗前和出院时NIHSS评分;溶栓后90d评估mRS评分,mRS≤2分定义为预后良好,mRS≥3分定义为预后不良;血流再通采用mTICI分级标准,共5个级别,其中2b级和3级提示再通成功。(3)安全性评估:溶栓后24h复查头部CT,评估颅内出血转化情况。具体分为两种方式:①根据CT片出现高密度改变的范围分为:HI1型(梗死灶周边部点状出血);HI2型(梗死灶内融合性点状出血,但没有占位效应);PH1型(出血较少,占梗死面积不足30%,有轻度占位效应);PH2型(出血超过梗死面积30%,有明显占位效应)。②根据临床症状的变化分为:无症状性出血(临床症状没有改变);症状性出血(指梗死灶内任何可见到的、在时间顺序上与临床表现恶化密切相关的出血,临床上NIHSS评分增加≥4分)。
1.3 统计学处理 应用SPSS 17.0统计软件。符合正态分布的计量资料以表示,组间比较采用独立样本t检验;非正态分布的计量资料以中位数及四分位数表示,比较采用Mann-Whitney秩和检验。计数资料以百分率表示,组间比较行χ2检验。影响因素分析采用Spearman相关。P<0.05为差异有统计学意义。
2 结果
2.1 高龄组与对照组患者一般情况比较 见表1。
由表1可见,两组患者一般情况比较,差异无统计学意义(P>0.05)。
2.2 高龄组与对照组患者术前辅助检查结果及治疗情况比较 见表2。
由表2可见,高龄组患者术前溶栓治疗比例低于对照组,差异有统计学意义(均P<0.05),两组其它辅助检查结果比较,差异均无统计学意义(均P>0.05)。
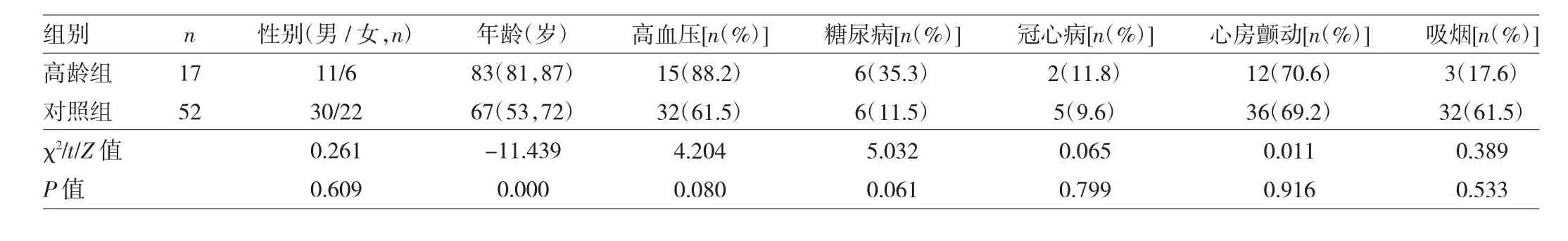
表1 高龄组与对照组患者一般情况比较
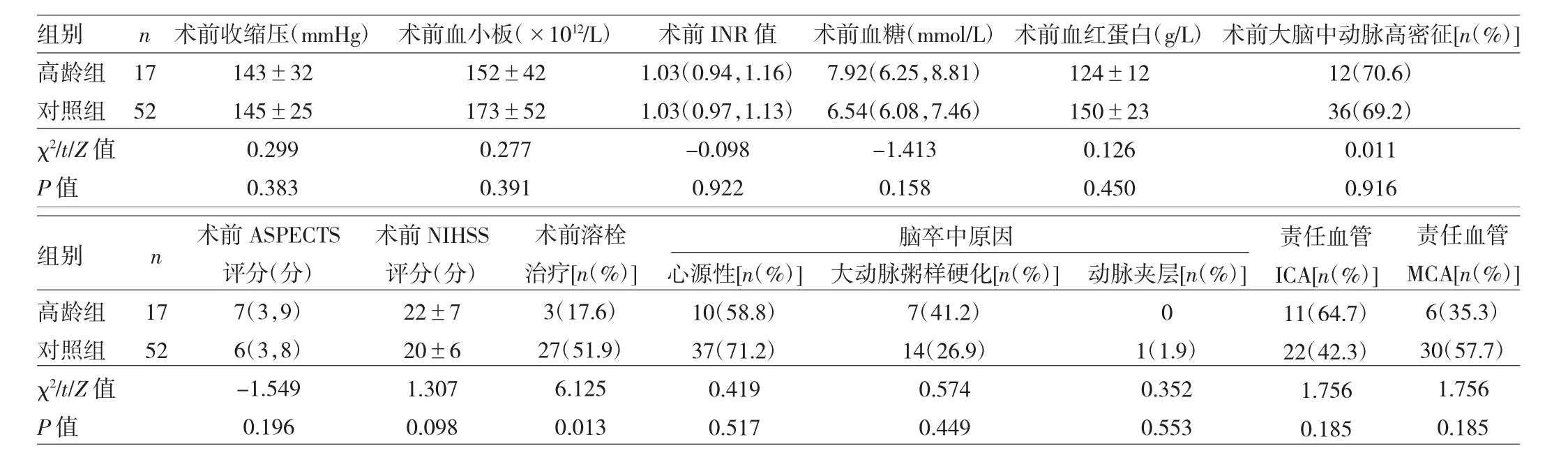
表2 高龄组与对照组患者术前辅助检查结果及治疗情况比较
2.3 高龄组与对照组患者手术相关资料比较 见表3。
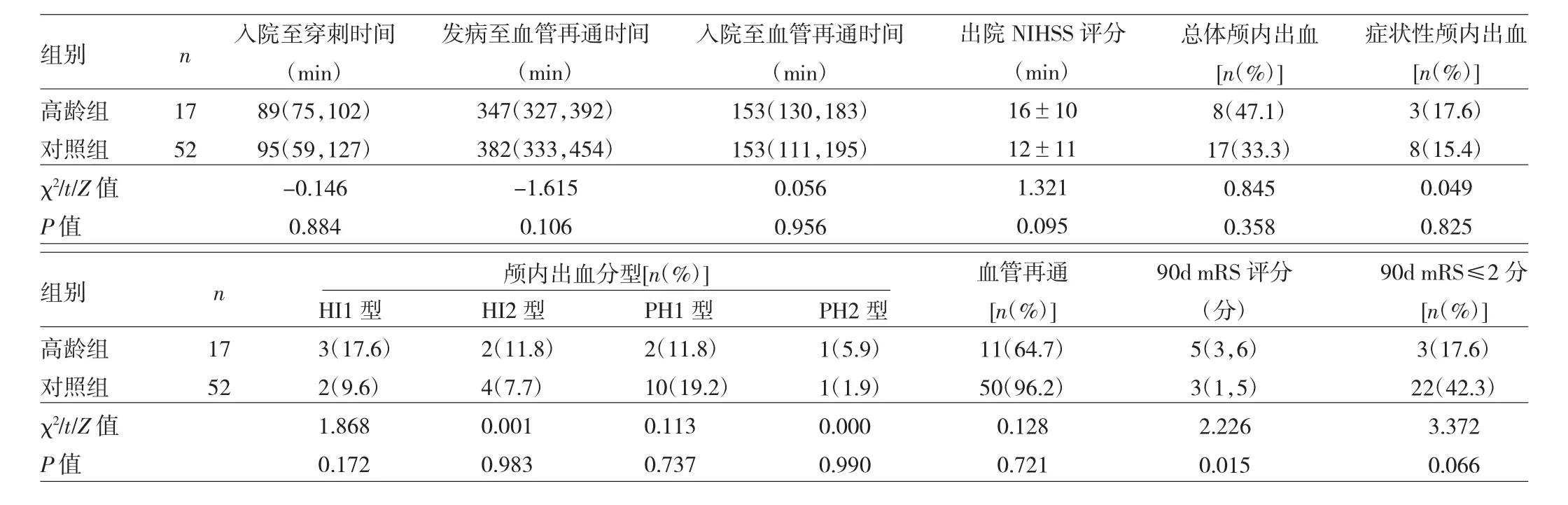
表3 高龄组与对照组患者手术相关资料比较
由表3可见,高龄组90d mRS评分显著高于对照组,差异有统计学意义(P<0.05),但两组患者入院至穿刺时间,发病至血管再通时间,入院至血管再通时间、出院NIHSS评分、总体颅内出血、症状性颅内出血、颅内出血分型、血管再通情况以及90dmRS≤2分比例比较,差异均无统计学意义(P>0.05)。
3 讨论
高龄患者的急性缺血性脑卒中救治问题日益引起关注。急性缺血性脑卒中的血管内治疗作为近年来临床的突破性进展,已成为临床及科研究热点,而支架取栓治疗是血管内治疗的首选治疗方式,也是目前所有随机对照试验(RCT)研究的主要治疗方式。不少RCT研究中高龄患者比例少,其中对于MR CLEAN、ESCAPE、SWIFT PRIME、REVASCAT及EXTEND IA这5个血管内支架治疗的RCT研究的荟萃分析显示,其纳入人群的中位年龄只有68岁,其中高龄(年龄≥80岁)患者比例仅为15%。也正基于以上理由,目前国内多个血管内治疗指南对于适用年龄范围不甚一致。以IST-3为代表的亚组分析以及多个荟萃分析显示,在一定条件下,高龄患者的血管内治疗仍具有较大的获益[1-3]。本研究入院至穿刺中位时间91min,发病到再通中位时间365min,血管再通率88.4%,90d良好预后比例36.2%,符合国际及国内指南对于急性血管内治疗质量控制标准,手术效果与国际水平基本一致[4]。对高龄患者的分析提示,虽然高龄组的术前溶栓治疗比例低于对照组,但在90d良好预后比例(mRS≤2)上,两者差异无统计学意义,且不增加颅内出血及症状性出血风险。而对于高龄患者而言,术前NHISS评分与症状性出血及良好预后均有明显相关性。
多项研究提示高龄患者急性血管内治疗预后差。IST-3的年龄亚组分析提示对于≥80岁患者,若术前NIHSS评分在4~14分,则血管内治疗后6个月死亡及不良预后比例为75%,若术前NIHSS评分>15分,此比例达95%[5]。近期Kleine等[6]的研究更提示对≥80岁的高龄患者其血管内治疗良好预后的比例仅为12%。而近期发表的一项荟萃分析——HERMES研究提示,血管内治疗90d良好预后随年龄增加而减少,对于≥80岁组,其比例为29.8%[7]。本研究高龄患者良好预后比例为17.6%,与国际水平基本相当。
虽然高龄患者急性血管内治疗预后不良,但通过对与对照组相比,良好预后的OR值分析发现高龄患者获益更明显。在MR CLEAN研究中,≥80岁组良好预后的OR值为3.24,而<80岁组为1.60[8]。相似的,ESCAPE研究中,≥80岁组血管内治疗后病死率明显下降(手术组:20%,非手术组44%)[9]。HERMES研究对198例≥80岁患者的分析提示,与对照组相比,手术组良好预后的OR值为3.98,95%CI:1.95~6.92(手术组:29.8%,非手术组:13.9%)[7]。本研究提示高龄不增加90d不良预后比例。
与本研究结果相似,近期多项研究认为术前NIHSS评分是血管内治疗安全性及有效性的有效预测因子[1],特别是对于高龄患者[10]。术前NIHSS评分与最终梗死面积及侧支循环储备相关,直接关系着临床预后。HERMES分析提示术前NIHSS评分无论在手术组还是非手术组,均与90d mRS相关,而这种相关性在高龄组更加显著[7]。研究同样显示,血管内治疗对于任何程度NIHSS评分的患者均有相似的有效性,增高的NIHSS评分是手术治疗的强烈指征,也是不良预后的标示。
多项研究提示术前ASPECTS评分也是预后的强预测因子。Hwang等[11]通过对术前MRI-DWI上ASPECTS评分与梗死体积的研究发现,对于高龄患者,良好预后的转折点是DWI-ASPECTS≥9分,梗死体积≤5ml。Ribo等[12]对最终为梗死体积与良好预后的分析认为,对于≥80岁组,梗死体积≤16ml对良好预后预测的灵敏度为75.0%,特异度为82.6%。
本研究的局限性在于其为单中心的回顾性分析,样本量较小。同时由于不同医师对于ASPECTS评分的掌握程度不同,回顾分析再次判读术前NCCT时,ASPECTS评分差异较大,导致最终纳入ASPECTS评分<6分的患者较少。最终的结果中,90d良好预后虽然差异无统计学意义,但倾向于高龄患者预后不良,且不能排除与样本量小以及纳入的高龄组基线ASPECTS评分以及溶栓率低有关。
综上所述,本研究认为对于≥80岁的高龄急性缺血性脑卒中患者,虽然90d mRS评分较低,但与对照组相比,不降低血管再通比例,不增加颅内出血风险及90d不良预后比例。
