急性颈内动脉系统脑梗死动脉溶栓介入治疗的临床探究
2019-03-06吴津
吴津
普洱市人民医院神经外科,云南普洱 665000
急性脑梗死作为脑卒中的常见类型,占比约为70%~80%,且存在较高的病死率和致残率。特别是在脑缺血医学研究逐渐深化的前提下,探寻新型救治方法与途径,俨然成为现代医学领域的首要课题[1]。例如:静脉溶栓是脑缺血救治的常见方案,以动脉介入溶栓的方式,对急性颅内动脉血栓予以局部处理,使之在增强药物浓度的同时,起到血栓溶解的效果,还可避免药物过量、不良反应的出现[2]。对此,随机抽取该院2015年1月—2018年1月期间诊疗的100例急性颈内动脉系统脑梗死患者,探讨急性颈内动脉系统脑梗死动脉溶栓介入治疗的临床效果。详细总结如下。
1 资料与方法
1.1 一般资料
随机抽取该院诊疗的100例急性颈内动脉系统脑梗死患者,在该院伦理委员会批准、家属知情同意且签署知情同意书的情况下,以计算机表法的形式将患者划为2组各50例。即A组患者中,男性28例、女性22例;年龄上限为82岁,下限为62岁,中位数为(72.3±2.2)岁;糖尿病史 15例、高血压史 20例、冠心病史15例。B组患者中,男性30例、女性20例;年龄上限为84岁,下限为60岁,中位数为(73.2±2.6)岁;糖尿病史16例、高血压史22例、冠心病史12例。即2组患者各数据间比较差异无统计学意义(P>0.05)。
1.2 方法
A组:使用常规药物救治,即20%甘露醇高渗溶液,以较强的脱水效果,可预防病灶点脑水肿问题,还可通过对患者脑部自由基的清除作用,达到最佳救治效果。具体操作如下:依据患者自身情况,将20%甘露醇给药剂量控制在125~250 mL,以静脉滴注的方式,每隔6~8 h给药1次,且在15~30 min内推注完成[3-4]。
B组:术前6 d,要求患者口服阿司匹林(批准文号:国药准字H11022079)和氯吡格雷(批准文号:国药准字H20120018),前者剂量为75 mg/d,后者剂量为300 mg/d,1次/d。借助保护装置的使用,植入相关支架,再拟定有效的抗血小板救治方案,以便可检测患者是否存在新发出血或新发梗死的问题。治疗6个月使,施行100 mg阿司匹林(或75 mg氯吡格雷)给药救治,1次/d。另外,还需使用阿托伐他汀(批准文号:国药准字J20030047)、普罗布考(批准文号:国药准字 H10980054)联合给药,剂量均为 10~70 mg,1次/d[5-6]。
1.3 统计方法
借助SPSS 21.0统计学软件对该文涉及的计数资料、计量资料予以汇总处理。即前者使用[n(%)]表示,组间数据施行 χ2检验;后者使用(±s)表示,组间数据施行t检验。P<0.05为差异有统计学意义。
2 结果
2.1 比较2组患者再发率、死亡率
B组患者再发2例、占比4.00%;死亡0例,占比0.00%。A组患者再发8例,占比16.00%;死亡5例,占比10.00%。即2组患者各数据间比较差异有统计学意义(χ2=4.000 0、5.263 2,P<0.05)。
2.2 比较2组患者NIHSS评分
入院时,B组和A组患者NIHSS评分相似,差异无统计学意义(P>0.05);但在治疗 1 周、1 个月、3 个月、6个月时,A组患者NIHSS评分显著低于B组,即2组患者各数据间比较差异有统计学意义 (P<0.05),见表1。
表1 比较 2组患者 NIHSS 评分[(±s),分]
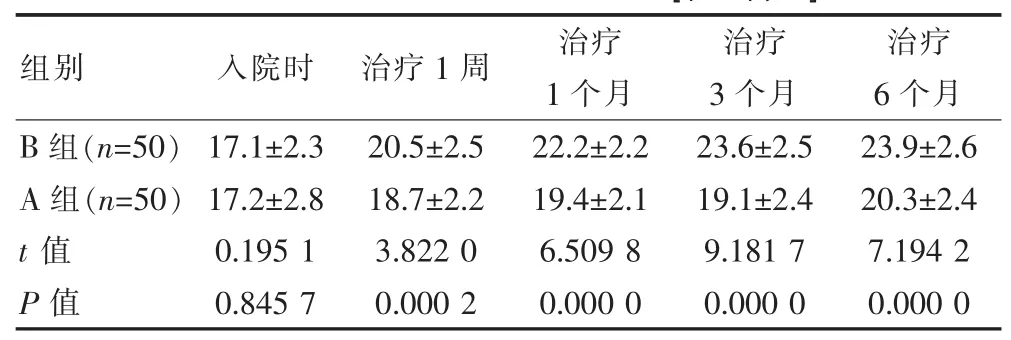
表1 比较 2组患者 NIHSS 评分[(±s),分]
组别 入院时 治疗1周 治疗1个月治疗3个月治疗6个月B 组(n=50)A 组(n=50)t值P值17.1±2.3 17.2±2.8 0.195 1 0.845 7 20.5±2.5 18.7±2.2 3.822 0 0.000 2 22.2±2.2 19.4±2.1 6.509 8 0.000 0 23.6±2.5 19.1±2.4 9.181 7 0.000 0 23.9±2.6 20.3±2.4 7.194 2 0.000 0
3 讨论
脑梗死(cerebral infarction,CI)作为缺血性卒中的统称,涉及脑栓塞、脑血栓和腔隙性梗死等,是引起脑部病变的关键。同时,在发病24~48 h时,通过脑部CT扫描的方式,可见低密度灶,且边界模糊。虽脑梗死诱病机理相对复杂,但已知其和脑损害点、血管大小和缺血程度、其他基础病、脏器损伤等因素相关,即较轻者为无症状性脑梗死;呈现肢体瘫痪、眩晕等表现的患者,则为短暂性脑缺血;若患者表现为肢体瘫痪、急性昏迷和死亡等,则为脑血管病变,且存在不同程度的主观症状(例如恶心呕吐、感觉性失语、头痛头昏、昏迷等)、脑神经症状(例如吞咽困难、中枢性面瘫、舌瘫、假性延髓性麻痹)和躯体症状(例如大小便失禁、轻度偏瘫或肢体偏瘫)[7-8]。
目前,动脉溶栓介入治疗,是急性颈内动脉系统脑梗死救治的关键方案。但为保证患者的最佳就救治效果,则可在介入前、介入后做好以下工作。即介入前,对患者血糖、肝肾功能和凝血四项、血常规、血型及电解质、交叉配血等指标予以测定,且依据患者自身情况对溶栓药物、溶栓方法予以科学使用。介入后,预防注射点损伤或出血,例如禁止触及患者,最大限度上避免动静脉注射或肌肉注射的次数、注射完毕时应按压5~10 min、检查注射点是否存在发红或疼痛等问题;保持24 h绝对卧床静养,预防胃管插管;给药30 min内禁止插尿管;耐心倾听患者主诉,例如腹痛(由肠系膜上静脉栓塞引起)、四肢疼痛和肿胀(周围静脉阻塞)等;做好有效的健康宣教[9-10]。
依该文数据可知,B组患者再发率为4.00%、死亡率为0.00%,A组患者再发率为16.00%,死亡率为10.00%,即2组患者各数据间比较差异有统计学意义(χ2=4.000 0、5.263 2,P<0.05)。 入院时,B 组和 A 组患者NIHSS评分相似,差异无统计学意义(P>0.05);但在治疗 1周、1个月、3个月、6个月时,A组患者NIHSS评分显著低于B组,即2组患者各数据间比较差异有统计学意义(P<0.05)。例如:治疗6个月时,B组患者NIHSS评分为(23.9±2.6)分,A组患者NIHSS评分为(20.3±2.4)分(t=7.194 2,P<0.05)。 该数据和李瑞军[1]学者研究相似,即观察组患者病死率为0.00%,再发脑卒中率为1.67%;治疗6个月时,NIHSS评分为(23.8±2.5)分,存在研究价值。
综上所述,针对急性颈内动脉系统脑梗死患者,动脉溶栓介入治疗能够显著控制患者再发率和死亡率,且还可改善机体NIHSS评分,值得推广。
