3.0T MRI多b值扩散加权成像ADC直方图与乳腺癌分子分型及预后因素的相关性研究
2019-03-01
乳腺癌是一种高度异质性的肿瘤,肿瘤大小、腋窝淋巴结状态及组织学级别等是评估乳腺癌的预后因素,分子分型是乳腺癌个体化治疗,尤其是内分泌治疗及靶向治疗的重要依据[1]。表观扩散系数(apparent dif⁃fusion coefficient,ADC)是磁共振扩散加权成像(diffusion weighted imaging,DWI)的定量参数,能很好地反映肿瘤的细胞数量和含水量等特征。直方图分析方法可以细化ADC值,如偏度及峰度等。研究表明,ADC直方图在评估乳腺癌预后等方面具有一定的价值[2-3]。目前大多数研究只运用单一b值,并且得到的结果有所不同。本研究旨在探讨多b值扩散加权成像ADC直方图参数与乳腺癌分子分型及预后因素的相关性,并评估ADC直方图在不同b值下的诊断效能。
1 材料与方法
1.1 一般资料
回顾性分析2015年3月至2016年1月114例天津医科大学肿瘤医院收治的乳腺癌患者的临床病理资料,其中乳腺单侧单发病变为112例、双侧单发病变为2例,共116个病灶,均为女性,年龄27~75岁,中位平均年龄为46岁。部分患者于MRI检查后行新辅助化疗,手术病理无组织学级别。共有112例患者(112个病灶)纳入组织学级别研究。肿瘤的最大径中位数为2.2(0.9~5.0)cm。随机选取的Luminal B型病灶数为Luminal A型、HER-2过表达型及三阴性乳腺癌病灶数总和。纳入标准:1)经手术病理证实为浸润性导管癌;2)术前行乳腺MRI检查,且表现为肿块型病变。排除标准:1)行MRI检查前进行过穿刺活检或新辅助化疗等治疗;2)图像质量不佳,不能用于分析。
1.2 方法
1.2.1 MRI检查 采用Discovery 750 3.0 T MR扫描仪(美国GE公司),乳腺专用8通道相控表面线圈。患者取俯卧位,双侧乳腺自然下垂。平扫采用横轴面快速自旋回波(FSE)T1WI(TR 782 ms、TE 7.1 ms),横轴面及患侧乳腺矢状面脂肪抑制T2WI(TR 6003 ms、TE 82 ms),层厚为4.5 mm,层间距为0.5 mm,矩阵为320×224,激励次数(NEX)为3次。多b值DWI采用单次激发自旋平面回波序列,TR为3120 ms,TE为64 ms,矩阵为96×96,层厚为4.5 mm,层间距为0.5 mm,b值为0、10、25、50、100、150、200、400、500、800、1 000、1 200、1 500 s/mm2,采用乳腺优化的并行采集三维快速梯度回波序列双侧乳腺矢状面容积成像技术,动态对比增强MRI(dynamic contrast enhanced magnetic resonance imaging,DCEMRI)。扫描参数:TR为4.1 ms,TE为1.7 ms,翻转角15°,矩阵为192×320,视野(FOV)为26 cm×26 cm,层厚为1.8mm,NEX为1次。动态增强前先扫蒙片,然后由高压注射器经手背静脉团注对比剂Gd-DTPA,剂量为0.2mL/kg,速率为2.0 mL/s,对比剂注射完成后立即注射等量生理盐水,即刻连续扫描5个时相,单期扫描时间为90~100s。
1.2.2 图像分析 运用AW 4.6工作站的Function Tool软件进行后处理(美国GE公司),重建ADC图。DWI受b值影响,b值越高,正常组织与病变组织对比度越高,b值过高可能导致图像信噪比降低,因此本研究从全部13个b值中选取5个,分别为0、500、800、1000、1500s/mm2。由2名高年资乳腺MRI诊断医生操作,将多b值ADC图输入计算机Image J软件进行直方图分析,在病变中心层面根据病变绘制感兴趣区(region of interest,ROI)。ROI的大小取决于病变大小且通常略小于病变范围,且参考DCE-MRI图和DWI原始图。记录ADC直方图参数,包括ADC最小值(ADCmin)、ADC平均值(ADCmean)、ADC众数(ADCmode)、ADC最大值(ADCmax)、偏度及峰度,并同时生成ADC直方图。偏度及峰度反映图像的像素分布,不受ADC绝对值影响,偏度反映的是分布对称性,峰度是衡量分布峰值的指标[4]。
1.2.3 组织病理学分析 分析患者组织病理学资料,包括肿瘤的T分期、组织学分级、淋巴结情况、分子分型。肿瘤大小分为T1期及T2~3期。组织学Ⅰ级、Ⅱ级定义为低级别组,组织学Ⅲ级定义为高级别组。根据淋巴结转移与否分为淋巴结阳性组和淋巴结阴性组。将分子亚型分为Luminal型与非Luminal型、三阴性乳腺癌与非三阴性乳腺癌、HER-2过表达型与非HER-2过表达型。
1.3 统计学分析
应用SPSS 22.0软件进行统计学分析。各ADC直方图参数均方差不齐,采用Mann-Whitney U检验比较不同两组间直方图参数的差异,并进行Spearman等级相关分析。采用Med Calc软件绘制受试者工作特征曲线(receiver operating characteristic curve,ROC),使用Z检验比较各参数曲线下面积(area under ROCcurve,AUC)的差异。P<0.05为差异具有统计学意义。
2 结果
2.1 临床病理资料与分子分型情况
116个病灶中T1期肿瘤为84个(72.0%)、T2~3期为32个(28.0%),淋巴结阴性为83个(72.0%)、淋巴结阳性33个(28.0%);病灶中Luminal A型为24个(20.7%)、Luminal B型为58个(50.0%)、HER-2过表达型为16个(13.8%)、三阴性乳腺癌为18个(15.5%)。112个病灶中组织学低级别病灶为82个(73.0%),高级别为30个(27.0%)。
2.2 ADC直方图参数与分子分型的关系
b值为500、800、1 000、1 500 s/mm2时,Luminal型的偏度均低于非Luminal型(均P<0.05)。各参数在三阴性乳腺癌与非三阴性乳腺癌两组间差异均无统计学意义(均P>0.05)。HER-2过表达型的ADCmin与非HER-2过表达型比较差异具有统计学意义(均P<0.05,表1)。
2.3 ADC直方图参数与乳腺癌预后因素的关系
b值为500、800、1 000、1 500 s/mm2时,T1期肿瘤的峰度均低于T2~3期(均P<0.05),且峰度与肿瘤大小具有相关性(r分别为0.227、0.133、0.243、0.307,P分别为0.015、0.045、0.009、0.001)。b值为500 s/mm2时,组织学低级别组的ADCmode及ADCmean均较组织学高级别组高(均P<0.05)。各参数在淋巴结阳性与阴性两组间比较差异均无统计学意义(均P>0.05,表2)。
2.4 各b值下ADC直方图参数ROC曲线分析
b值为1 500 s/mm2时,Luminal型的偏度与非Lu⁃minal型进行比较AUC最大;HER-2过表达型的AD⁃Cmin与非HER-2过表达型进行比较AUC最大;T1期的峰度与T2~3期进行比较AUC最大。在不同b值下,差异具有统计学意义的各直方图参数的AUC无显著性差异(均P>0.05,表3)。
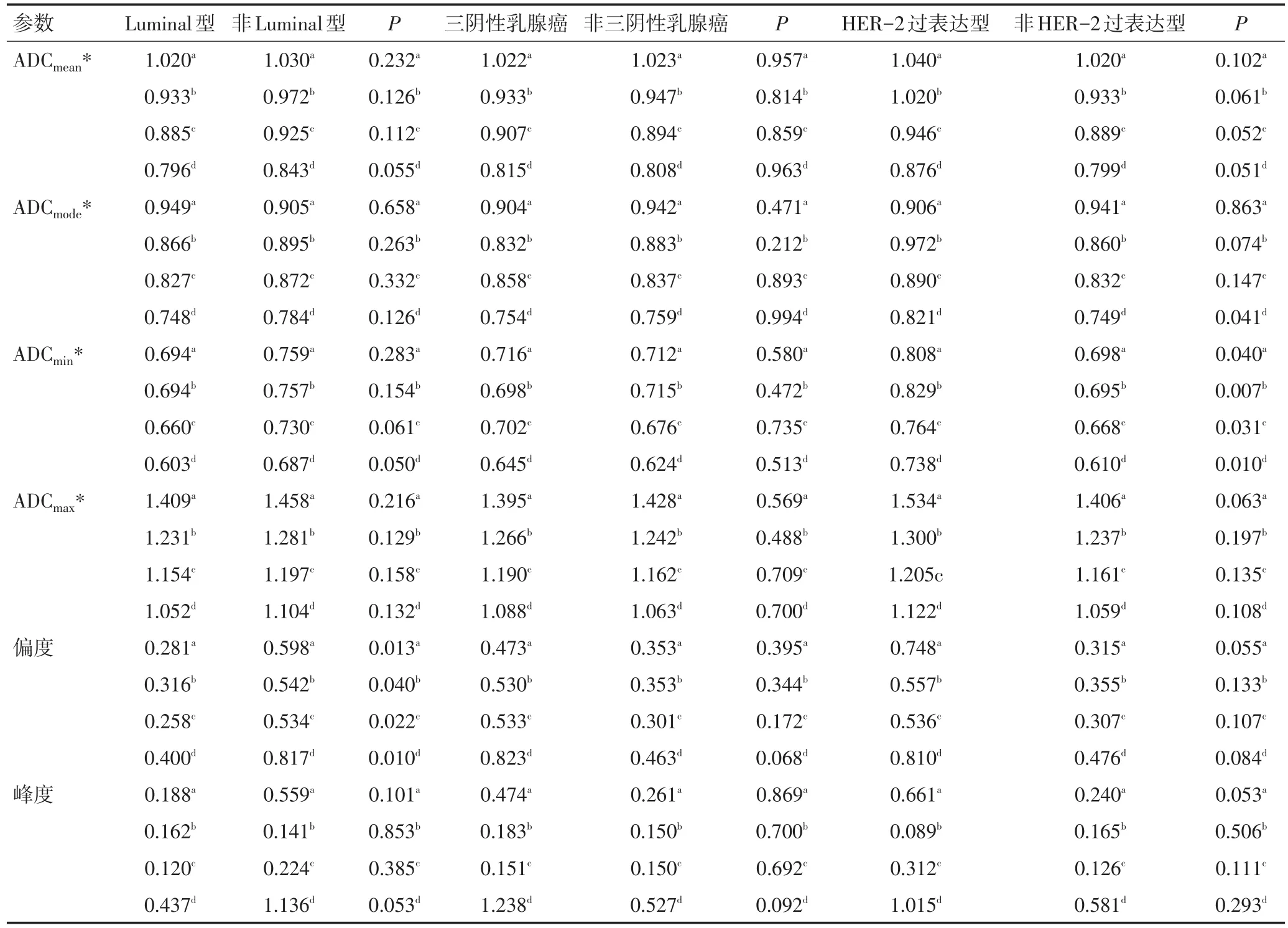
表1 各b值下ADC直方图参数与分子分型的关系
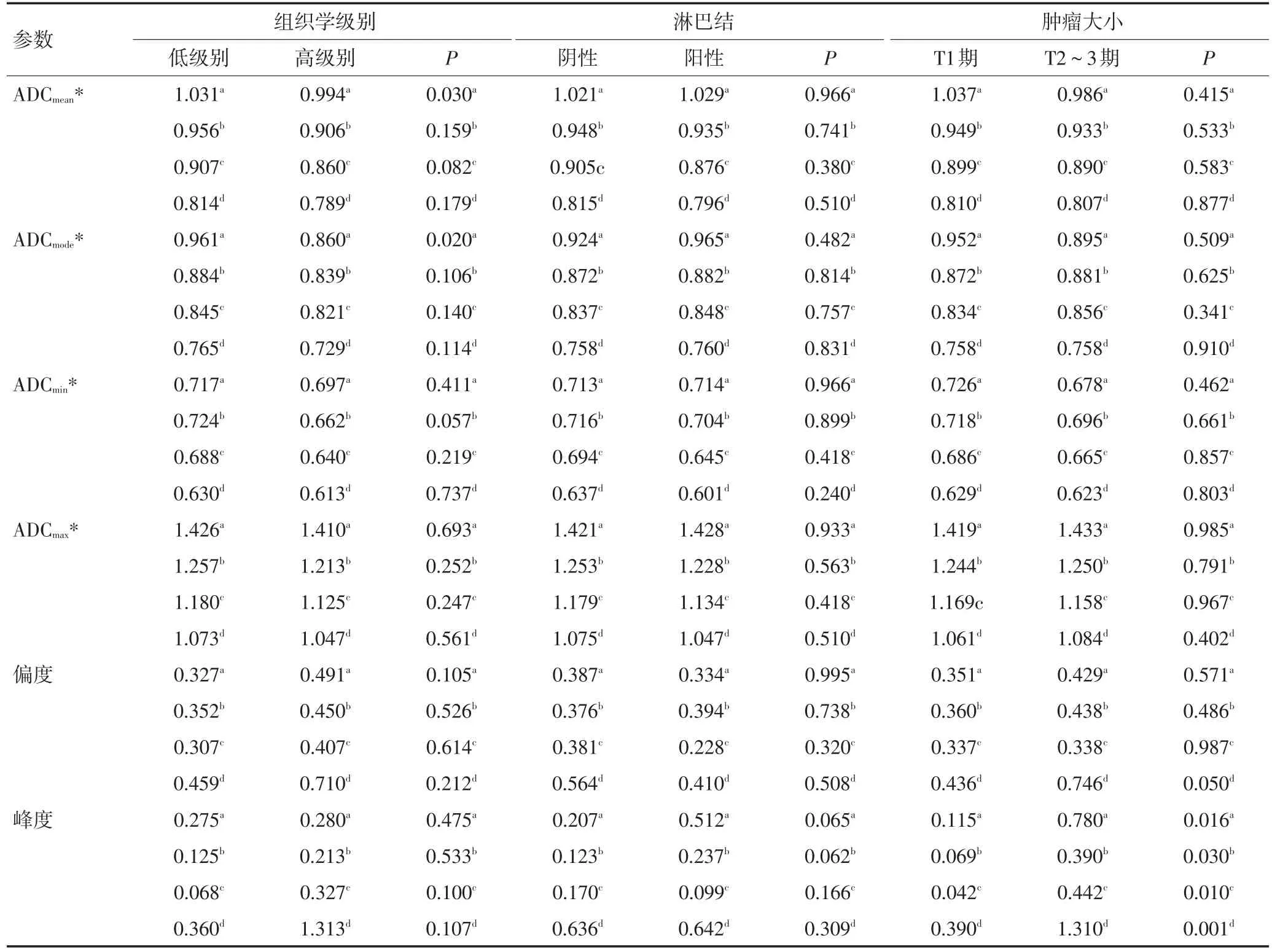
表2 各b值下ADC直方图参数与预后因素的关系
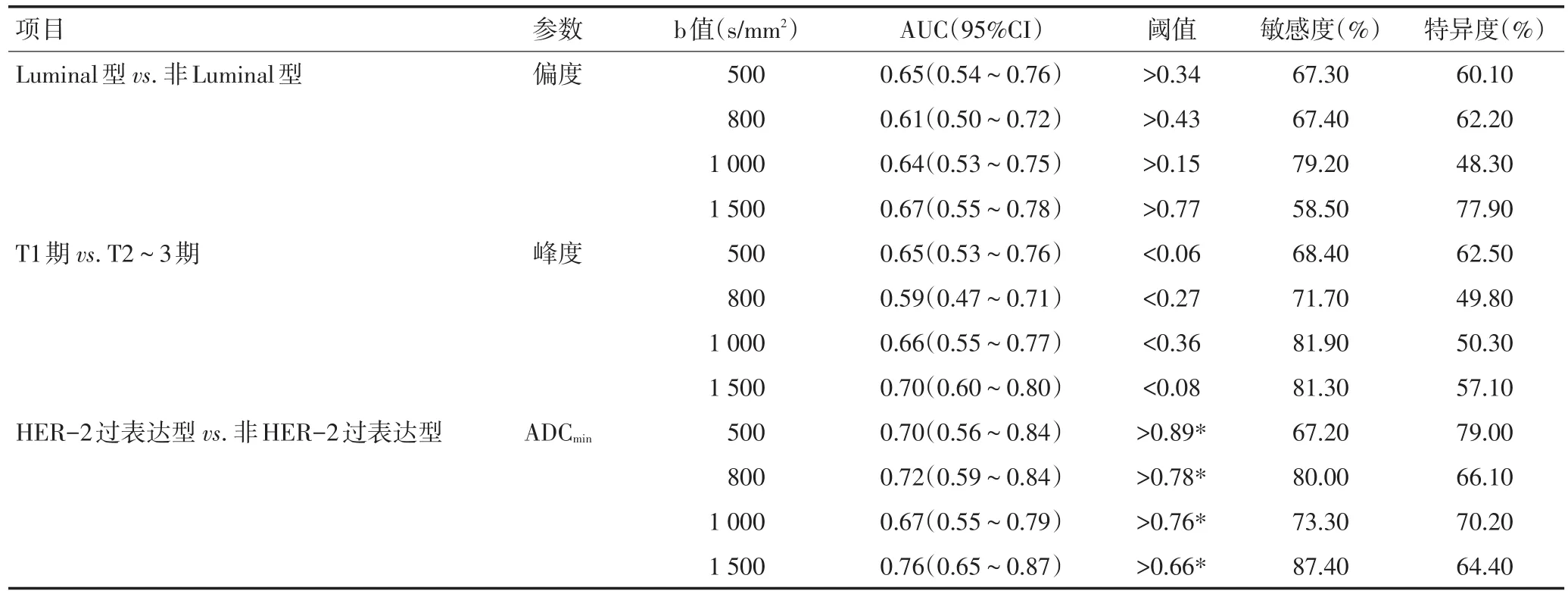
表3 各b值下ADC直方图参数ROC曲线分析结果
3 讨论
ADC直方图分析,可体现ADC值分布的不均质性。本研究探讨了多b值扩散加权成像ADC直方图参数与乳腺癌的分子分型及预后因素的相关性,并评估ADC直方图在不同b值下的诊断效能,为临床提供了更多的信息。
对于偏度,正偏度分布的不对称形态尾部趋向于平均值的右侧,负偏度则趋向于左侧。本研究发现,在多b值下Luminal型的偏度较非Luminal型小,提示Luminal型低ADC值占多数;HER-2过表达型的ADCmin较非HER-2过表达型高,与Kim等[5]研究结果基本一致,考虑可能与HER-2表达通过诱导血管内皮生长因子生成导致血供增加,以及肿瘤血管不连续导致细胞外液总量增加有关[5-6]。本研究中,三阴性乳腺癌组与非三阴性乳腺癌组的各直方图参数无显著性差异,而有报道三阴性乳腺癌平均ADC值高于非三阴性乳腺癌[7-8]。
在多b值下,本研究中T1期与T2~3期两组比较,T2~3期峰度较高,提示T2~3期肿瘤ADC值分布更为集中,且肿瘤大小与峰度具有相关性。淋巴结阳性组与阴性组比较各参数无显著性差异,而刘鸿利等[2]研究在b值为50、800 s/mm2时,分析ADC直方图发现ADCmean、ADC10等参数在淋巴结阳性组较高。组织学级别亦可评估肿瘤侵袭性,本研究显示在b值为500 s/mm2时,组织学高级别的ADCmode与ADCmean较组织学低级别低,可能是因组织学级别高肿瘤具有细胞多、细胞外间隙小等特点,导致水分子扩散受限,从而使ADC值降低[9]。
扩散加权成像受b值影响,本研究选取5个b值,分别为0、500、800、1 000、1 500 s/mm2,除偏度及峰度外,ADCmin、ADCmean、ADCmode、ADCmax均随b值增加而减小。ROC曲线分析显示,在b值为1 500 s/mm2时,差异具有统计学意义的各直方图参数AUC最大,但在不同b值下,差异具有统计学意义各参数AUC进行比较无显著性差异,可能由于样本量较小所致。而Lu等[10]研究表明,高b值ADC直方图参数较标准b值具有更好的诊断效能。
多b值扩散加权成像ADC直方图是一种肿瘤异质性的定量分析方法,在一定程度上反映乳腺癌的生物学行为和预后,各b值间ADC直方图对乳腺癌分子分型及预后因素诊断效能无显著性差异。本研究仍存在一些局限性:1)本研究为回顾性分析,可能导致不可避免的选择偏差;2)本研究直方图分析仅在肿瘤最大层面,可能尚不能完全反映肿瘤的整体情况;3)本研究中仅包括浸润性导管癌,为了消除不同病理学类型对ADC值的混杂影响,有待进一步扩大样本量对以上结果进行验证。
