两种不同胚胎移植策略对新鲜周期体外受精临床结局的影响
2019-02-23陶林林李国臻杨志伟段新崇耿亚松郑波
陶林林,李国臻,杨志伟,段新崇,耿亚松,郑波
(邢台不孕不育专科医院/邢台生殖与遗传专科医院,邢台 054000)
在体外受精-胚胎移植(IVF-ET)中,随着促排卵技术及实验室培养环境的改善,获得胚胎的数量和质量都有了一定的提高,大多数周期能够获得可用胚胎进行移植,但部分周期移植后种植率较低[1],影响IVF的成功率[2]。在可用胚胎数目有限的情况下,如何选择发育潜能更高的胚胎进行移植,即选择怎样的胚胎移植策略是目前生殖领域医生共同关注的问题。大部分生殖中心在取卵后第3天(D3)卵裂胚阶段或D5囊胚阶段进行胚胎移植,有的生殖中心会为反复种植失败的患者进行D2/D3或D3/D5的序贯移植[3]。D3移植和D5移植各有优势和弊端,而D4移植鲜有报道,本研究回顾性分析了两种不同的移植策略的妊娠结局,一种是仅进行D3移植;另一种是为了避免因得不到囊胚而取消移植,根据患者D3胚胎质量进行D3D4D5移植。探讨不同移植策略对IVF-ET临床结局的影响,为IVF助孕治疗中移植胚胎的选择提供参考。
资料与方法
一、研究对象与分组
回顾性分析本院生殖中心2017年1月至2018年5月行新鲜周期IVF/ICSI-ET患者的临床资料,共1 048个周期。纳入标准:(1)血清基础FSH<10 U/L;(2)所有患者均采用黄体期长方案降调节,达到降调标准后,进行控制性促排卵;(3)均为第1次促排卵周期。排除标准:(1)卵巢功能减退、卵巢早衰;(2)HCG日E2≥29 280 pmol/L或P≥5.706 nmol/L;(3)合并遗传性疾病者。
根据不同的移植策略分成两组,A组(693个周期):D3移植组,新鲜移植周期全部行D3胚胎移植,剩余胚胎全部继续培养囊胚。B组(355个周期):根据胚胎质量行D3、D4或D5移植,即D3D4D5胚胎移植组。D3可用胚胎数≤2枚,则D3移植;D3可用胚胎数≥3枚,则D4择优移植2枚;若D3优质胚胎≥4枚,则全部胚胎培养囊胚行D5移植。再根据年龄的不同将A、B组各分为3个不同亚组,A1组(≤30岁,371个周期):D3移植组;B1组(≤30岁,207个周期):D3D4D5胚胎移植组;A2组(30岁<年龄≤35岁,187个周期):D3移植组;B2组(30岁<年龄≤35岁,108个周期):D3D4D5胚胎移植组;A3组(>35岁,135个周期):D3移植组;B3组(>35岁,40个周期):D3D4D5胚胎移植组。分别比较不同年龄段两种移植策略对妊娠结局的影响。
二、研究方法
1.卵母细胞获取及培养:所有患者采用常规长方案促排卵,B超监测卵泡发育情况,卵泡成熟时,注射HCG(珠海丽珠制药)5 000~10 000 U,36.5 h经阴道超声引导下穿刺取卵。卵丘复合物取出充分洗涤后置三气培养箱(37℃、6%CO2、5%O2)中培养,取卵当日行常规IVF或ICSI授精。次日评估卵母细胞受精情况,并记录原核(PN)数目:2PN为正常受精;受精后D2和D3评估卵裂期胚胎质量。
2.本中心可用优质胚胎评估标准:根据卵裂球数目、形态、碎片情况对卵裂期胚胎进行评分:1级:卵裂球大小均匀,形态规则,胞质均匀清晰,无碎片或碎片<10%;2级:卵裂球大小均匀或略不均匀,形态欠规则,无碎片或碎片10%~20%;3级:卵裂球大小不均,形态欠规则,碎片20%~50%;4级:卵裂球大小严重不均,碎片>50%。
D3可用胚胎标准:细胞数≥6个,评分为1级、2级和3级。D3优质胚胎标准[4]:D1为正常受精(2PN),6个≤细胞数≤10个,评分为1级和2级。
D4可用胚胎标准:胚胎开始出现部分融合。D4优质胚胎标准:胚胎已经完全融合或者开始出现囊胚腔。
可用囊胚标准:囊胚至少发育到囊胚腔完全扩张充满整个胚胎;内细胞团细胞数目多而均匀,连接紧密或细胞数目相对较少或连接分散;滋养层细胞数目少或仅有少量大细胞即可。优质囊胚标准[4]:D1为2PN,囊胚腔及内细胞团达到可用囊胚标准,滋养层细胞数目多,大小均匀,呈镰形,或细胞数目较多,但有大细胞或不均匀。
3.黄体支持方案:取卵后给予黄体酮(浙江仙琚制药,20 mg/ml)80 mg,每天肌肉注射,行黄体支持。根据不同的移植策略于取卵术后D3、D4、D5移植,移植日视HCG日E2水平给予戊酸雌二醇(补佳乐,拜耳医药,德国)2~6 mg口服。
4.胚胎移植:用棉签蘸取培养液清洗宫颈表面,若宫颈分泌物过多,则用卵圆钳去除。按照常规操作进行胚胎移植:通过移植外管将含有胚胎的软内管置入距宫底约1.0 cm处,缓慢推注留管30 s后轻轻取出,确认无胚胎残留。胚胎移植后常规给予黄体支持。移植后14 d测血β-HCG水平,阳性者于第28日行阴道B超检查,见到妊娠囊者确定为临床妊娠。
5.观察指标:治疗周期移植率=移植周期数/取卵周期数×100%;种植率=B超下见到孕囊数/移植胚胎数×100%;妊娠率=妊娠患者数/移植患者数×100%;流产率=流产患者数/妊娠患者数×100%。
三、统计学分析

结 果
一、患者基本情况分析
≤30岁和30~35岁两个亚组患者的年龄、不孕年限、基础激素值、HCG日激素值、体重指数(BMI)、胚胎移植数量以及子宫内膜厚度和治疗周期移植率等比较均无显著性差异(P>0.05);>35岁中A3组的移植胚胎数显著高于B3组(P<0.05),详见表1。
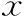
表1 三个亚组患者的基本资料比较[(-±s),%]
注:与A3组比较,*P<0.05
二、不同亚组的妊娠结局比较
各个不同亚组的2PN受精率、2PN卵裂率、可用胚胎率及优胚率比较均无显著性差异(P>0.05)。≤30岁年龄段中B1组的临床妊娠率显著高于A1组(P<0.05);两组的种植率比较虽没有显著性差异(P>0.05),但B1组有高于A1组的趋势;两组的流产率比较无显著性差异(P>0.05)。30岁<年龄≤35岁中两亚组和>35岁两亚组的临床妊娠率、种植率和流产率比较均无显著性差异(P>0.05),详见表2。
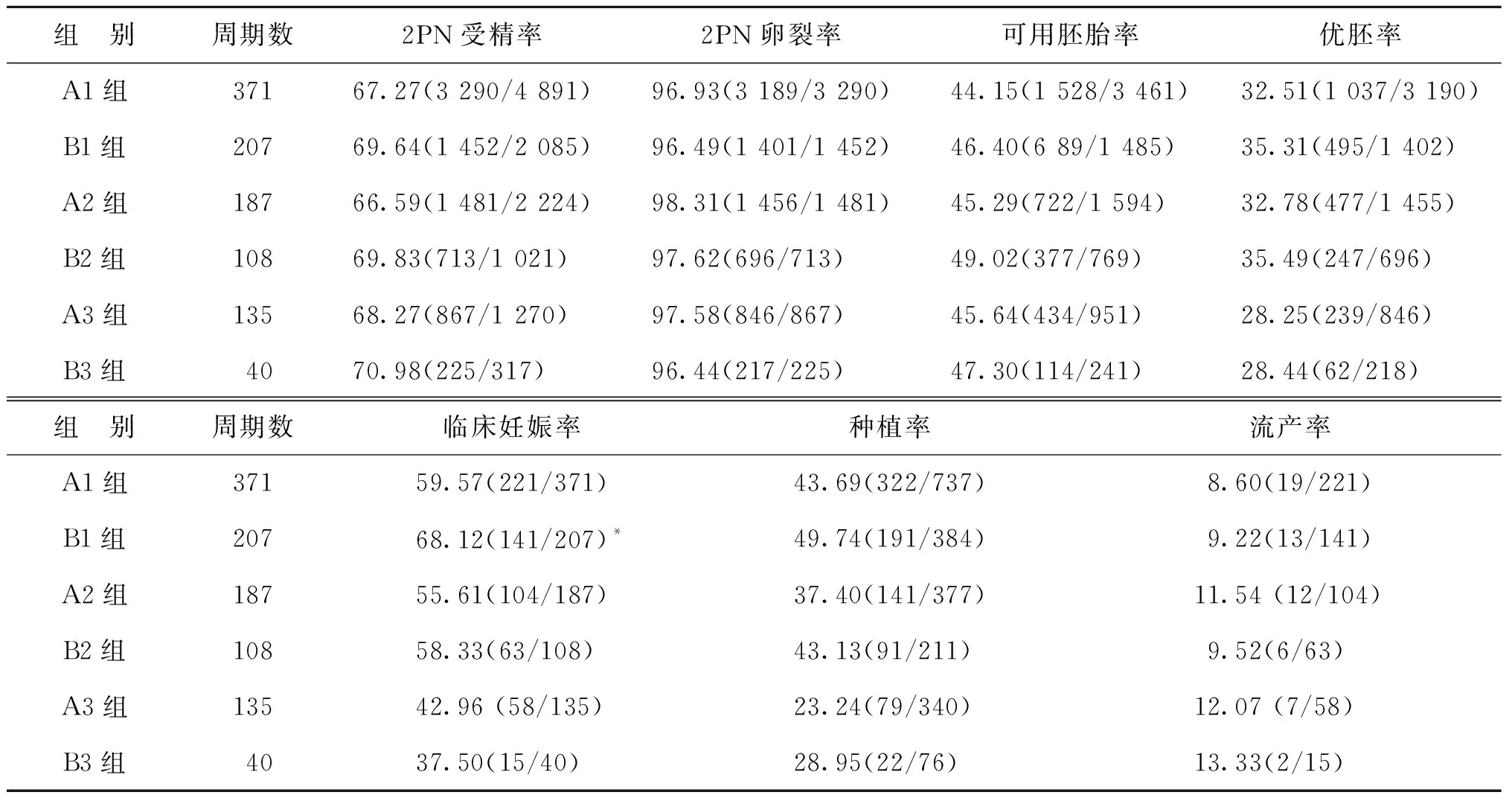
表2 各不同亚组妊娠结局比较 (%)
注:与A1组比较,*P<0.05
讨 论
目前大多数的D3胚胎移植是根据形态学评分来挑选胚胎的,但大量研究表明形态学很难准确地评估胚胎发育潜能以选择出较高发育潜能的胚胎进行移植[5]。在人类胚胎发育的早期阶段,胚胎发育由储存在卵母细胞内的母源基因所调控,当胚胎发育至D3(4~8细胞)阶段时,胚胎基因组开始被激活,开始调控胚胎的继续发育[6],发生致密化并形成囊胚。如果胚胎基因组无法正常激活或胚胎具有遗传学异常,则胚胎会发生发育停滞、无法形成囊胚或凋亡。因此,在胚胎选择中,具有激活胚胎基因组的桑椹胚与囊胚比卵裂阶段胚胎具有更好的选择价值,体外培养时间延长有助于判断胚胎的质量[7],可以淘汰部分有遗传缺陷及发育潜能差的卵裂期胚胎[8]。辅助生殖技术模拟体内胚胎发育的微环境,但与体内环境必然存在一定的差异,早期胚胎对于培养环境特别敏感,延长体外培养的过程中,实验室的微环境如PH值、渗透压、温度等发生细微改变均可能影响胚胎质量,增加移植周期取消的风险[9]。什么时候是最合适的移植时间,目前尚没有明确的定论。
大量研究证明与卵裂胚相比,囊胚移植能够获得较高的临床妊娠率和活产率,所需移植数目较少,且能降低多胎妊娠率[10-11]。近年来,生殖领域专家们越来越倾向于囊胚移植。Kang等[12]报告,胚胎在哺乳动物受精后的3~4 d内移动到子宫腔,与卵裂期胚胎移植相比,D4桑葚胚/致密胚移植和囊胚移植与体内生殖过程更为同步。Li等[13]报道D4胚胎移植组的足月出生率显著高于D5胚胎移植组,两组的临床妊娠率、持续妊娠率、流产率和活产率均无显著差异,表明D4胚胎移植成功率与囊胚D5移植相似。有回顾性研究结果显示,D4移植与D3移植相比能显著提高胚胎种植率(46.4% vs. 21.4%,P<0.01),且D4移植胚胎数显著低于D3移植胚胎数[14]。以上研究表明桑椹胚与囊胚具有相似的优势,因为它们具有激活的胚胎基因组,且与D2、D3的卵裂期胚胎相比,它们与子宫内膜环境有更好的同步性[15]。但不是所有的患者都适合囊胚移植及D4移植,与D3移植相比,囊胚移植和D4移植会增加周期取消的风险,囊胚及D4胚胎培养能够选择出具有较高质量和发育潜能的胚胎,但有胚胎发育停滞及凋亡的风险,给患者带来精神打击和经济负担,不适合获卵数较少及胚胎质量较差的患者,囊胚及D4胚胎培养的前提是要有一定数量的优质胚胎[16]。D4移植与D5移植相比,周期取消的风险要低一些,有研究表明59.2%的D3优质胚胎能够发育成D4优质胚胎,47%的D3优质胚胎在D5发育成囊胚[12],在D3优质胚胎不够多,没有把握培养成囊胚而又有多于移植数目的胚胎的情况下,为了筛选发育潜能高的胚胎进行移植同时避免因得不到囊胚而取消移植,而进行D4移植;在优质胚胎足够多的情况下可以继续培养成囊胚后进行移植。Jones等[17]研究表明,囊胚形成数量与D3 8-细胞胚胎数量有关,D3 8-细胞胚胎≥3个时可避免因无囊胚形成而取消移植的风险。本研究中B组移植策略与其相似,D3可用胚胎数≤2枚,则D3移植;D3可用胚胎数≥3枚,则D4择优移植2枚;若D3优质胚胎≥4枚,则全部胚胎培养至囊胚,D5移植。由于B组研究策略较灵活,根据D3胚胎质量行D3、D4或D5移植,对于优质胚胎较少可能养不成囊胚的情况则进行D3或D4移植,因此目前尚没有因未形成囊胚而取消移植的周期;各亚组治疗周期的移植率没有显著差异,提示D3/D4/D5移植策略并未增加取消移植周期,当然也可能是研究周期数较少的缘故。对于有多个优质囊胚的周期,本研究并没有减少移植数目,少数周期只形成1枚囊胚则行单囊胚移植,本中心尚没有全面开展单囊胚移植。
在本研究中,各个亚组的2PN受精率、2PN卵裂率、可用胚胎率和优胚率比较均没有显著性差异,提示继续培养至D4、D5移植并没有降低优质胚胎数量。≤30岁组行D3D4D5移植策略(B1组)比D3移植策略(A1组)临床妊娠率有显著提高(P<0.05),而31岁<年龄≤35岁和>35岁组中均没有显著性差异(P>0.05);各组的种植率D3D4D5移植策略比D3移植策略从数值上有增高趋势,但亚组间的临床妊娠率和种植率仍没有显著性差异(P>0.05),从另一个角度提示D3D4D5移植策略比单纯D3移植可能有一定的优势。这与其他研究者结果[18-19]相似,Blake等[18]的荟萃分析表明对年轻、预后较好的患者行囊胚移植能够显著改善妊娠结局。年龄是影响卵母细胞质量及妊娠结局的重要因素,也是卵巢反应性的独立预测因子[20]。本研究数据表明不管是A组还是B组,随着年龄增加,妊娠率呈降低的趋势。年轻人群卵母细胞质量和胚胎发育潜能较高,继续培养选择胚胎的意义更大一些,因此,对于年龄≤30岁的年轻患者可根据D3胚胎质量灵活选择移植天数,胚胎质量及数量较高时继续培养筛选发育潜能较高的胚胎进行移植。≥35岁女性卵母细胞及胚胎非整倍体率增高,优质胚胎较少,妊娠率较低。朱静等[21]研究表明对于≥35岁、卵巢功能较差的患者卵裂期胚胎在移植胚胎数、胚胎种植率及妊娠率等方面均高于囊胚期胚胎,本研究对>35岁患者卵裂期胚胎继续培养后妊娠结局与D3移植没有显著差异,因此对>35岁患者仍建议卵裂期胚胎移植,但需要大样本量进一步研究验证。
综上所述,对于年龄≤30岁的年轻且有足够多胚胎的患者,可根据D3胚胎质量灵活选择移植天数,其与单纯D3胚胎移植相比能够显著改善临床妊娠结局,且并不增加周期移植取消率。但对于30岁以上患者,该移植策略的优势并不明显。
