罗哌卡因超声引导下星状神经节阻滞治疗失眠的疗效研究∗
2019-02-16费海涛王淑芬周脉涛
费海涛,王淑芬,周脉涛
(1.江苏大学医学院,江苏镇江 212013;2.解放军第101医院麻醉疼痛科,江苏无锡 214004; 3.解放军第101医院心理科,江苏无锡 214004)
随着经济和社会发展,人们的工作、学习和日常生活等压力越来越多,严重影响睡眠状况。偶尔或短期失眠使人疲倦和身体不适,长期失眠严重影响精神状态,引起情绪低落和记忆力下降,导致工作效率下降,甚至使机体免疫功能下降,导致其他躯体疾病的发生或加重[1-2]。失眠是一种由睡眠-觉醒周期出现异常导致的、发病率较高的睡眠障碍性疾病。睡眠-觉醒周期是一个复杂过程,大脑皮层和脑干等各级中枢神经系统及其分泌的神经激素和神经递质均参与其中。研究证实,去甲肾上腺素(norepinephrine,NE)、5-羟色胺(5-hydroxytryptanine,5-HT)、多巴胺(dopamine,DA)和γ-氨基丁酸(gamma aminobutyric acid,GABA)等多种神经递质参与睡眠的调节活动[3-4]。为更好地治疗失眠症,笔者采用星状神经节阻滞(stellate ganglion block,SGB)疗法,取得较好疗效,现报道如下。
1 资料与方法
1.1一般资料 依据《中国精神障碍分类及诊断标准》第3版关于失眠症的诊断标准,选择2016年3月至2017年9月解放军第101医院疼痛科及心理科70例失眠症患者。纳入标准:(1)符合失眠症诊断标准,且处于疾病发作期;(2)入组前未接受苯二氮卓类、抗焦虑、中药等治疗;(3)自愿参加研究,且中途无脱落。排除标准:(1)合并精神分裂症、情感障碍、神经症等;(2)过敏体质或药物过敏;(3)心力衰竭、呼吸衰竭、肝、肾功能不全;(4)妊娠期或哺乳期女性;(5)呼吸暂停综合征等器质性疾病;(6)SGB阻滞部位感染、皮肤破损等。将70例失眠症患者分为观察组和对照组。观察组35例,其中男17例,女18例;年龄19~65岁,平均(43.50±6.92)岁;病程1~21个月,平均(15.20±3.25)个月。对照组35例,其中男18例,女17例;年龄18~65岁,平均(44.00±5.36)岁;病程1~20个月,平均(15.00±3.19)个月,两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究符合人体试验伦理学标准,并得到医院伦理委员会的批准,患者签署知情同意。
1.2方法
1.2.1治疗方法 对照组于每晚睡前30 min口服艾司唑仑片(山东信谊制药有限公司),每天1次,l mg/次,7 d为1个疗程。观察组给予SGB治疗:取仰卧位,肩下垫薄枕,头向对侧偏45°;颈根部常规消毒,用3000彩色超声(美国Terason公司)以高频(6~13 MHz)线阵探头定位C7横突基部,识别颈长肌、颈部血管、甲状腺、食道、气管、C7横突和C7神经根等。以平面内进针至颈长肌前方,注射0.2%罗哌卡因5 mL(生产厂家:AstraZeneca AB,生产批号20131211,规格75 mg/10 mL)。观察15 min,若出现Horner综合征,表示SGB成功。SGB每天1次,左右侧交替进行,连续6 d为1个疗程,共3个疗程[5]。
1.2.2观察指标 治疗效果以匹兹堡睡眠质量指数(pittsburgh sleep quality index,PSQI)总分的减分率为评价标准,PSQI总分减分率=[(治疗前评分-治疗后评分)/治疗前评分]×100%。PSQI总减分率大于或等于75%为痊愈; PSQI减分率大于或等于50%而低于75%为显效; PSQI减分大于或等于30%而低于50%为有效; PSQI减分率低于30%,则为无效。总有效率=[(痊愈+显效+有效)/35]×100%。下丘脑-垂体-肾上腺素水平治疗前和治疗后采集静脉血,采用ELISA法检测血清促肾上腺皮质激素(adrenocorticotropic hormone,ACTH)、促肾上腺皮质激素释放激素(corticotropin releasing hormone,CRH)和皮质醇(cortisol,Cor)。PSQI评分比较治疗前、后PSQI问卷量表[6]评分。PSQI量表主要包括入睡和睡眠时间、睡眠质量和效率、睡眠障碍及日间功能共6个项目,总分为0~21分,PSQI总分越高,表示睡眠质量越低,若超过7分,则存在睡眠紊乱。

2 结 果
2.1治疗效果 观察组治疗有效率为88.6%,高于对照组的57.1%,两组比较差异有统计学意义(χ2=8.741,P=0.003),见表1。
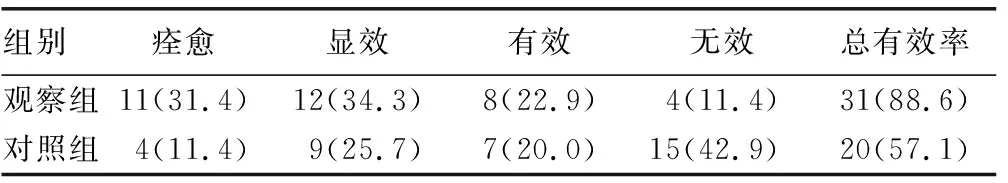
表1 两组治疗效果比较[n(%)]
2.2PSQI各项目评分比较 治疗前两组入睡时间、睡眠时间、睡眠效率、睡眠质量、睡眠障碍、日间功能评分和PSQI总分比较,差异无统计学意义(P>0.05);治疗后观察组PSQI各项目评分和PSQI总分低于对照组,差异有统计学意义(P<0.05),见表2。
2.3血清应激激素水平比较 治疗前两组CRH、ACTH和Cor比较,差异无统计学意义(P>0.05);治疗后观察组CRH、ACTH和Cor均低于对照组,差异有统计学意义(P<0.05),见表3。

表2 治疗前后两组PSQI各项目评分及总分比较分)

续表2 治疗前后两组PSQI各项目评分及总分比较分)
a:P<0.05,与对照组治疗后比较;b:P<0.05,与同组治疗前比较
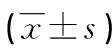
表3 治疗前后两组血清应激激素水平比较
a:P<0.05,与对照组治疗后比较;b:P<0.05,与同组治疗前比较
2.4睡眠质量满意度比较 治疗前、治疗后3 d、治疗后7 d两组满意度比较,差异无统计学意义(P>0.05);治疗后15 d,观察组满意度高于对照组,差异有统计学意义(P<0.05),见表4。
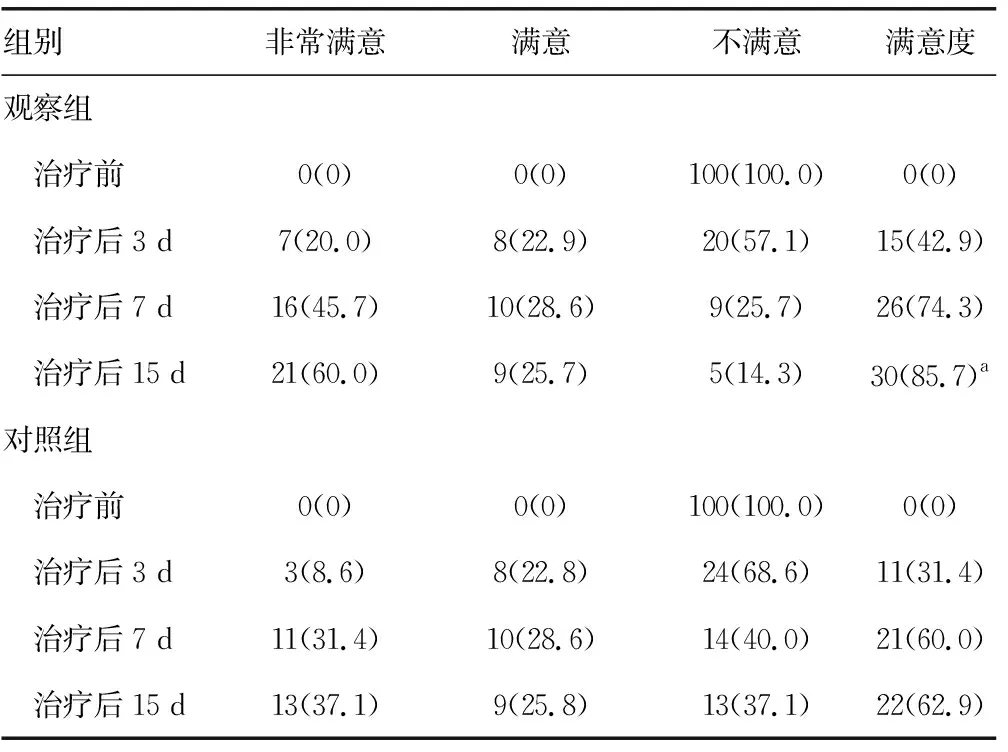
表4 两组睡眠质量满意度比较[n(%)]
a:P<0.05,与对照组比较
3 讨 论
星状神经节是由第一胸神经节和颈下神经节相互融合而形成的交感神经[7]。近年来,有关SGB作用机制的研究结果表明,SGB的作用是通过调节丘脑维护内环境的稳定机能而使机体的自主神经功能、内分泌功能和免疫功能保持正常[8];通过调节周围神经作用是由于阻滞部位的节前和节后纤维的功能受到抑制,而达到调控交感神经纤维所支配的肌肉收缩、腺体分泌、心血管运动和痛觉传导等活动,实现治疗头痛、多汗症和失眠等躯体疾病的目的[9-10]。
吴宇博[11]关于神经阻滞治疗失眠症对照研究结果发现,SGB疗法治疗失眠的有效率(87.5%)高于口服阿普唑仑片的有效率(62.5%),与本研究得出了类似的结果。究其原因,可能是由于SGB属于主动调节神经系统和内分泌系统的治疗失眠症的方法,而口服催眠类药物是使失眠症患者进入被动睡眠模式的方法。在本研究中,虽然失眠症经SGB治疗的显效率和有效率与对照组口服药物治疗患者无显著差异,但痊愈率显著比对照组患者高,总有效率较对照组患者高31.5%。
本研究显示,治疗前两组患者CRH、ACTH和Cor水平无显著差异;治疗结束后,两组患者CRH、ACTH和Cor水平均显著低于治疗前,差异有统计学意义(P<0.05);且治疗结束后,观察组患者的CRH、ACTH和Cor水平均显著低于对照组患者(P<0.05)。本研究结果与卢光等[12]研究结论一致,均认为失眠与下丘脑-垂体-肾上腺轴(HPA轴)分泌的应激激素有密切关系,血清过高的CRH和皮质醇可导致患者过度觉醒而失眠。本研究结果提示,SGB技术是通过降低HPA轴等应激系统的兴奋性,减少CRH、ACTH和Cor等应激激素的水平,以实现失眠症的治疗。
本研究发现,观察组和对照组失眠症患者比较,治疗前对睡眠质量的满意度相同,但随着治疗时间的延长,观察组患者满意度的增加明显快于对照组,当治疗3 d时,较对照组高11.5%,治疗7 d时,较对照组高14.3%,但差异均无统计学意义(P>0.05);而治疗15 d时,观察组满意度较对照组高22.8%,两组比较,差异有统计学意义(P<0.05)。结果提示,行SGB治疗失眠症不仅具有良好的临床效果,而且患者满意度较高。
云叔伟等[13]利用1%利多卡因10 mL采用前侧入路盲探穿刺法进行SGB治疗原发性顽固失眠症,有改善效果,但仍需借助催眠药物的使用。究其原因,一是1%利多卡因阻滞时间短(有效时间45 min左右);二是SGB盲探穿刺术,无法做到完美的成功率。本次研究中使用的是低浓度0.2%的盐酸罗哌卡因,它是长效酰胺类局麻药,中枢神经毒性和心脏毒性较低,神经阻滞时间长(有效阻滞时间4~5 h),相对调控神经时间也延长,效果令人满意[9];而且使用超声引导,避免盲穿损伤周围重要组织,尤其对于肥胖和畸形及脖子短等较难穿刺的患者和盲探式穿刺法比较,具有无法比拟的优越性,成功率高,并发症较少[14]。使用上述方法治疗失眠症,临床总有效率较高,安全性高,患者依从性好,满意度高,具有较高的应用价值,值得推广使用。
虽然经治疗后患者睡眠情况有不同程度改善,但值得关注的是给予艾司唑仑治疗的患者有药物抵抗现象,两组患者存在不同程度的对失眠问题认知的负性优势观念,对疗效好坏与否的远期结果可能影响较大,在今后的临床诊疗中同时从心理卫生层面对失眠症患者进行认知干预,纠正其负性优势观念,可以利用生物学干预方法,再结合认知行为治疗等方法,使其更符合当今医学模式的发展要求[15]。
