泻肺通腑方干预ICU多重耐药铜绿假单胞菌肺炎患者的临床研究*
2019-02-16成向进林朝亮朱红林张会哲
成向进 林朝亮 朱红林 张会哲
(南京中医药大学附属盐城市中医院,江苏 盐城 224001)
近年来,随着人口的老年化,老年感染患者日益增多,加之广谱抗菌药物、免疫抑制剂以及糖皮质激素在临床中广泛使用,部分患者反复暴露抗菌药物,以及有创治疗手段的丰富,各类手术及穿刺等侵入性操作破坏人体天然屏障,多重耐药铜绿假单胞菌(MDR-PA)在临床中不断检出。笔者所在单位为中医院重症监护病房,老年内科患者偏多,肺炎为主要病种之一。痰液中铜绿假单胞菌(PA)分离率高,耐药率总体呈上升趋势,与重症监护病房回顾性研究病例分析结果相似[1]。
铜绿假单胞菌具有多种毒力因子,致病性强,并能天然抵抗多种抗菌药物,耐药机制为产生生物荚膜障碍及外排泵系统阻止药物到达靶位点,同时在治疗过程中容易因突变发生耐药,所以治疗颇为棘手[2]。笔者在临床中发现多重耐药菌肺炎老年患者虽然病位在肺,但随着炎症因子的释放、长期卧床等因素的影响,部分患者多会出现程度不同的胃肠功能障碍,表现为肠内营养不耐受、胃潴留、呕吐、大便干燥不通等。契合中医“肺与大肠相表里”理论,肺气的肃降影响大肠的传导。针对MDR-PA肺炎对抗菌药物不敏感,治疗周期长,易反复,患者预后差等特点[3],笔者使用泻肺通腑方药干预MDR-PA肺炎合并胃肠功能障碍患者,疗效满意。现报告如下。
1 资料与方法
1.1 病例选择 1)西医诊断标准。(1)肺部感染诊断标准:釆用2001年卫生部颁布的《医院感染诊断标准(试行)》中肺部感染的诊断标准[4]。临床诊断符合下述两条之一:①患者出现咳嗽、痰黏稠,肺部出现湿啰音,并有下列情况之一:发热;白细胞总数和(或)嗜中性粒细胞比例增高;X线显示肺部有炎性浸润性病变。②慢性气道疾病患者稳定期 (慢性支气管炎伴或不伴阻塞性肺气肿、哮喘、支气管扩张症)继发急性感染,并有病原学改变或X线胸片显示与入院时比较有明显改变或新病变。(2)病原学诊断标准:痰标本按照标准流程获取,注意无菌操作,避免污染。痰培养连续两次培养出铜绿假单胞菌或同一培养皿中属优势生长。痰培养及药敏参照美国临床实验室标准化研究院(CLSI)的抗微生物药物敏感试验标准进行操作和判断[5]。(3)细菌耐药性诊断标准:多重耐药菌主要是指对临床常用的3类或3类以上抗菌药物同时呈现耐药的细菌[6]。2)中医辨证分型标准。符合《中医病证诊断疗效标准》中“风温肺热病”的诊断标准,中医辨证属于痰热壅肺[7]。主症:身热、咳嗽、咯黄痰或痰中带血。次症:气喘、胸痛、烦渴、汗出、大便干、小便黄。舌脉:舌红苔黄或腻,脉洪数或滑数。主症具备2项及以上(“咳嗽、咯痰”为必备),次症具备2项或2项以上,结合舌脉可诊断。
1.2 临床资料 选取2015年2月到2018年2月期间江苏省盐城市中医院ICU住院患者70例。按1∶1比例随机数字表法分为治疗组与对照组各35例。治疗过程中治疗组3例、对照组4例放弃治疗,自动出院。治疗组32例,男性19例,女性13例;平均年龄(73.62±8.72)岁。对照组31例,男性18例,女性13例;平均年龄(74.81±9.31)岁。两组性别、年龄等资料比较,差异均无统计学意义(均P>0.05)。
1.3 治疗方法 1)治疗原则:参照《铜绿假单胞菌下呼吸道感染诊治专家共识》[8],包括抗感染、加强痰液引流、呼吸支持、肠内肠外营养、免疫调节、维持循环稳定、防止多器官功能衰竭等。2)抗菌药物选择:肺炎诊断成立后立即根据临床和流行病学给予恰当的经验性初始抗菌药物,应尽量覆盖可能的致病菌,在治疗前留取病原学培养标本[9]。病原学培养及药敏回报后根据药敏结果选择合适抗菌药物。疗程为10 d,可根据疗效适当调整疗程。3)试验用药名称和规格:泻肺通腑方药物组成及剂量:胆南星6 g,浙贝母12 g,黄芩15 g,山栀子 10 g,知母 10 g,桑白皮 15 g,法半夏 15 g,陈皮12 g,茯苓 15 g,瓜蒌仁 15 g,杏仁 10 g,葶苈子 15 g,生大黄 6 g(后下),厚朴 10 g,枳壳 12 g,甘草 6 g。 每日1剂,煎成400 mL,早晚各200 mL口服或经鼻胃管、鼻肠管饲入。随症加减:咳喘剧、咯吐白色泡沫痰,加白芥子、莱菔子;口渴、干咳痰少者,加麦冬、天花粉;咯吐腥臭痰或脓血痰者,加鱼腥草、薏苡仁、桃仁;咳喘伴有胸闷或胸痛、下午及夜间发热、口唇发紫、舌质暗红者,加桃仁、丹参。4)分组治疗:治疗组在西医基础治疗+泻肺通腑方药,每日1剂,分2次服用。对照组采用西医基础治疗。疗程均为10 d。治疗期间如发生腹泻,泻下通腑药物减量。
1.4 观察指标 1)综合疗效:判定标准参照2004年卫生部颁发的《抗菌药物临床研究指导原则》[10],进行4级评定临床疗效。痊愈:临床症状、体征、实验室及病原菌检查均恢复正常。显效:病情明显好转,但上述4项中有1项未完全恢复正常。进步:有所好转。无效:用药后病情无明显进步或有所加重。有效率=(痊愈+显效+进步)÷总人数×100%。2)细菌学疗效:评定标准参照2004年卫生部颁发的 《抗菌药物临床研究指导原则》[10]评定细菌学疗效,按清除、部分清除、替换、未清除和再感染5级评定。清除:疗程结束后细菌培养无致病菌生长。部分清除:培养两种以上致病菌仅1种清除。替换:疗程结束后原致病菌清除,但培养出新的致病菌,无感染临床表现,无须进行治疗。未清除:疗程结束后病原学培养,原致病菌依然存在。再感染:经治疗原有细菌清除,再度感染其他细菌,需要给予治疗。清除率=(清除+部分清除)÷总人数×100%。3)临床肺部感染评分(CPIS)[11]:(1)体温:36.5℃≥体温≤38.4 ℃为 0分。38.5℃≥体温≤38.9℃为1分。体温≥39℃或体温≤36 ℃为 2 分。 (2)血白细胞数(×109/L):4≤血白细胞数≤11为0分。血白细胞数<4或血白细胞数>11为1分。(3)气道分泌物:无痰为0分。非脓性痰为1分。脓性痰为 2 分。 (4)氧合功能 PaO2/FiO2(mmHg):>240或无呼吸窘迫综合征(ARDS)为0分;≤240或ARDS为2分。(5)肺部影像学:无渗出为0分。局部渗出为1分。弥漫(或斑片状)渗出为2分。(6)肺部渗出进展:无进展为0分。有进展(排除慢性心衰和ARDS)为2分。(7)痰培养:病原菌无或少量或无生长为0分。病原菌中量或大量为1分。病原菌与革兰染色相同加1分。4)病情改善程度及感染指标,包括APACHEⅡ评分、感染相关指标(白细胞计数、C反应蛋白、降钙素原)。5)两组抗菌药物暴露时间、ICU滞留时间。
1.5 统计学处理 应用SPSS18.0统计软件。所有统计检验均采用双侧检验。计量资料数据服从正态分布的以(±s)表示,采用t检验;计数资料采用 χ2检验;等级资料用Wilcoxon秩和检验。P<0.05为差异具有统计学意义。
2 结 果
2.1 两组综合疗效比较 见表1。治疗组综合疗效总有效率高于对照组(P<0.05)。

表1 两组综合疗效比较(n)
2.2 两组细菌学疗效比较 见表2。两组在MDR-PA清除率上差别不大(P>0.05)。

表2 两组细菌学疗效比较(n)
2.3 两组CPIS评分、APACHEⅡ评分及感染相关指标比较 见表3。两组治疗前CPIS评分、APACHEⅡ评分及感染相关指标均差别不大(均P>0.05)。两组治疗后评分及感染指标均较治疗前均改善(均P<0.05),且治疗组均优于对照组(均P<0.05)。
表3 两组CPIS、APACHEⅡ评分、感染指标比较(±s)
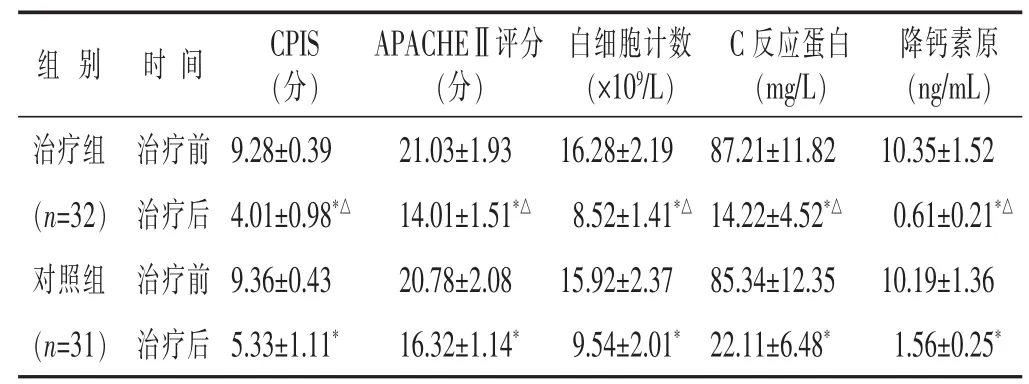
表3 两组CPIS、APACHEⅡ评分、感染指标比较(±s)
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05
组 别 时间CPIS(分)APACHEⅡ评分(分)白细胞计数(×109/L)C反应蛋白(mg/L)降钙素原(ng/mL)治疗组 治疗前(n=32) 治疗后对照组 治疗前9.28±0.39 21.03±1.93 16.28±2.19 4.01±0.98*△ 14.01±1.51*△ 8.52±1.41*△9.36±0.43 20.78±2.08 15.92±2.37 87.21±11.82 10.35±1.52 14.22±4.52*△ 0.61±0.21*△85.34±12.35 10.19±1.36(n=31) 治疗后5.33±1.11* 16.32±1.14* 9.54±2.01*22.11±6.48* 1.56±0.25*
2.4 两组抗菌药物暴露时间、ICU滞留时间比较 见表4。治疗组患者在抗菌药物暴露、ICU滞留时间均短于对照组(均P<0.05)。
表4 两组抗菌药物暴露时间、ICU滞留时间比较(d,±s)

表4 两组抗菌药物暴露时间、ICU滞留时间比较(d,±s)
组 别 n 抗菌药物暴露时间 ICU滞留时间治疗组 32 10.12±1.31△ 8.07±1.27△对照组 31 13.92±1.62 9.68±1.42
3 讨 论
MDR-PA肺炎为中医学 “风温肺热病”“肺炎喘嗽”范畴。其多发生于年老体弱、有多种基础病或长期卧床者;亦有发病前体质尚好,因吸烟肺部严重、反复感染,体质日渐衰弱,引起免疫功能低下,导致肺部感染缠绵难愈,铜绿假单胞菌定植[12]。正符合中医学“邪之所凑,其气必虚”。中医认为老年人年老体弱,而且往往久病缠身,导致正气亏虚,脏腑功能失调。正气不足,易受外感,外感温热或风温邪毒后首先犯肺,传变入里,炼液为痰,外邪、热毒、痰浊相互搏结,导致痰热壅盛,肺失宣肃而发病。肺与大肠相表里,大肠的传导与肺气的肃降密切相关,肺失宣肃易致腑气不通,表现为肠内营养不能耐受、腹胀、腹痛、大便干结。临床工作中,笔者发现MDR-PA肺炎患者多合并胃肠功能障碍症状(中医辨为腑气不通)。根据MDR-PA肺炎“正气亏虚、痰热壅肺、肺失宣肃、腑气不通”的核心病机,并结合“急则治其标”的原则,在清热化痰宣肺的同时,往往给予通腑法,使腑气通畅,利于促进肺病恢复。确立了“清肺化痰、泻热通腑”的治法,在清气化痰丸的基础上加小承气汤归纳出泻肺通腑方药。
方中制胆南星、浙贝母,味苦性凉,清热化痰,治实痰实火之壅闭;黄芩、栀子、桑白皮降肺火化痰热,以助胆南星之功,瓜蒌仁尚能导痰热从大便而下。枳壳、陈皮下气化痰,气顺则一身之津液随之而顺矣。茯苓、杏仁、半夏健脾渗湿,宣肺下气,燥湿化痰。大黄苦寒,功能泻热通便、凉血解毒、逐瘀通经;厚朴、枳壳行气散满、破气消痞。诸药合用,使热清则痰自消,气顺则火自降,痰消则火无所附,肺热泻则腑气通;化痰与清热、理气并进,通腑与泻热、活血合用,诸症悉除。
现代药理研究表明,方中部分中药具有抗铜绿假单胞菌活性。胆南星中有效成分皂苷对大肠埃希氏菌、金黄色葡萄球菌、铜绿假单胞菌3种细菌都有明显的抑制作用,其机制可能是抑制细胞的分裂[13]。黄芩的主要成分黄芩苷和黄芩素,可对铜绿假单胞菌生物膜的形成有明显的抑制作用,从而抑制细菌的黏附与生长[14]。栀子的主要成分栀子苷能抑制铜绿假单胞菌总蛋白酶、弹性蛋白酶、绿脓菌素的分泌以及生物被膜的形成[15]。大黄可提高MDR-PA对抗菌药物的敏感性,有效降低阿米卡星和美罗培南的有效抑菌浓度和杀菌浓度[16]。
本研究显示,泻肺通腑方药能够提高ICU MDRPA肺炎患者在临床症状、体征、实验室及病原菌检查等方面的综合疗效;能有效降低感染指标、临床肺部感染评分及APACHEⅡ评分,提示能更快控制感染、改善疾病严重程度;并能缩短抗菌药物暴露及ICU滞留时间。但在细菌学疗效上,未体现清除MDR-PA的优势。考虑与本研究纳入人群大多为老年ICU患者,其反复肺部感染、气道MDR-PA长期定植相关。
